Calea de infectare a fătului cu infecția cu citomegalovirus. Simptome de exacerbare a infecției cronice cu CMV
Citeste si
Instituția de Sănătate de Stat „Biroul Regional Samara de Examinare Medicală Legală”.
Șeful Biroului - Doctor în Științe Medicale, Profesor, Șef al Departamentului de Medicină Legală, Universitatea Medicală de Stat Samara din Roszdrav
Ardașkin Anatoli Panteleevici.
1. Filippenkova Elena Igorevna, medic - expert în medicină legală al secției histologice a Instituției Sanitare de Stat „Biroul Regional de Examinare Medicală Legală Samara”, experiență în muncă de expertiză 10 ani, 1 categorie de calificare.
Preparatele din sticlă au fost furnizate de Departamentul de Medicină Legală al Academiei Medicale de Stat Izhevsk.
INFECȚIE CITOMEGALOVIRUS.
Infecția cu citomegalovirus în clinica bolilor interne
V. V. Skvortsov, R. G. Myazin, D. N. Emelyanov
Universitatea de Stat de Medicină din Volgograd, Volgograd
Unul dintre primele locuri în rândul bolilor cauzate de virușii familiei herpesviridae, este ocupată de infecția cu citomegalovirus (CMVI), a cărei creștere a prevalenței este observată în prezent în toate țările lumii. În ultimul deceniu, lista bolilor s-a extins semnificativ, una dintre cauzele cărora este și citomegalovirusul (CMV). Conceptul de CMVI acoperă problemele de infecție intrauterină, mononucleoză seronegativă, hepatită, boli ale tractului gastrointestinal, sindrom post-transfuzional, transplant de organe și țesuturi, oncogeneză, infecție cu HIV, deoarece CMVI este definit de experții OMS ca fiind boala indicator SIDA. Pare a fi cel mai de succes următoarea definiție a acestei boli: „Infecția cu citomegalovirus este o boală virală larg răspândită în principal la copii vârstă fragedă, caracterizat printr-o mare varietate de manifestări clinice și o imagine morfologică standard cu două componente, inclusiv caracteristice, similare cu ochiul bufniței, celule citomegalice și infiltrate limfohistiocitare.
Etiologie
CMVI a fost descris pentru prima dată în 1881 de către patologul german M. Ribbert, care a descoperit celulele citomegalice (CMC) în țesutul renal în sifilisul congenital. E. Goodpasture și F. Talbot au propus în 1921 denumirea de „citomegalie la copii”, care este folosită și astăzi. CMV a fost izolat din cultura celulară de către M. Smith în 1956.
Diametrul virionilor CMV este de 120-150 nm. Virionul este acoperit cu o membrană glicoproteină-lipidă. Virusul CMV are forma unui ixaedru, al cărui înveliș proteic (capsidă) este alcătuit din 162 capsomere aranjați simetric. Genomul CMV este reprezentat de ADN dublu catenar. CMV este termolabil, inactivat la o temperatură de +56°C, pH-ul său optim este de 7,2-8,0. În prezent, au fost izolate trei tulpini de CMV: Davis, AD 169, Kerr.
Epidemiologie
Rezervor CMV în natură este doar om. Virusul este eliminat dintr-un organism infectat urină, salivă și lichid lacrimal. Factorii de transmitere a CMV pot fi sângele mamei, secrețiile cervicale și vaginale, lapte matern si sperma. Prevalența CMVI depinde de condițiile socio-economice și igienice ale vieții oamenilor. Studiile de screening care utilizează testul imunosorbent legat de enzime (ELISA) au evidențiat anticorpi împotriva CMV la 33% dintre copiii sub 2 ani și la 50% dintre adulți din țările cu un nivel de trai ridicat. În țările în curs de dezvoltare, anticorpii specifici sunt prezenți la 69% dintre copii și 100% dintre adulți.
Principala sursă de infecție a copiilor sunt mamele - purtătoare de CMV. Infecția intrauterină a fătului poate apărea în orice moment al dezvoltării prenatale. Infecția hematogenă transplacentară a fătului este facilitată de reactivarea CMVI la femeile însărcinate și de funcția de barieră insuficientă a placentei. Riscul ca infectia sa patrunda in bariera placentara creste cu viremia prelungita si cu caracterul cronic al infectiei. În secretul cervical, CMV se găsește în primul trimestru de sarcină la 2% dintre femei, în al doilea - la 7%, în al treilea - la 12%. Fătul poate aspira lichid amniotic infectat cu CMV, deteriorarea tegumentului extern al fătului poate servi și ca poartă de intrare a infecției cu CMV. 5% dintre nou-născuți sunt infectați intranatal. Infecția fătului în stadiile incipiente ale dezvoltării intrauterine este cel mai mare pericolși adesea însoţită de avort spontan sau tulburări de organo- şi histogeneză. La cei infectați cu CMV, mai târziu după naștere, există sindrom de citomegalie, icter tranzitoriu, hepatosplenomegalie. În viitor, între 10 și 30% dintre acești copii suferă de leziuni cerebrale, exprimate în microcefalie cu calcifiere ventriculară, atrofie a nervului auditiv și retard mintal.
Sugarii se pot infecta prin laptele matern. Cu toate acestea, cu laptele matern, copilul primește IgA secretorie, care nu traversează placenta şi nu se produce la copil în primele luni de viaţă postnatală. IgA secretorie crește rezistența nou-născutului la infecții virale și bacteriene, prin urmare, copiii infectați prin laptele matern suferă doar o formă latentă de CMVI.
Cu contactul strâns între mamă și copil, factorul în transmiterea virusului la el poate fi salivă. Există dovezi că jumătate dintre copiii cu vârsta sub 3 ani care merg la grădinițe se infectează cu CMV de la semeni și apoi își infectează mamele.
Sursa CMV pentru adulți și copii poate fi urina unui pacient sau purtător de virus.
Cea mai frecventă cale de infecție este sexual,întrucât virusul este conținut în material seminal în concentrații mari pentru o lungă perioadă de timp.
De asemenea este si calea aerului de infectare. La pacienții cu ARVI sever, care este adesea cauzat de CMVI, citomegalovirusul se găsește în tampoane din nazofaringe.
Transfuzii de sânge, terapie prin perfuzie, transplant de organe și țesuturi sunt de asemenea periculoase, deoarece preparatele biologice sau țesuturile de la donatori infectați cu CMV sunt adesea introduse în corpul primitorului. Utilizarea imunosupresoarelor și a citostaticelor la pacienți după transplantul de organ nu numai că promovează reactivarea unei infecții latente dobândite anterior, dar crește și susceptibilitatea acestora la infecția primară cu CMVI.
Prezența tulpinilor antigenic diferite de CMV explică posibilitatea reinfectării cu dezvoltarea unei forme manifeste a bolii la orice vârstă.
Patogeneza
CMV are tropism pronunțat la țesuturile glandelor salivare. Cu o formă latentă a cursului, virusul e gasit numai în epiteliul tubilor salivari Prin urmare, uneori CMVI este numit pe bună dreptate „boala sărutului”.
CMV provoacă o dereglare semnificativă a răspunsului imun, care se bazează pe deteriorarea sistemului interleukinei. De regulă, capacitatea celulelor imunocompetente infectate de a sintetiza interleukine este suprimată din cauza producției excesive de prostaglandine, iar reacțiile celulelor țintă la IL-1 și IL-2 se modifică, de asemenea. în curs de dezvoltare imunosupresia indusă de virus cu o inhibare puternică a funcției de ucigași naturali.
CMV a pătruns în sânge se reproduce în leucocite și în sistemul fagocitelor mononucleare sau persistă în organele limfoide. Virionii CMV sunt adsorbiți pe membranele celulare, pătrund în citoplasmă și induc metamorfoza celulelor citomegalice. ARN-ul viral se găsește în T-helpers și T-supresori chiar și pe termen lung de convalescență.
Patoanatomie
Semnul patologic caracteristic al CMV este celule gigantice găsite în țesuturi, salivă, spută, sedimente urinare și lichid cefalorahidian. Celulele au incluziuni intranucleare și citoplasmatice și conțin un virus care se înmulțește. Modificările în nucleul celulei îi conferă o asemănare cu ochiul bufniței. Celulele gigantice sunt localizate în principal în epiteliul canalelor excretoare ale glandelor salivare, în epiteliul nefronului distal din rinichi, în epiteliul căilor biliare din ficat și în epiteliul ventriculilor ependimari ai creierului. .
Ca răspuns la expunerea la CMV în țesutul interstițial din jur, infiltrate limfohistiocitare având uneori caracter de noduli. În forma generalizată, afectarea plămânilor, rinichilor și intestinelor este observată mai des, mai rar - la ficat și alte organe. Împreună cu celulele gigantice și infiltratele limfohistiocitare, o imagine a pneumoniei interstițiale se găsește în plămâni, nefrită interstițială în rinichi, enterocolită ulceroasă în intestine și hepatită colestatică în ficat.
CMVI congenital generalizat se caracterizează, de asemenea, prin erupții cutanate hemoragice pe piele și mucoase, hemoragii la nivelul organelor interne și creierului, anemie semnificativă și dezvoltarea focarelor de mieloblastoză în ficat, splină și rinichi. De asemenea, se remarcă leziuni oculare - uveita, tulburarea cristalinului si subatrofia irisului.





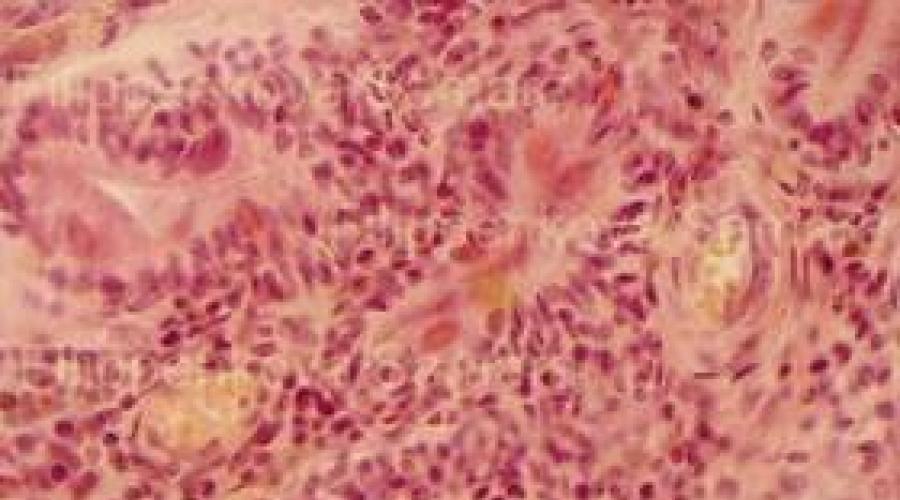
Orez. 1-6. Țesutul glandelor salivare. Pletora veno-capilara focala. În stroma glandei, există infiltrate focale cu celule rotunde (limfoide). În epiteliul canalelor, există grupuri de celule citomegalice rotunjite mari, asemănătoare unui „ochi de bufniță”, cu un nucleu mare rotunjit și o margine îngustă de citoplasmă ușoară. Colorare: hematoxilin-eozină. Mărire x250, prelucrarea ulterioară computerizată a imaginii sub formă de tăiere a unui fragment.
Clasificarea CMVI (A.P. Kazantsev, N.I. Popova, 1980):
- CMVI congenital - forma acuta, forma cronica;
- CMVI dobândit - formă latentă, formă acută asemănătoare mononucleozei, formă generalizată.
Clinica CMVI la copii
Forma acută a CMVI congenital. Clinica formei acute a CMVI se caracterizează prin cea mai severă evoluție cu semne severe de toxicoză, mărirea ficatului și splinei, trombocitopenie, sindrom hemoragic, modificări ale hemogramei și leziuni ale SNC. Această formă a bolii este adesea numită sindromul citomegalovirus fetal. Se nasc copii prematur, cu greutate corporală mică, reflexele sunt deprimate, uneori apar tulburări de supt și înghițire. Apare în 60% din cazuri icter, posibile cauze ale cărora pot fi hepatita CMV sau hemoliza crescută a globulelor roșii. Icterul seamănă cu fiziologic, dar intensitatea bolii crește treptat și persistă 1-2 luni. La 90% dintre copii, ficatul este mărit și iese cu 3-5 cm sub marginea arcului costal. Splina este mărită în 42% din cazuri, este densă, nedureroasă. În sânge, 70% dintre copii au trombocitopenie, niveluri crescute de bilirubină, precum și o creștere a activității transaminazelor - până la 150 UI / l și fosfatază alcalină - până la 28 UI.
Forma acută a CMVI apare sub pretextul bolii hemolitice a nou-născutului. Adesea, de asemenea, găsit leziuni gastrointestinale, dominat sindrom dispeptic și distrofie progresivă.
În forma acută de CMVI congenital, decesul copiilor apare în primele săptămâni sau luni de viață, cel mai adesea din infecții bacteriene asociate.
Forma cronică a CMVI congenital. La copiii care au avut o formă acută a bolii, există un curs ondulat al formei cronice de CMVI. Deseori formate malformații congenitale ale sistemului nervos central, în special microcefalie- în 40% din cazuri. Se poate dezvolta hepatită cronică, în cazuri rare transformându-se în ciroză. Modificările plămânilor la 25% dintre copii sunt caracterizate de dezvoltare pneumoscleroza si fibroza.
Diagnosticul diferențial al CMVI congenital se realizează cu rubeola, listerioza, toxoplasmoza, precum și cu boala hemolitică a nou-născutului, sifilisul congenital și sepsisul.
Forma latentă a CMVI dobândită. Forma latentă nu se manifestă clinic în niciun fel și este depistată doar în timpul unui examen virologic.
Forma acută asemănătoare mononucleozei a CMVI dobândit. Forma acută în manifestările clinice la copiii mai mari seamănă cu mononucleoza infecțioasă și apare adesea după transfuzii de sânge. Boala se caracterizează printr-un debut acut cu creșterea temperaturii și apariția simptomelor de intoxicație. Se înregistrează limfadenopatie, sensibilitate la palparea regiunii parotide, simptome de infecții respiratorii acute, hepatomegalie. Caracterizat prin leucocitoză, o creștere a numărului de granulocite neutrofile și celule mononucleare atipice. Se recomandă configurarea reacțiilor Paul-Bunnel și Hoff-Bauer, care sunt pozitive în cazul mononucleozei infecțioase și negative în sindromul asemănător mononucleozei citomegalovirusului.
Forma generalizată a CMVI dobândită. Forma generalizată se caracterizează prin limfadenopatie, intoxicație, febră. În primul rând, sunt detectate simptome de afectare a organelor respiratorii: tuse uscată, agonizantă, dificultăți de respirație de tip mixt. Auscultarea plămânilor a evidențiat raze uscate și umede. Dezvoltarea pneumoniei se caracterizează printr-un curs prelungit, care determină severitatea bolii de bază. Datorită stratificării infecțiilor bacteriene și fungice, poate fi dificil să se izoleze simptomele CMVI generalizate.
Adesea CMVI apare în asociere cu alte boli de etiologie virală sau bacteriană. Combinația dintre CMVI și ARVI este deosebit de comună, în care citomegalovirusul este izolat la 30% dintre copiii bolnavi. Această gripă este mai severă și contribuie la activarea CMVI prin suprimarea răspunsurilor imune.
Clinica CMVI la adulți
CMVI la adulți apare într-o formă latentă (localizată) și generalizată. formă latentă de obicei nu prezintă simptome clinice clare. Uneori observat boală ușoară asemănătoare gripei, stare subfebrilă neclară. Diagnosticul acestei forme de CMVI se bazează pe rezultatele testelor de laborator.
Forma generalizată se observă CMVI dobândit la adulți rareori. De regulă, semnele sale clinice sunt detectate pe fundalul unei alte boli care reduce drastic imunitatea: după severe operatii chirurgicale, pe fondul leucemiei sau neoplasmelor. În aceste cazuri, utilizarea diferitelor imunosupresoare în tratamentul pacienților are semnificație patogenetică. CMVI generalizat la adulți se manifestă prin pneumonie lenta sau un fel de boală infecțioasă acută caracterizată prin febră, mărirea și sensibilitatea ficatului, creșterea numărului de celule mononucleare din sânge (mononucleoză cauzată de CMV) și afectarea tractului gastro-intestinal. tract. Limfadenopatia și amigdalita sunt absente.
Este dificil de diagnosticat boala. La femei, CMVI latent poate fi suspectat cu avorturi repetate și nașteri morti. Diagnosticul se bazează pe datele studiilor citologice și virologice.
Patologia ficatului ocupă un loc aparte în CMVI. Hepatita cu citomegalovirus, care se dezvoltă ca răspuns la introducerea CMV, se caracterizează prin degenerarea epiteliului tractului biliar și a hepatocitelor, a celulelor endoteliale stelate și a endoteliului vascular. Ele formează celule citomegalice, înconjurate de infiltrate mononucleare inflamatorii. Combinația acestor modificări duce la colestază intrahepatică. Celulele citomegalice sunt descuamate, umplând golurile căilor biliare, fiind cauza componentei mecanice a icterului. În același timp, hepatocitele CMV degenerate sunt modificate distructiv, până la necroză, ceea ce duce la dezvoltarea sindromul de citoliză. De menționat că în hepatita CMV, care are o evoluție prelungită, subacută sau cronică, rolul principal îi revine sindromul de colestază. În diagnosticare hepatita CMV de mare importanță sunt rezultatele unei biopsii de puncție a ficatului (detecție în punctat de gigant, 25-40 microni în diametru, celule citomegalice sub formă de ochi de bufniță cu un nucleu imens și o margine îngustă a citoplasmei), precum și metode citologice (detecția celulelor citomegalice în sedimentul urinar) și serologice (detecția anticorpilor IgM la CMVI). Diagnosticul diferențial al hepatitei CMV se realizează cu alte hepatite virale: B, Epstein-Barr, hepatită herpetică.
Cu CMVI, glandele salivare sunt de obicei afectate. Prezintă infiltrate mononucleare. sialadenita poartă cronic. Concomitent cu înfrângerea glandelor salivare, se observă degenerarea epiteliului stomacului și intestinelor cu dezvoltarea eroziunilor și ulcerelor și infiltratelor limfohistiocitare în grosimea peretelui intestinal.
Înfrângerea ganglionilor limfatici este caracteristică CMVI. În același timp, toate semnele tipice acestei infecții sunt păstrate. Este patologia sistemului limfatic care exacerbează organele și manifestările sistemice ale CMVI.
Înfrângerea sistemului respirator în CMVI se caracterizează prin dezvoltare pneumonie interstițială, bronșită, bronșiolită. În același timp, epiteliul alveolelor, bronhiilor, bronhiolelor și ganglionilor limfatici din jur suferă modificări specifice. În țesutul peribronșic se formează infiltrate din celule mononucleare, macrofage și plasmocite. Pneumonia cu CMV apare adesea cu un strat stafilococic, însoțită de bronșiolită purulentă și formarea de abcese. Prezența CMV este confirmată de detectarea celulelor citomegalice. Adesea, pneumonia CMV este combinată cu pneumocistoză cu o evoluție extrem de severă a bolii.
De asemenea, se observă frecvent leziuni renale în CMVI. În acest caz, celulele epiteliului tubilor contorți, epiteliul capsulelor glomerulilor, precum și ureterele și vezica urinară, suferă o modificare specifică („celulă gigant”). Aceasta explică detectarea celulelor citomegalice în sedimentul urinar.
Implicarea SNC la adulți este rară și apare sub formă de encefalita subacuta.
Leziunile oculare în CMVI se caracterizează prin dezvoltare corioretinită. Corioretinita este foarte des combinată cu encefalita CMV.
Diagnosticul de laborator
În prezent, există mai multe metode fiabile pentru determinarea CMV.
- Izolarea tradițională a virusului pe cultura de fibroblaste embrionare și cultura de celule diploide umane, în care CMV își manifestă efectul citopatic. Metoda este cea mai fiabilă și mai sensibilă (timpul de determinare este de 2-3 săptămâni).
- Metoda de cultură virală accelerată timp de 6 ore utilizând anticorpi monoclonali pentru a indica antigenele timpurii.
- Metoda de citoscopie a sedimentelor de urină și salivă, precum și microscopia luminoasă și electronică a preparatelor histologice, în special biopsia hepatică, care face posibilă identificarea celulelor gigantice CMV sub forma unui ochi de bufniță, cu o margine îngustă a citoplasmei și un nucleu mare.
Pentru determinarea anticorpilor împotriva CMV sunt utilizate diferite metode.
- Reacția de fixare a complementului (RSC). Cel mai comun mod de a studia imunitatea umorală specifică în CMVI. Metoda nu este suficient de sensibilă, deoarece numai anticorpi totali. RSK cu un titru de 1:4 este negativ, 1:8 este slab pozitiv, 1:16 este pozitiv, 1:32 este puternic pozitiv.
- Analiza imunofluorescentă. Determină creșterea titrului anticorpilor Ig clase M și G la CMV. Această metodă este mai sensibilă decât RSC.
- Analiza ELISA (peroxidază).
- Radioimunotest în fază solidă. De asemenea, vă permite să determinați clasele Ig M și G.
- Imunoblotting. Folosind electroforeza pe gel de poliacrilamidă, evaluează anticorpii împotriva CMV de diferite clase. aceasta cea mai modernă metodă de diagnosticare specifică, poate fi utilizat pentru a determina întregul spectru de anticorpi împotriva CMV.
La CMVI congenital cu afectare a SNC, prognosticul este nefavorabil, în timp ce la CMVI generalizat dobândit, este determinat de boala de bază. Cu o formă latentă de CMVI dobândit, prognosticul este favorabil.
Prevenirea
Este necesar să se excludă contactul femeilor însărcinate cu copiii cu CMVI congenital. Dacă o femeie dă naștere unui copil cu CMVI congenital următoarea sarcină poate fi recomandat nu mai devreme de 2 ani mai târziu(termenul de persistență a virusului în CMVI dobândit localizat).
În prezent, o căutare activă a vaccinurilor împotriva CMVI este în desfășurare. Deja stabilit în SUA și Marea Britanie vaccinuri viiîn prezent în curs de studii clinice.
Este important să ne amintim că CMVI cere medicilor să fie conștienți de diverse domenii ale medicinei și de căutare creativă utilizare eficientă metode dovedite de diagnostic, tratament și prevenire. Detectarea precoce a CMVI contribuie la creșterea eficacității îngrijirii pentru această categorie de pacienți, precum și la recunoașterea în timp util a cazurilor de infecție cu HIV și SIDA.
Literatură
- . Rakhmanova A. G., Isakov V. A., Chaika N. A. Infecția cu citomegalovirus și SIDA. - L .: Institutul de Cercetare de Epidemiologie şi Microbiologie. Pasteur, 1990.
- Demidova S. A., Semenova E. I., Zhdanov V. M., Gavrilov V. I. Infecția cu citomegalovirus uman. — M.: Medicină, 1976.
- Farber N. A. Infecția cu citomegalovirus în medicina clinică //Ter. Arhiva, 1989. - Nr. 11.
- Farber N. A. Infecția cu citomegalovirus și sarcina // Obstetrică și ginecologie. - 1989. - Nr. 12.
- Samokhin P.A. Infecția cu citomegalovirus la copii. — M.: Medicină, 1987.
- Kazantsev A.P., Popova N.I. Bolile infecțioase intrauterine și prevenirea lor. - L.: Medicină, 1980.
- Raport al grupului științific al OMS „Deficiență imunologică”. — M.: Medicină, 1980.
- Kozlova S. I., Semanova E., Demikova N. S., Blinnikova O. E. Sindroame ereditare și consiliere genetică. - L.: Medicină, 1987.
- Harrison J. Ghid de medicină internă: În 10 volume - 1998. - V. 5.
- Lawlor Jr G, Fisher T, Adelman D. Imunologie clinică și alergologie. — M.: Practică, 2000.
Structura rezultatelor letale și anatomia patologică
la pacienţii cu infecţie HIV din Moscova
Spitalul Clinic Infecțios Nr. 2
Centrul Federal pentru Prevenirea și Controlul SIDA al Ministerului Sănătății al Federației Ruse, Institutul de Morfologie Umană al Academiei Ruse de Științe Medicale, Moscova
Materiale și metode
În perioada 1991-2003. 537 de adulți cu infecție HIV au murit și au fost internați în secția anatomopatologică a ICH Nr.2. Mortalitatea a fost înregistrată la toate grupele de vârstă, 65% fiind persoane sub 40 de ani. Dintre pacienții decedați, 75% erau bărbați. În toate cazurile de autopsie, s-a efectuat un examen macroscopic și microscopic complet folosind o gamă largă de colorații histologice, metode bacteriologice și virologice.
Infecția cu citomegalovirus (CMVI) ocupă locul doi în frecvența depistarii la pacienții decedați cu infecție HIV pe o perioadă de observație de 13 ani - 85 de cazuri (15,8%). Până în 1999 anual cel puţin un sfert dintre pacienţii decedaţi sufereau de infecţie cu CMV. Cea mai mare proporție de CMVI, conform studiilor secționale, a fost înregistrată în 1997. - 35,8% din cazuri. Din 2000 până în 2002 frecvența CMVI ca cauză a decesului a scăzut și a variat de la 9,7% la 6,5% pe an, ceea ce ar fi putut fi rezultatul detectării în timp util a faptului de replicare activă a CMV la un pacient infectat cu HIV și al prevenirii medicamentoase a formelor manifeste. a bolii, precum și - terapia etiotropă în timp util a pacienților cu CMVI exprimat clinic. În 2003 frecvența CMVI la pacienții decedați a crescut din nou la 14,5%, în principal din cauza pacienților care au solicitat pentru prima dată îngrijire medicală având deja o boală generalizată severă de etiologie a citomegalovirusului. O gamă largă de leziuni de organe au fost asociate cu CMVI, inclusiv patologia plămânilor, intestinelor, esofagului, glandelor suprarenale, retinei, creierului și măduvei spinării, ficatului, stomacului, ganglionilor limfatici, rinichilor, splinei, inimii, pancreasului. Cu o mare varietate de leziuni, etiologia citomegalovirusului, există o morfologie particulară a leziunilor care nu se găsește în alte boli infecțioase binecunoscute. O legătură importantă în patogeneza CMVI la pacienții cu infecție HIV este o leziune generalizată a endoteliului vascular de către citomegalovirus, care apare în toate organele afectate și duce la ischemie cronică. De asemenea, o trăsătură caracteristică a bolii ar trebui să fie considerată dezvoltarea fibroza larg raspandita cu diverse variante de modificari disregenerative si precanceroase. O atenție deosebită trebuie acordată frecventă și adesea singura leziune extinsă detectabilă a glandelor suprarenale la pacientii cu CMVI la autopsie. În toate cazurile, procesul patologic a avut caracter bilateral , într-o serie de observații captând toate straturile cortexului și medularului cu distrugerea completă a țesutului organului. În ciuda frecvenței mari și severității leziunilor suprarenale, diagnosticul clinic al insuficienței suprarenale nu a fost pus în niciun caz. În același timp, la doi pacienți, insuficiența suprarenală acută a fost cauza directă a decesului.
Infecția cu citomegalovirus- o boală cauzată de citomegalovirus - un virus din subfamilia virusurilor herpetice, care include și virusurile herpes simplex 1 și 2, virusul varicelo-zosteric, virusul zoster, virusul Ebstein-Barr și virusurile herpes umane tipurile 6,7 și 8.
Prevalența infecție cu citomegalovirus extrem de Sus. Odată intrat în organism, infecția cu citomegalovirus nu o părăsește - cel mai adesea există într-o formă latentă și se manifestă doar cu o scădere a imunității.
victime infecție cu citomegalovirus devin infectați cu HIV, precum și persoanele care au suferit transplant de organe interne sau de măduvă osoasă și iau medicamente care suprimă răspunsul imun.
Cu toate acestea, o boală infecțioasă acută poate apărea în timpul infecției inițiale. Adesea, infecția apare în perioada neonatală și copilăria timpurie, în special în țările în curs de dezvoltare, unde prevalența infecției cu citomegalovirus în rândul tinerilor este mult mai mare decât în țările dezvoltate.
Cel mai periculos forma intrauterină a infecției cu citomegalovirus, care este tipic pentru copiii ale căror mame au suferit o infecție primară cu citomegalovirus în timpul sarcinii. Infecția congenitală cu citomegalovirus duce adesea la întârziere în dezvoltare, precum și la numeroase rezultate adverse, inclusiv retard mental și pierderea auzului.
Cum apare infecția cu citomegalovirus?
Infecția cu citomegalovirus nu foarte contagioasă. Transmiterea acestuia necesită o comunicare apropiată pe termen lung sau contacte repetate.
- Aerotransportat: când vorbești, tuși, strănut, sărut etc.
- Calea sexuală: în timpul contactului sexual, riscul de transmitere a virusului este foarte mare, deoarece virusul este vărsat în sperma, mucusul vaginal și cervical.
- La transfuzia de sânge și componentele sale care conțin leucocite.
- De la mamă la făt - cel mai adesea în primar infecție cu citomegalovirus sau reactivarea unei infecții latente în timpul sarcinii.
Cum funcționează infecția cu citomegalovirus?
Virusul intră în sângele unei persoane sănătoase și provoacă un răspuns imun pronunțat, care constă în formarea de anticorpi - proteine specifice de protecție - imunoglobuline M (Anti - CMV - IgM), precum și principala reacție de protecție împotriva virusurilor - celulare.
Limfocitele CD 4 și CD 8 au activitate puternică împotriva citomegalovirusurilor. Prin urmare, atunci când răspunsul imun celular este suprimat, de exemplu, cu încălcarea formării limfocitelor CD 4 în SIDA, infecția cu citomegalovirus se dezvoltă activ și duce la reactivarea unei infecții latente anterior.
Imunoglobulinele M împotriva citomegalovirusului se formează la aproximativ 4-7 săptămâni de la infecție și sunt în sânge timp de 16-20 săptămâni. Detectarea lor în sânge în aceste perioade poate fi dovada unei infecții primare cu citomegalovirus. Apoi imunoglobulinele M sunt înlocuite cu imunoglobulinele G (Anti - CMV - IgG), care sunt prezente în sânge în grade diferite pe tot restul vieții.
În majoritatea cazurilor, cu imunitate normală, infecția cu citomegalovirus este asimptomatică, deși rămâne mult timp în organism sub forma unei infecții latente. Nu se cunoaște exact unde este stocat virusul, se presupune că este prezent în multe organe și țesuturi.
Celulele afectate de citomegalovirus au un aspect caracteristic - cresc în dimensiune (ceea ce a determinat denumirea virusului), iar la microscopie arată ca un „ochi de bufniță”.
Chiar și purtătorii asimptomatici pot transmite virusul persoanelor neinfectate. O excepție este transmiterea virusului de la mamă la făt, care are loc în principal numai cu un proces infecțios activ, dar numai în 5% din cazuri duce la citomegalie congenitală, la nou-născuții rămași, infecția cu citomegalovirus este de asemenea asimptomatică.
Sindrom asemănător mononucleozei
Sindrom asemănător mononucleozei este cea mai comună formă infecție cu citomegalovirus la persoanele cu imunitate normală care au părăsit perioada neonatală. Sindromul asemănător mononucleozei în manifestările clinice nu poate fi diferențiat de mononucleoza infecțioasă, care este cauzată de un alt virus herpes, virusul Ebstein-Barr.
Perioada de incubație este de 20-60 de zile. Boala decurge sub forma unei boli asemănătoare gripei:
- Febră mare prelungită, uneori cu frisoane;
- Oboseală severă, stare de rău;
- Dureri în mușchi, articulații, cefalee;
- Durere de gât;
- Ganglioni limfatici măriți;
- Erupția cutanată asemănătoare rubeolei este rară, mai frecventă în cazul tratamentului cu ampicilină.
Uneori, o infecție primară cu citomegalovirus este însoțită de semne de hepatită; icterul este rar, dar este adesea prezentă o creștere a enzimelor hepatice din sânge.
Rareori (în 0-6% din cazuri) sindromul asemănător mononucleozei este complicat de pneumonie. Cu toate acestea, la persoanele sănătoase din punct de vedere imunologic, este asimptomatică și este detectată doar pe radiografie toracică.
Boala continuă timp de 9-60 de zile. Majoritatea pacienților se recuperează complet, deși efectele reziduale sub formă de slăbiciune și stare de rău, uneori ganglioni limfatici umflați, persistă câteva luni. Infecțiile recurente cu febră, stare generală de rău, bufeuri și transpirație sunt rare.
Infecția congenitală cu citomegalovirus
Infecția intrauterină a fătului nu este întotdeauna cauza citomegaliei congenitale, în majoritatea cazurilor este asimptomatică și doar la 5% dintre nou-născuți duce la dezvoltarea bolii. Citomegalovirusul congenital apare la nou-născuții ale căror mame au avut o infecție primară cu citomegalovirus.
Manifestările citomegaliei congenitale variază foarte mult:
- Peteșiile - erupții cutanate, care sunt mici hemoragii, apar în 60-80% din cazuri;
- Icter;
- Întârzierea dezvoltării intrauterine, prematuritatea apare în 30-50% din cazuri;
- Corioretinita - inflamație a retinei, care duce adesea la scăderea și pierderea vederii;
Mortalitatea în infecția congenitală cu citomegalovirus este de 20-30%. Majoritatea copiilor care supraviețuiesc sunt retardați mintal sau auz greu.
Infecția cu citomegalovirus dobândit la nou-născuți
Când este infectat cu citomegalovirus în timpul nașterii (în timpul trecerii canalului de naștere) sau după naștere (în timpul alăptării sau contactului normal), în majoritatea cazurilor infecția rămâne asimptomatică.
Cu toate acestea, unii, în special sugarii prematuri și cu greutate mică la naștere infecție cu citomegalovirus manifestată prin dezvoltarea pneumoniei prelungite, care este adesea însoțită de adăugarea unei infecții bacteriene concomitente.
În plus, este posibilă încetinirea dezvoltării fizice, erupții cutanate, ganglioni limfatici umflați, hepatită.
Persoanele cu sistemul imunitar slăbit
Persoanele imunodeprimate includ:
- indivizi cu diferite tipuri de imunodeficiență congenitală.
- persoanele cu sindrom de imunodeficiență dobândită (SIDA).
- persoanele care au suferit transplant de organe interne: rinichi, inimă, ficat, plămâni și măduvă osoasă.
Severitatea manifestărilor clinice depinde de gradul de supresie imună, cu toate acestea, utilizarea cronică a imunosupresoarelor duce la manifestări mai severe.
Infecția cu citomegalovirus după transplant:
- Mai ales adesea, citomegalovirusul afectează organele transplantate în sine, provocând hepatită în ficatul transplantat, pneumonie în plămânii transplantați etc.
- După transplantul de măduvă osoasă, 15-20% dintre pacienți dezvoltă pneumonie cu citomegalovirus, din care mor 84-88% dintre pacienți.
- Cel mai mare risc de a dezvolta infectie cu citomegalovirus exista daca donatorul este infectat si primitorul nu.
Infecția cu citomegalovirus la pacientii infectati cu HIV:
Infecția cu citomegalovirus aproape toți bolnavii de SIDA suferă.
- Debutul infecției este de obicei subacut: febră, stare de rău, transpirații nocturne, dureri musculare și articulare
- Pneumonia - tusea, dificultatea de respirație se alătură semnelor inițiale ale bolii
- Ulcere ale esofagului, stomacului, intestinelor, care pot duce la sângerare și ruperea peretelui
- hepatită
- Encefalita este o inflamație a substanței creierului. Se poate prezenta cu sindrom de demență SIDA sau leziuni ale nervilor cranieni, somnolență, dezorientare, nistagmus (mișcări ritmice ale globilor oculari)
- Retinita, o inflamație a retinei, este o cauză frecventă a pierderii vederii la pacienții cu imunodepresie.
- Afectarea mai multor organe este înfrângerea aproape tuturor organelor de către virus, ceea ce duce la disfuncția lor. Adesea provoacă moartea din cauza infecției cu citomegalovirus.
Prevenirea infecției cu citomegalovirus
Prevenirea infecție cu citomegalovirus se recomanda efectuarea la persoane apartinand grupului de risc. Acestea includ persoanele infectate cu HIV, în special cele cu SIDA; persoanele care au suferit transplant de organe interne; persoanele care suferă de imunodeficiență ca urmare a altor cauze.
Respectarea regulilor de igienă personală, chiar și cele mai riguroase, nu evită infecția cu citomegalovirusuri, deoarece virusurile sunt omniprezente și sunt transmise prin picături în aer. Prin urmare, profilaxia la pacienții cu risc se efectuează cu medicamente antivirale: ganciclovir, foscarnet, aciclovir.
În plus, pentru a reduce probabilitatea infecției cu citomegalovirus în rândul primitorilor de organe interne și a măduvei osoase, se recomandă o selecție atentă a donatorilor, ținând cont de infecția acestora cu infecția cu citomegalovirus.
Diagnosticul infecției cu citomegalovirus
Diagnosticul de laborator al infecției cu citomegalovirus se bazează pe examenele serologice - determinarea anticorpilor specifici pentru citomegalovirus în sânge.
- Imunoglobuline M - Anti - CMV - IgM;
Sunt markeri ai infecției acute: infecția primară cu citomegalovirus sau reactivarea unei infecții cronice. Dacă la femeile însărcinate se detectează titruri mari de anticorpi, există riscul de infectare a fătului. Crește doar la 4-7 săptămâni după infectare. Rămâneți ridicat timp de 16-20 de săptămâni
- Imunoglobuline G - Anti - CMV - IgG;
Titrul acestui tip de imunoglobuline crește deja în perioada de scădere a activității procesului infecțios. Prezența Anti - CMV - IgG în sânge indică doar prezența citomegalovirusului în organism, dar nu reflectă în niciun fel activitatea acestuia.
- reacție în lanț a polimerazei;
PCR se bazează pe determinarea ADN-ului virusului în sânge sau în celulele mucoasei (în răzuirea din canalele uretrale, cervicale, precum și în saliva, spută etc.). Se recomandă efectuarea unei reacții PCR cantitative, care vă permite să judecați gradul de reproducere a virusului și, prin urmare, activitatea procesului inflamator.
Tratamentul infecției cu citomegalovirus
Sindromul asemănător mononucleozei cu o evoluție necomplicată nu necesită tratament special. Tratamentul tradițional este suficient, ca și în cazul unei răceli obișnuite. Principalul lucru este să nu uitați să beți multe lichide.
Medicamentul de elecție pentru tratamentul infecției cu citomegalovirus la pacienții cu risc este ganciclovir (cymeven). Pentru tratament, se utilizează forme intravenoase ale medicamentului. Tabletele sunt eficiente numai în ceea ce privește prevenirea.
Efecte secundare ale ganciclovirului:
- Inhibarea formării celulelor sanguine (neutropenie, anemie, trombocitopenie). Se dezvoltă în 40% din cazuri.
- Diaree (44%), vărsături, pierderea poftei de mâncare.
- Creșterea temperaturii (48% dintre pacienți), însoțită de frisoane, transpirație.
- Mâncărimi ale pielii.
Avertizări:
- Ganciclovir NU este utilizat la persoanele fără tulburări ale sistemului imunitar.
- Utilizarea ganciclovirului la femeile însărcinate și la copii este posibilă numai în situații care pun viața în pericol.
- Dozele trebuie ajustate la persoanele cu insuficiență renală.
Pentru tratament se folosește și foscarnet, care este considerat mai eficient la pacienții cu infecție HIV.
Efecte secundare:
- Tulburări electrolitice: scăderea potasiului și magneziului din sânge.
- Ulcere ale organelor genitale.
- Tulburări urinare.
- Greaţă.
- Leziuni renale: medicamentul este nefrotoxic, prin urmare, în caz de insuficiență renală, este necesară utilizarea atentă și ajustarea dozei de medicament.
Statisticile moderne arată că fiecare al cincilea copil se infectează cu infecția cu citomegalovirus la vârsta de 1 an. Dintre căile de infecție, cea mai periculoasă este infecția intrauterină. În acest fel, 5 până la 7 la sută dintre copii se infectează. Aproximativ 30 la sută din cazurile de transmitere a virusului la copil au loc în timpul alăptării. Restul copiilor se infectează cu infecția în grupuri de copii. LA adolescent virusul apare la 15% dintre copii. La vârsta de 35 de ani, peste 40 la sută din populație este afectată de boală, iar până la vârsta de 50 de ani, 99 la sută dintre oameni se infectează cu virusul.
În Statele Unite ale Americii, o infecție congenitală este diagnosticată la 3% dintre toți nou-născuții, dintre care 80% au manifestări clinice sub formă de diferite patologii. Rata mortalității pentru citomegalovirusul congenital cu complicații la naștere este de 20 la sută, adică între 8.000 și 10.000 de copii anual. În absența complicațiilor la naștere, 15% dintre copiii infectați în timpul dezvoltării fetale dezvoltă ulterior boli de severitate diferită. Între 3 și 5% dintre copiii din întreaga lume se infectează în primele 7 zile de viață.
Dintre femeile însărcinate, aproximativ 2% dintre femei sunt expuse la infecția primară. Probabilitatea de transmitere a virusului în momentul nașterii unui copil cu infecție primară este de la 30 la 50 la sută. Astfel de copii se nasc cu următoarele abateri - tulburări neurosenzoriale - de la 5 la 13 la sută; retard mintal - până la 13 la sută; pierderea auzului bilateral - până la 8 la sută.
Fapte interesante despre infecția cu citomegalovirus
Unul dintre denumirile citomegalovirusului este expresia „boala civilizației”, care explică răspândirea pe scară largă a acestei infecții. Există, de asemenea, nume precum boala virală a glandelor salivare, citomegalia, boala cu incluziuni. La începutul secolului al XIX-lea, această boală era numită în mod romantic „boala sărutului”, deoarece la acea vreme se credea că infecția cu acest virus are loc prin saliva în momentul sărutului. Adevăratul agent patogen a fost descoperit de Margaret Gladys Smith în 1956. Acest om de știință a reușit să izoleze virusul din urina unui copil infectat. Un an mai târziu, grupul științific al lui Weller a început să studieze agentul cauzal al infecției și, după alți trei ani, a fost introdus numele de „citomegalovirus”.În ciuda faptului că până la vârsta de 50 de ani, aproape fiecare persoană de pe planetă a experimentat această boală, nicio țară dezvoltată din lume nu recomandă testarea pentru detectarea CMV la femeile însărcinate în mod obișnuit. Publicațiile Colegiului American de Obstetricieni și ale Academiei Americane de Pediatrie spun că diagnosticul de infecție cu CMV la gravide și nou-născuți nu este adecvat din cauza lipsei unui vaccin și a unui tratament special dezvoltat împotriva acestui virus. Recomandări similare au fost publicate de Royal College of Obstetricians and Gynecologists din Marea Britanie în 2003. Potrivit reprezentanților acestei organizații, diagnosticul infecției cu citomegalovirus la femeile însărcinate nu este necesar, deoarece nu există nicio modalitate de a prezice ce complicații se vor dezvolta la un copil. De asemenea, în favoarea acestei concluzii este și faptul că până în prezent nu există o prevenire adecvată a transmiterii infecției de la mamă la făt.
Concluziile colegiilor din America și Marea Britanie se rezumă la faptul că o examinare sistematică pentru determinarea citomegalovirusului la femeile însărcinate nu este recomandată din cauza numărului mare de factori neexplorați ai acestei boli. O recomandare obligatorie este de a oferi tuturor gravidelor informații care să le permită să respecte măsurile de precauție și igienă în prevenirea acestei boli.
Ce este citomegalovirusul?
 Citomegalovirusul este unul dintre cei mai frecventi agenți patogeni umani. Odată ajuns în organism, virusul poate provoca o infecție cu citomegalovirus pronunțată clinic sau poate rămâne latent pe tot parcursul vieții. Până în prezent, nu există medicamente care ar putea elimina citomegalovirusul din organism.
Citomegalovirusul este unul dintre cei mai frecventi agenți patogeni umani. Odată ajuns în organism, virusul poate provoca o infecție cu citomegalovirus pronunțată clinic sau poate rămâne latent pe tot parcursul vieții. Până în prezent, nu există medicamente care ar putea elimina citomegalovirusul din organism. Structura citomegalovirusului
Citomegalovirusul este una dintre cele mai mari particule virale. Diametrul său este de 150 - 200 de nanometri. De aici și numele său – tradus din greaca veche – „celulă virală mare”.O particulă adultă de virus citomegalovirus matur este numită virion. Virionul are o formă sferică. Structura sa este complexă și constă din mai multe componente.
Componentele virionului citomegalovirus sunt:
- genomul virusului;
- nucleocapsidă;
- proteine ( proteină) matrice;
- supercapside.
Genomul citomegalovirusului este situat în nucleu ( miez) virion. Este un mănunchi de helix ADN dublu catenar, dens împachetat ( acidul dezoxiribonucleic), care conține toată informația genetică a virusului.
Nucleocapsid
„Nucleocapsid” este tradus din greaca veche ca „coaja nucleului”. Este un strat proteic care înconjoară genomul virusului. Nucleocapsidul este format din 162 capsomere ( fragmente de proteine de coajă). Capsomere formează o figură geometrică cu fețe pentagonale și hexagonale dispuse în funcție de tipul de simetrie cubică.
Matricea proteinelor
Matricea proteică ocupă întregul spațiu dintre nucleocapsidă și învelișul exterior al virionului. Proteinele care alcătuiesc matricea proteică sunt activate atunci când virusul intră în celula gazdă și participă la reproducerea noilor unități virale.
Supercapsid
Învelișul exterior al virionului se numește supercapsid. Este format dintr-un număr mare de glicoproteine ( structuri proteice complexe care conțin componente carbohidrate). Glicoproteinele sunt situate diferit în supercapsidă. Unele dintre ele ies deasupra suprafeței stratului principal de glicoproteine, formând mici „tepi”. Cu ajutorul acestor glicoproteine, virionul „simte” și analizează mediul extern. Când virusul intră în contact cu orice celulă a corpului uman, cu ajutorul „tepilor” se atașează și pătrunde în ea.
Proprietățile citomegalovirusului
Citomegalovirusul are o serie de importante proprietăți biologice care determină patogenitatea acestuia.Principalele proprietăți ale citomegalovirusului sunt:
- virulență scăzută ( gradul de patogenitate);
- latenta;
- reproducere lentă;
- pronunțat citopatic ( distrugătoare de celule) Efect;
- reactivare în imunosupresia gazdei;
- instabilitate în mediul extern;
- contagiozitate scăzută ( capacitatea de a infecta).
Peste 60 - 70 la sută din populația adultă sub 50 de ani și mai mult de 95 la sută din populația peste 50 de ani sunt infectate cu citomegalovirus. Cu toate acestea, majoritatea oamenilor nici măcar nu știu că sunt purtători ai acestui virus. Cel mai adesea, virusul este într-o formă latentă sau provoacă manifestări clinice minime. Acest lucru se datorează virulenței sale scăzute.
Latența
Odată ajuns în corpul uman, citomegalovirusul rămâne în el toată viața. Datorită apărării imune a organismului, virusul poate exista într-o stare latentă, latentă pentru o perioadă lungă de timp, fără a provoca nicio manifestare clinică a bolii.
Cu ajutorul „spinilor” de glicoproteine virionul recunoaște și se atașează de membrana celulei de care are nevoie. Treptat, membrana exterioară a virusului se contopește cu membrana celulară și nucleocapsidul pătrunde în interior. În interiorul celulei gazdă, nucleocapsidul își introduce ADN-ul în nucleu, lăsând o matrice proteică pe membrana nucleară. Folosind enzimele nucleului celular, ADN-ul viral se înmulțește. Matricea proteică a virusului, care a rămas în afara nucleului, sintetizează noi proteine capside. Acest proces este cel mai lung - durează în medie 15 ore. Proteinele sintetizate trec în nucleu și se combină cu noul ADN viral, formând nucleocapsidul. Treptat, proteinele unei noi matrice sunt sintetizate, care se atașează de nucleocapsid. Nucleocapsidul părăsește nucleul celular, se atașează de suprafața interioară a membranei celulare și este învăluit de acesta, creând o supercapsidă pentru sine. Copiile virionului care au părăsit celula sunt gata să pătrundă într-o altă celulă sănătoasă pentru reproducere ulterioară.
Reactivarea în imunosupresia gazdei
Pentru o lungă perioadă de timp, citomegalovirusul poate fi într-o stare latentă în corpul uman. Cu toate acestea, în condiții de imunosupresie, atunci când sistemul imunitar uman este slăbit sau distrus, virusul este activat și începe să intre în celulele gazdă pentru reproducere. Imediat ce sistemul imunitar revine la normal, virusul este suprimat și cade în „hibernare”.
Principal factori adversi mediul pentru citomegalovirus sunt:
- temperaturi mari ( peste 40-50 de grade Celsius);
- congelare;
- dizolvant de grasime ( alcool, eter, detergenți).
Cu un singur contact cu virusul, este aproape imposibil să te infectezi cu o infecție cu citomegalovirus, datorită unui sistem imunitar bun și a barierelor de protecție ale corpului uman. Infecția cu virusul necesită un contact constant pe termen lung cu sursa de infecție.
Metode de infectare cu citomegalovirus
 Citomegalovirusul are o contagiozitate destul de scăzută, astfel încât sunt necesari mai mulți factori favorizanți pentru infecție.
Citomegalovirusul are o contagiozitate destul de scăzută, astfel încât sunt necesari mai mulți factori favorizanți pentru infecție. Factorii favorabili pentru infectarea cu citomegalovirus sunt:
- contact constant, lung și strâns cu sursa de infecție;
- încălcarea barierei de protecție biologică - prezența leziunilor tisulare ( tăieturi, răni, microtraumatisme, eroziune) la locul contactului cu infecția;
- tulburări în funcționarea sistemului imunitar al organismului în timpul hipotermiei, stresului, infecției și diferitelor boli interne.
Metode de infectare cu citomegalovirus
| Căile de transmisie | Ce se transmite | poartă de intrare |
| Contactați gospodăria |
|
|
| Aeropurtat |
|
|
| Contact-sexual |
|
|
| Oral |
|
|
| Transplacentar |
|
|
| iatrogen |
|
|
| Transplant |
|
|
Contactați calea casnică
Calea de contact-gospodărie a infecției cu citomegalovirus este mai frecventă în grupuri închise ( familie, grădiniță, tabără). Articolele de uz casnic și de igienă personală ale unui purtător de virus sau ale unui pacient se infectează cu diverse fluide corporale ( salivă, urină, sânge). Cu nerespectarea constantă a standardelor de igienă, infecția cu citomegalovirus se răspândește cu ușurință în întreaga echipă.calea aerului
Citomegalovirusul este excretat din corpul unui pacient sau purtător cu spută, saliva, lacrimi. La tuse, strănut, aceste fluide sunt distribuite în aer sub formă de microparticule. O persoană sănătoasă se infectează cu virusul prin inhalarea acestor microparticule. Porțile de intrare sunt mucoasele tractului respirator superior și cavitatea bucală.Mod contact-sexual
Una dintre cele mai comune căi de transmitere a infecției cu citomegalovirus este calea de contact-sexual. Actul sexual neprotejat cu o persoană bolnavă sau un purtător de virus duce la infecția cu citomegalovirus. Virusul este excretat cu materialul seminal, mucusul colului uterin și al vaginului și intră în corpul unui partener sănătos prin membranele mucoase ale organelor genitale. Cu actul sexual netradițional, membranele mucoase ale anusului și cavității bucale pot deveni poarta de intrare.cale orală
La copii, cea mai frecventă cale de infecție cu citomegalovirus este calea orală. Virusul pătrunde în organism prin mâini și obiecte contaminate pe care copiii le pun în mod constant în gură.Infecția se poate răspândi cu saliva prin sărut, care se aplică și căii orale de transmitere.
Calea transplacentară
Când infecția cu citomegalovirus este activată la femeile însărcinate, pe fondul imunității reduse, copilul se infectează. Virusul poate pătrunde în corpul fătului cu sângele mamei prin artera ombilicală, provocând diverse patologii ale dezvoltării fetale.Infecția este posibilă și în timpul nașterii. Cu sângele unei femei în travaliu, virusul pătrunde în pielea și membranele mucoase ale fătului. Dacă integritatea lor este ruptă, atunci virusul intră în corpul nou-născutului.
calea iatrogenă
Infecția corpului cu citomegalovirus poate fi rezultatul unei transfuzii de sânge ( transfuzie de sange) de la un donator infectat. O singură transfuzie de sânge, de obicei, nu duce la răspândirea infecției cu citomegalovirus. Cei mai vulnerabili sunt pacienții care au nevoie de transfuzii de sânge frecvente sau constante. Acestea includ pacienți cu diferite boli ale sângelui. Corpul acestor pacienți este slăbit. Sistemul lor imunitar este copleșit de boala de bază și nu poate lupta împotriva virusului. Transfuziile continue de sânge contribuie la infectarea cu citomegalovirus.Citomegalovirusul poate pătrunde și în organism prin utilizarea repetată a echipamentelor medicale nesterilizate.
Calea transplantului
Citomegalovirusul poate persista mult timp în organele și țesuturile donatorului. Pacienților cu transplant de organe li se administrează terapie imunosupresoare pentru a preveni respingerea. Pe fondul imunosupresiei, citomegalovirusul este activat și se răspândește în tot corpul pacientului.Răspândirea infecției cu citomegalovirus în organism are loc în mai multe etape.
Etapele răspândirii infecției cu citomegalovirus sunt:
- deteriorarea celulelor locale;
- distribuția în ganglionii limfatici regionali;
- răspunsul imun primar;
- circulație în sistemul circulator și limfatic;
- diseminare ( Răspândire) în organe și țesuturi;
- răspunsul imun secundar.
Infecția cu citomegalovirus pătrunde în cele mai multe cazuri în organism prin piele sau mucoase, în care integritatea este afectată.
În acest moment, sistemul imunitar este activat în corpul uman, ceea ce suprimă răspândirea particulelor străine prin sânge și limfă. Cu toate acestea, sistemul imunitar nu este capabil să distrugă complet infecția. Citomegalovirusul poate rămâne latent în ganglionii limfatici pentru o lungă perioadă de timp.
În cazul imunosupresiei, organismul nu este capabil să oprească reproducerea virusului. Citomegalovirusul pătrunde în celulele sanguine și se răspândește în toate organele și țesuturile, afectându-le.
Răspunsul imun secundar produce un numar mare de anticorpi împotriva virusului care inhibă replicarea sa ulterioară ( reproducere). Pacientul își revine, dar devine purtător ( virusul persistă în celulele limfoide).
Simptomele infecției cu citomegalovirus la femei
 Simptomele infecției cu citomegalovirus la femei depind de forma bolii. În 90 la sută din cazuri, femeile au o formă latentă a bolii fără simptome pronunțate. În alte cazuri, citomegalovirusul apare cu leziuni severe ale organelor interne.
Simptomele infecției cu citomegalovirus la femei depind de forma bolii. În 90 la sută din cazuri, femeile au o formă latentă a bolii fără simptome pronunțate. În alte cazuri, citomegalovirusul apare cu leziuni severe ale organelor interne. După pătrunderea citomegalovirusului în corpul uman, începe o perioadă de incubație. În această perioadă, virusul se înmulțește activ în organism, dar fără a prezenta niciun simptom. Cu infecția cu citomegalovirus, această perioadă durează de la 20 la 60 de zile. Apoi urmează faza acută a bolii. Femeile cu un sistem imunitar puternic pot experimenta această fază cu simptome ușoare asemănătoare gripei. Se poate observa o temperatură ușoară ( 36,9 - 37,1 grade Celsius), ușoară stare de rău, slăbiciune. De regulă, această perioadă trece imperceptibil. Cu toate acestea, în favoarea prezenței citomegalovirusului în corpul unei femei, mărturisește o creștere a titrului de anticorpi din sângele ei. Dacă ea face un diagnostic serologic în această perioadă, atunci vor fi detectați anticorpi în fază acută împotriva acestui virus ( IgM anti-CMV).
Faza acută a citomegalovirusului durează 4 până la 6 săptămâni. După aceea, infecția scade și este activată numai cu scăderea imunității. În această formă, infecția poate persista toată viața. Numai cu diagnostice aleatorii sau planificate poate fi detectat. În acest caz, în sângele unei femei sau într-un frotiu, dacă se efectuează un frotiu PCR, sunt detectați anticorpi în fază cronică împotriva citomegalovirusului ( IgG anti-CMV).
Se crede că 99 la sută din populație este purtătoare a infecției latente cu citomegalovirus, iar acești oameni sunt detectați IgG anti-CMV. Dacă infecția nu se manifestă, iar imunitatea femeii este suficient de puternică pentru ca virusul să rămână într-o formă inactivă, atunci ea devine purtătoare de virus. De regulă, purtătorul de virus nu este periculos. Dar, în același timp, la femei, o infecție latentă cu citomegalovirus poate provoca avorturi spontane, nașterea copiilor morți.
La femeile imunodeprimate, infecția este activă. În acest caz, se observă două forme ale bolii - forma acută asemănătoare mononucleozei și forma generalizată.
Infecție acută cu citomegalovirus
Această formă de infecție seamănă cu mononucleoza infecțioasă. Începe brusc, cu febră și frisoane. Caracteristica principală a acestei perioade este limfadenopatia generalizată ( Noduli limfatici umflați). Ca și în cazul mononucleozei infecțioase, există o creștere a ganglionilor limfatici de la 0,5 la 3 centimetri. Nodurile sunt dureroase, dar nu lipite între ele, ci moi și elastice.În primul rând, ganglionii limfatici cervicali cresc. Pot fi foarte mari și depășesc 5 centimetri. În plus, ganglionii submandibulari, axilari și inghinali cresc. Ganglionii limfatici interni sunt, de asemenea, măriți. Limfadenopatia apare prima dintre simptome și ultima care dispare.
Alte simptome ale fazei acute sunt:
- stare de rău;
- mărirea ficatului ( hepatomegalie);
- creșterea numărului de leucocite în sânge;
- apariția în sânge a celulelor mononucleare atipice.
Diferențele dintre citomegalovirus și mononucleoza infecțioasă
Spre deosebire de mononucleoza infecțioasă, angina nu este observată cu citomegalovirus. De asemenea, este extrem de rar să observați o creștere a ganglionilor limfatici occipitali și a splinei ( splenomegalie). În diagnosticul de laborator, reacția Paul-Bunnel, care este inerentă mononucleozei infecțioase, este negativă.
Forma generalizată a infecției cu citomegalovirus
Această formă a bolii este extrem de rară și este foarte dificilă. De regulă, se dezvoltă la femeile cu imunodeficiență sau pe fondul altor infecții. Stările de imunodeficiență pot rezulta din chimioterapie, radioterapie sau infecție cu HIV. Cu o formă generalizată, organele interne, vasele de sânge, nervii și glandele salivare pot fi afectate.Cele mai frecvente manifestări ale unei infecții generalizate sunt:
- afectarea ficatului odată cu dezvoltarea hepatitei cu citomegalovirus;
- afectarea plămânilor odată cu dezvoltarea pneumoniei;
- afectarea retinei odată cu dezvoltarea retinitei;
- afectarea glandelor salivare cu dezvoltarea sialadenitei;
- afectarea rinichilor cu dezvoltarea nefritei;
- afectarea organelor sistemului reproducător.
În hepatita cu citomegalovirus, acestea sunt afectate ca hepatocite ( celule hepatice), și vasele ficatului. În ficat se dezvoltă infiltrația inflamatorie, fenomenul de necroză ( zone de necroză). Celulele moarte sunt eliminate și umplu căile biliare. Există o stagnare a bilei, rezultând icter. Culoarea pielii devine gălbuie. Există plângeri precum greață, vărsături, slăbiciune. În sânge, nivelul de bilirubină, transaminazele hepatice crește. Ficatul în același timp crește, devine dureros. Se dezvoltă insuficiență hepatică.
Cursul hepatitei poate fi acut, subacut și cronic. În primul caz, se dezvoltă așa-numita hepatită fulminantă, adesea cu un rezultat fatal.
Diagnosticul infecției cu citomegalovirus se reduce la o biopsie prin puncție. În acest caz, cu ajutorul unei puncție, se prelevează o bucată de țesut hepatic pentru examinare histologică ulterioară. La examinarea țesutului, se găsesc celule citomegalice uriașe.
Pneumonie cu citomegalovirus
Cu citomegalovirus, de regulă, se dezvoltă inițial pneumonia interstițială. Cu acest tip de pneumonie nu sunt afectate alveolele, ci pereții acestora, capilarele și țesutul din jurul vaselor limfatice. Această pneumonie este dificil de tratat, rezultând un curs lung.
Foarte des, o astfel de pneumonie prelungită este complicată de adăugarea unei infecții bacteriene. De regulă, flora stafilococică se unește cu dezvoltarea pneumoniei purulente. Temperatura corpului crește la 39 de grade Celsius, se dezvoltă febră și frisoane. Tusea devine rapid umedă cu o cantitate mare de spută purulentă. Se dezvoltă dificultăți de respirație, apare durerea în piept.
Pe lângă pneumonie, infecția cu citomegalovirus poate dezvolta bronșită, bronșiolită. Sunt afectați și ganglionii limfatici ai plămânilor.
Retinita cu citomegalovirus
Retinita afectează retina ochiului. Retinita este de obicei bilaterală și poate fi complicată de orbire.
Simptomele retinitei sunt:
- fotofobie;
- vedere încețoșată;
- „zboară” în fața ochilor;
- apariția fulgerelor și a fulgerelor în fața ochilor.
Sialadenita cu citomegalovirus
Sialoadenita se caracterizează prin afectarea glandelor salivare. Glandele parotide sunt adesea afectate. În cursul acut al sialadenitei, temperatura crește, apar dureri pungioase în zona glandei, salivația scade și se simte uscăciunea în gură ( xerostomie).
Foarte des, sialoadenita cu citomegalovirus se caracterizează printr-un curs cronic. În acest caz, există dureri periodice, ușoară umflare a glandei parotide. Principalul simptom continuă să fie reducerea salivației.
Leziuni renale
Rinichii sunt foarte frecvente la persoanele cu o formă activă de infecție cu citomegalovirus. In acest caz, infiltratia inflamatorie se gaseste in tubii rinichiului, in capsula acestuia si in glomeruli. Pe lângă rinichi, pot fi afectate ureterele și vezica urinară. Boala continuă cu dezvoltarea rapidă a insuficienței renale. În urină apare un sediment, care constă din epiteliu și celule de citomegalovirus. Uneori există hematurie ( sânge în urină).
Leziuni ale organelor sistemului reproducător
La femei, de foarte multe ori infectia apare sub forma de cervicita, endometrita si salpingita. De regulă, ele procedează cronic cu exacerbări periodice. O femeie se poate plânge de durere recurentă, ușoară în abdomenul inferior, durere la urinare sau durere în timpul actului sexual. Uneori pot apărea tulburări de urinare.
Infecția cu citomegalovirus la femeile cu SIDA
Se crede că 9 din 10 bolnavi de SIDA suferă de o formă activă de infecție cu citomegalovirus. În cele mai multe cazuri, infecția cu citomegalovirus este cauza decesului pacienților. Studiile au arătat că citomegalovirusul este reactivat atunci când numărul de limfocite CD-4 devine mai mic de 50 pe mililitru. Cel mai adesea, se dezvoltă pneumonie și encefalită.Pacienții cu SIDA dezvoltă pneumonie bilaterală cu leziuni difuze ale țesutului pulmonar. Pneumonia este cel mai adesea prelungită, cu o tuse dureroasă și dificultăți de respirație. Pneumonia este una dintre cele mai frecvente cauze de deces în infecția cu HIV.
De asemenea, bolnavii de SIDA dezvoltă encefalită cu citomegalovirus. Encefalita cu encefalopatie dezvoltă rapid demență ( demenţă), care se manifestă prin scăderea memoriei, a atenției, a inteligenței. O formă de encefalită cu citomegalovirus este ventriculoencefalita, care afectează ventriculii creierului și nervii cranieni. Pacienții se plâng de somnolență, slăbiciune severă, acuitate vizuală afectată.
Înfrângere sistem nervos cu infecție cu citomegalovirus, este uneori însoțită de poliradiculopatie. În acest caz, rădăcinile nervilor sunt afectate în mod repetat, ceea ce este însoțit de slăbiciune și durere la nivelul picioarelor. Retinita cu citomegalovirus la femeile cu infecție HIV provoacă adesea pierderea completă a vederii.
Infecția cu citomegalovirus în SIDA se caracterizează prin leziuni multiple ale organelor interne. În ultimele etape ale bolii, insuficiența multiplă de organe este detectată cu leziuni ale inimii, vaselor de sânge, ficatului și ochilor.
Patologiile care provoacă citomegalovirus la femeile cu imunodeficiență sunt:
- afectarea rinichilor- nefrită acută și cronică ( inflamație a rinichilor), focare de necroză pe glandele suprarenale;
- boală de ficat hepatită, colangită sclerozantă ( inflamația și îngustarea căilor biliare intrahepatice și extrahepatice), icter ( o boală în care pielea și mucoasele devin galbene), insuficiență hepatică;
- boli ale pancreasului- pancreatită ( inflamația pancreasului);
- boli ale tractului gastrointestinal- gastroenterocolită ( inflamația articulară a intestinului subțire, intestinului gros și stomacului), esofagită ( afectarea mucoasei esofagiene), enterocolită ( procese inflamatorii la nivelul intestinului subțire și gros), colita ( inflamație a colonului);
- boala pulmonara- pneumonie ( pneumonie);
- boli ale ochilor- retinită ( boala retinei), retinopatie ( înfrângere globul ocular caracter neinflamator). Problemele oculare apar la 70% dintre pacienții cu infecție HIV. Aproximativ o cincime dintre pacienți își pierd vederea;
- leziuni ale măduvei spinării și ale creierului- meningoencefalita ( inflamația membranelor și a substanțelor creierului), encefalită ( leziuni ale creierului), mielită ( inflamație a măduvei spinării), poliradiculopatie ( afectarea rădăcinilor nervoase ale măduvei spinării), polineuropatie extremitati mai joase (tulburări ale sistemului nervos periferic), infarct al cortexului cerebral;
- boli ale sistemului genito-urinar- cancer de col uterin, leziuni ale ovarelor, trompelor uterine, endometrului.
Simptomele infecției cu citomegalovirus la copii
 La copii, există două forme de infecție cu citomegalovirus - congenitală și dobândită.
La copii, există două forme de infecție cu citomegalovirus - congenitală și dobândită. Infecția congenitală cu citomegalovirus la copii
Aproape întotdeauna, infecția copiilor cu citomegalovirus are loc în uter. Prin placenta, virusul patrunde in corpul copilului din sangele mamei. În același timp, mama poate suferi de o infecție primară cu citomegalovirus sau poate reactiva una cronică.Citomegalovirusul aparține grupului de infecții TORCH care duc la malformații severe. Când un virus intră în sângele unui copil, o infecție congenitală nu se dezvoltă întotdeauna. Potrivit diverselor surse, se dezvoltă de la 5 la 10 la sută dintre copiii al căror sânge a intrat în virus formă activă infectii. De regulă, aceștia sunt copiii acelor mame care au suferit o infecție primară cu citomegalovirus în timpul sarcinii.
Odată cu reactivarea unei infecții cronice în timpul sarcinii, gradul de infecție intrauterină nu depășește 1-2 la sută. În viitor, 20 la sută dintre acești copii au patologii grave.
Manifestările clinice ale infecției congenitale cu citomegalovirus sunt:
- malformații ale sistemului nervos - microcefalie, hidrocefalie, meningită; meningoencefalită;
- sindromul Dandy-Walker;
- defecte cardiace - cardită, miocardită, cardiomegalie, malformații valvulare;
- pierderea auzului - surditate congenitală;
- afectarea aparatului vizual - cataractă, retinită, corioretinită, keratoconjunctivită;
- anomalii în dezvoltarea dinților.
În sângele unor astfel de copii, există o creștere a enzimelor hepatice, bilirubinei, numărul de trombocite scade brusc ( trombocitopenie). Mortalitatea în această perioadă este foarte mare. Copiii supraviețuitori se confruntă ulterior cu retard mintal, tulburări de vorbire. Majoritatea copiilor cu infecție congenitală cu citomegalovirus suferă de surditate, iar orbirea este mai puțin frecventă.
Din cauza leziunilor sistemului nervos, se dezvoltă paralizia, epilepsia și sindromul de hipertensiune intracraniană. Ulterior, astfel de copii rămân în urmă nu numai la nivel mental, ci și la nivel dezvoltarea fizică.
O variantă separată a infecției congenitale cu citomegalovirus este sindromul Dandy-Walker. Cu acest sindrom se observă diferite anomalii ale cerebelului și expansiunea ventriculilor. Mortalitatea în acest caz este de la 30 la 50 la sută.
Frecvența simptomelor infecției intrauterine cu CMV la copii este următoarea:
- erupție cutanată - de la 60 la 80 la sută;
- hemoragii la nivelul pielii și mucoaselor - 76 la sută;
- icter, 67 la sută;
- mărirea ficatului și a splinei - 60 la sută;
- reducerea dimensiunii craniului și a creierului - 53 la sută;
- tulburări ale sistemului digestiv - 50 la sută;
- prematuritate - 34 la sută;
- hepatită, 20 la sută;
- inflamația creierului - 15 la sută;
- inflamația vaselor de sânge și a retinei - 12 la sută.
Infecția dobândită cu citomegalovirus la copii
Infecția cu citomegalovirus dobândit este una cu care copilul se infectează după naștere. Infecția cu citomegalovirus poate apărea atât intranatal, cât și postnatal. Infecția intranatală este una care apare chiar în timpul nașterii. Infecția cu citomegalovirus în acest fel are loc în timpul trecerii copilului prin tractul genital. postnatal ( dupa nastere) infecția poate apărea prin alăptare sau prin contactul casnic al altor membri ai familiei.Natura consecințelor unei infecții dobândite cu citomegalovirus depinde de vârsta copilului și de starea sistemului imunitar. Cea mai frecventă consecință a virusului sunt infecțiile respiratorii acute ( ORZ), care sunt însoțite de inflamația bronhiilor, faringelui și laringelui. Adesea există o leziune a glandelor salivare, cel mai adesea în zonele parotide. O complicație caracteristică a infecției dobândite este procesele inflamatorii în țesuturi conjunctiveîn regiunea alveolelor pulmonare. O altă manifestare a infecției cu citomegalovirus este hepatita, care apare într-o formă subacută sau cronică. O complicație rară a virusului este o astfel de afectare a sistemului nervos central precum encefalita ( inflamație a creierului).
Simptomele infecției dobândite cu citomegalovirus sunt:
- copii sub 1 an- întârziere în dezvoltarea fizică cu activitate motrică afectată și convulsii frecvente. Pot exista leziuni ale tractului gastrointestinal, probleme de vedere, hemoragii;
- copii de la 1 la 2 ani- cel mai adesea boala se manifestă prin mononucleoză ( boala virala), ale căror consecințe sunt o creștere a ganglionilor limfatici, umflarea mucoasei gâtului, afectarea ficatului, modificări ale compoziției sângelui;
- copii de la 2 la 5 ani- sistemul imunitar la această vârstă nu este capabil să răspundă adecvat la virus. Boala provoacă complicații precum dificultăți de respirație, cianoză ( decolorarea albăstruie a pielii), pneumonie.
Infecția dobândită cu citomegalovirus la copii poate rezulta și din transfuzii de sânge sau transplanturi de organe. În acest caz, pătrunderea virusului în organism are loc cu sânge sau organe donate. O astfel de infecție se desfășoară de obicei în funcție de tipul de sindrom mononucleoză. În același timp, temperatura crește, apar scurgeri nazale și dureri în gât. În același timp, ganglionii limfatici sunt măriți la copii. Principala manifestare a infecției cu citomegalovirus post-transfuzie este hepatita.
În 20% din cazuri după transplantul de organe, se dezvoltă pneumonie cu citomegalovirus. După un transplant de rinichi sau inimă, virusul provoacă hepatită, retinită și colită.
La copiii cu imunodeficiență ( de exemplu, la pacienții cu boli maligne) infecția cu citomegalovirus este foarte dificilă. Ca și la adulți, duce la pneumonie prelungită, hepatită fulminantă și tulburări de vedere. Reactivarea virusului începe cu o creștere a temperaturii și frisoane. Adesea, copiii dezvoltă o erupție hemoragică care afectează întregul corp. Astfel de organe interne precum ficatul, plămânii, sistemul nervos central sunt implicate în procesul patologic.
Simptomele infecției cu citomegalovirus la femei în timpul sarcinii
 Femeile însărcinate sunt cele mai vulnerabile la efectele nocive ale citomegalovirusului, deoarece sistemul imunitar este slăbit semnificativ în timpul perioadei de naștere a copilului. Atât riscul de infecție primară, cât și exacerbarea virusului cresc dacă acesta se află deja în corpul pacientului. Complicațiile se pot dezvolta atât la femeie, cât și la făt.
Femeile însărcinate sunt cele mai vulnerabile la efectele nocive ale citomegalovirusului, deoarece sistemul imunitar este slăbit semnificativ în timpul perioadei de naștere a copilului. Atât riscul de infecție primară, cât și exacerbarea virusului cresc dacă acesta se află deja în corpul pacientului. Complicațiile se pot dezvolta atât la femeie, cât și la făt. În timpul infecției inițiale cu virusul sau reactivării acestuia, femeile însărcinate pot prezenta o serie de simptome care se pot manifesta sau în combinație. Unele femei sunt diagnosticate cu tonus uterin crescut, care nu răspunde la terapie.
Manifestările infecției cu CMV la femeile însărcinate sunt:
- polihidramnios;
- îmbătrânirea prematură sau desprinderea placentară;
- atașarea necorespunzătoare a placentei;
- pierderi mari de sânge în timpul nașterii;
- avorturi spontane.
Procesele inflamatorii din sistemul genito-urinar la gravidele cu CMV sunt:
- endometrita (procese inflamatorii în uter) - durere în abdomen ( partea inferioară). În unele cazuri, durerea poate radia în partea inferioară a spatelui sau în sacru. De asemenea, pacienții se plâng de sănătatea generală precară, lipsa poftei de mâncare, durerile de cap;
- cervicita (afectarea colului uterin) - disconfort în timpul intimității, mâncărime la nivelul organelor genitale, dureri dureroase în perineu și abdomen inferior;
- vaginită (inflamație a vaginului) - iritație a organelor genitale, creșterea temperaturii corpului, disconfortîn timpul actului sexual, dureri dureroase în abdomenul inferior, roșeață și umflare a organelor genitale externe, urinare frecventă;
- ooforită (inflamație a ovarelor) - senzație de durere în pelvis și abdomen inferior, spotting care apare după actul sexual, senzație de disconfort în abdomenul inferior, durere când este aproape de un bărbat;
- eroziunea cervicală- aparitia sangelui in scurgeri dupa intimitate, scurgeri vaginale abundente, uneori pot aparea dureri care nu sunt foarte pronuntate in timpul actului sexual.
Efectul CMV asupra corpului unei femei gravide
Citomegalovirusul este o infecție virală care afectează cel mai adesea femeile însărcinate.Consecințele virusului sunt:
- inflamația glandelor salivare, amigdalelor;
- pneumonie, pleurezie;
- miocardită.
Cu imunitate slăbită sever, virusul poate lua o formă generalizată, afectând întregul organism al pacientului.
Complicațiile unei infecții generalizate la femei în timpul sarcinii sunt:
- procese inflamatorii la rinichi, ficat, pancreas, glandele suprarenale;
- disfuncție a sistemului digestiv;
- probleme de vedere;
- disfuncție pulmonară.
Diagnosticul infecției cu citomegalovirus
 Diagnosticul infecției cu citomegalovirus depinde de forma patologiei. Deci, în forma congenitală și acută a acestei boli, se recomandă izolarea virusului în cultură celulară. În formele cronice, agravate periodic, se efectuează diagnostice serologice, care vizează detectarea anticorpilor împotriva virusului în organism. De asemenea, se efectuează examinarea citologică a diferitelor organe. În același timp, în ele se găsesc modificări tipice pentru infecția cu citomegalovirus.
Diagnosticul infecției cu citomegalovirus depinde de forma patologiei. Deci, în forma congenitală și acută a acestei boli, se recomandă izolarea virusului în cultură celulară. În formele cronice, agravate periodic, se efectuează diagnostice serologice, care vizează detectarea anticorpilor împotriva virusului în organism. De asemenea, se efectuează examinarea citologică a diferitelor organe. În același timp, în ele se găsesc modificări tipice pentru infecția cu citomegalovirus. Metodele de diagnosticare a infecției cu citomegalovirus sunt:
- izolarea virusului prin cultivarea acestuia în cultură celulară;
- reacție în lanț a polimerazei ( PCR);
- test imunosorbant legat ( ELISA);
- metoda citologica.
Izolarea virusului
Izolarea virusului este cea mai precisă și fiabilă metodă de diagnosticare a infecției cu citomegalovirus. Sângele și alte fluide corporale pot fi folosite pentru a izola virusul. Detectarea unui virus în salivă nu este o confirmare a unei infecții acute, deoarece virusul este eliminat după recuperare pentru o lungă perioadă de timp. Prin urmare, sângele pacientului este cel mai adesea examinat.Izolarea virusului are loc în cultura celulară. Culturile cu un singur strat de fibroblaste umane sunt cel mai frecvent utilizate. Materialul biologic studiat este inițial centrifugat pentru a izola virusul în sine. Apoi, virusul este aplicat pe culturi de celule și plasat într-un termostat. Există, parcă, infecția celulelor cu acest virus. Culturile sunt incubate timp de 12 până la 24 de ore. De regulă, mai multe culturi celulare sunt infectate și incubate simultan. În plus, culturile obținute sunt identificate folosind diferite metode. Cel mai adesea, culturile sunt colorate cu anticorpi fluorescenți și examinate la microscop.
Dezavantajele acestei metode este timpul semnificativ petrecut cu cultivarea virusului. Durata acestei metode este de la 2 la 3 săptămâni. În același timp, este nevoie de material proaspăt pentru a izola virusul.
PCR
Un avantaj semnificativ îl are o metodă de diagnosticare precum reacția în lanț a polimerazei ( PCR). Folosind această metodă, ADN-ul virusului este determinat în materialul de testat. Avantajul acestei metode este că o ușoară prezență a virusului în organism este necesară pentru determinarea ADN-ului. Este nevoie de o singură bucată de ADN pentru a identifica virusul. Astfel, sunt definite atât formele acute, cât și cele cronice ale bolii. Dezavantajul acestei metode este costul relativ ridicat.material biologic
Pentru PCR, se iau orice fluide biologice ( sânge, salivă, urină, lichid cefalorahidian), tampoane din uretra și vagin, fecale, tampoane din mucoasele.
Efectuarea PCR
Esența analizei este izolarea ADN-ului virusului. Inițial, în materialul de testat se găsește un fragment dintr-o catenă de ADN. Mai mult, acest fragment este clonat de multe ori cu ajutorul unor enzime speciale pentru a obține un număr mare de copii ADN. Copiile rezultate sunt identificate, adică sunt determinate cărui virus aparțin. Toate aceste reacții au loc într-un aparat special numit amplificator. Precizia acestei metode este de 95 - 99 la sută. Metoda se realizează suficient de rapid, ceea ce îi permite să fie utilizat pe scară largă. Cel mai adesea, este utilizat în diagnosticul infecțiilor genito-urinare latente, encefalitei cu citomegalovirus și pentru screening-ul infecțiilor TORCH.
ELISA
Test imunosorbant legat ( ELISA) este o metodă de testare serologică. Cu acesta, se determină anticorpi la citomegalovirus. Metoda este utilizată în diagnosticarea complexă cu alte metode. Se crede că determinarea unui titru ridicat de anticorpi, împreună cu detectarea virusului în sine, este cel mai precis diagnostic al infecției cu citomegalovirus.material biologic
Sângele pacientului este folosit pentru a detecta anticorpi.
ELISA
Esența metodei este detectarea anticorpilor împotriva citomegalovirusului atât în faza acută, cât și în cea cronică. În primul caz sunt detectate IgM anti-CMV, în al doilea, IgG anti-CMV. Analiza se bazează pe reacția antigen-anticorp. Esența acestei reacții este că anticorpii ( produs de organism ca răspuns la un virus) se leagă în mod specific de antigene ( proteine de la suprafața virusului).
Analiza se realizează în tablete speciale cu godeuri. Materialul biologic și antigenul sunt plasate în fiecare godeu. Apoi, tableta este plasată într-un termostat pentru un anumit timp, timp în care are loc formarea complexelor antigen-anticorp. După aceea, spălarea se efectuează cu o substanță specială, după care complexele formate rămân în fundul godeurilor, iar anticorpii nelegați sunt spălați. După aceea, în godeuri se adaugă mai mulți anticorpi tratați cu o substanță fluorescentă. Astfel, un „sandwich” este format din doi anticorpi și un antigen în mijloc, care sunt procesați cu un amestec special. Când se adaugă acest amestec, culoarea soluției din godeuri se schimbă. Intensitatea culorii este direct proporțională cu cantitatea de anticorpi din materialul de testat. La rândul său, intensitatea este determinată folosind un aparat precum un fotometru.
Diagnosticul citologic
Un studiu citologic constă în examinarea bucăților de țesut pentru prezența unor modificări specifice ale citomegalovirusului. Deci, la microscop, în țesuturile studiate se găsesc celule gigantice cu incluziuni intranucleare, care arată ca ochii unei bufnițe. Astfel de celule sunt caracteristice exclusiv pentru citomegalovirus, astfel încât detectarea lor este o confirmare absolută a diagnosticului. Metoda este utilizată pentru a diagnostica hepatita cu citomegalovirus, nefrita.Tratamentul infecției cu citomegalovirus
 O verigă importantă în activarea și răspândirea infecției cu citomegalovirus în organismul pacientului este scăderea apărării imune. Pentru a stimula și menține sistemul imunitar nivel inalt cu o infecție virală, se folosesc preparate imune - interferonii. În prezent, natural și recombinant ( creat artificial) interferoni.
O verigă importantă în activarea și răspândirea infecției cu citomegalovirus în organismul pacientului este scăderea apărării imune. Pentru a stimula și menține sistemul imunitar nivel inalt cu o infecție virală, se folosesc preparate imune - interferonii. În prezent, natural și recombinant ( creat artificial) interferoni.
Mecanismul acțiunii terapeutice
Preparatele cu interferon nu au un efect antiviral direct în tratamentul infecției cu citomegalovirus. Aceștia sunt implicați în lupta împotriva virusului, afectând celulele afectate ale corpului și sistemul imunitar în ansamblu. Interferonii au o serie de efecte în combaterea infecțiilor.Activarea genelor de apărare celulară
Interferonii activează o serie de gene care sunt implicate în apărarea celulară împotriva virusului. Celulele devin mai puțin vulnerabile la pătrunderea particulelor virale.
activarea proteinei p53
Proteina p53 este o proteină specială care începe procesele de reparare a celulelor atunci când acestea sunt deteriorate. Dacă deteriorarea celulelor este ireversibilă, atunci proteina p53 declanșează procesul de apoptoză ( moarte programată) celule. În celulele sănătoase, această proteină este într-o formă inactivă. Interferonii au capacitatea de a activa proteina p53 în celulele infectate cu citomegalovirus. Evaluează starea celulei infectate și începe procesul de apoptoză. Ca urmare, celula moare, iar virusul nu are timp să se înmulțească.
Stimularea sintezei moleculelor speciale ale sistemului imunitar
Interferonii stimulează sinteza unor molecule speciale care ajută sistemul imunitar să recunoască particulele virale mai ușor și mai rapid. Aceste molecule se leagă de receptorii de pe suprafața citomegalovirusului. celule ucigașe ( Limfocitele T și ucigașii naturali) ale sistemului imunitar găsesc aceste molecule și atacă virionii de care sunt atașați.
Stimularea celulelor sistemului imunitar
Interferonii au ca efect stimularea directa a anumitor celule ale sistemului imunitar. Aceste celule includ macrofage și ucigași naturali. Sub influența interferonilor, ei migrează către celulele afectate și le atacă, distrugându-le împreună cu virusul intracelular.
În tratamentul infecției cu citomegalovirus, se folosesc diferite medicamente pe bază de interferoni naturali.
Interferonii naturali utilizați în tratamentul infecției cu citomegalovirus sunt:
- interferon leucocitar uman;
- leukinferon;
- wellferon;
- feron.
Forma de eliberare și metode de utilizare a unor interferoni naturali în infecția cu citomegalovirus
| Denumirea medicamentului | Formular de eliberare | Mod de aplicare | Durata terapiei |
| Interferonul leucocitar uman | Amestecul uscat. | Adăugați apă rece distilată sau fiartă în fiolă cu amestecul uscat până la semn. Agitați până când pulberea este complet dizolvată. Lichidul rezultat este instilat în nas, câte 5 picături la fiecare oră și jumătate până la două. | Două până la cinci zile. |
| Leukinferon | Supozitoare rectale. | 1-2 supozitoare de două ori pe zi timp de 10 zile, apoi doza se reduce la fiecare 10 zile. | 2 - 3 luni. |
| Wellferon | Injecţie. | Se administrează subcutanat sau intramuscular la 500 mii - 1 milion UI ( unități internaționale) pe zi. | 10 până la 15 zile. |
Cel mai mare dezavantaj al preparatelor naturiste este costul lor ridicat, deci sunt folosite mai rar.
În prezent, există un număr mare de medicamente recombinate din grupul interferonului, care sunt utilizate în terapia complexă a infecției cu citomegalovirus.
Principalii reprezentanți ai interferonilor recombinanți sunt următoarele medicamente:
- viferon;
- kipferon;
- realdiron;
- reaferon;
- laferon.
Forma de eliberare și metodele de aplicare a unor interferoni recombinanți în infecția cu citomegalovirus
| Denumirea medicamentului | Formular de eliberare | Mod de aplicare | Durata terapiei |
| Viferon |
|
|
|
| Kipferon |
| Aplicați o lumânare la fiecare 12 ore pe zi, timp de 10 zile, apoi o dată la două zile timp de 20 de zile, apoi după 2 zile pentru încă 20 până la 30 de zile. | În medie, o lună și jumătate până la două luni. |
| Realdiron |
| Se utilizează subcutanat sau intramuscular la 1.000.000 UI pe zi. | 10 până la 15 zile. |
În tratamentul infecției cu citomegalovirus, terapie complexă corect selectată cu dozele necesare droguri. Prin urmare, tratamentul cu interferoni trebuie început numai la instrucțiunile unui specialist.
Evaluarea metodei de tratament
Evaluarea tratamentului infecției cu citomegalovirus cu interferoni se bazează pe semnele clinice și pe datele de laborator. O scădere a severității manifestărilor clinice până la absența lor completă indică eficacitatea tratamentului. Evaluarea terapiei se realizează și pe baza testelor de laborator - detectarea anticorpilor la citomegalovirus. O scădere a nivelului de imunoglobuline M sau absența acesteia indică tranziția unei forme acute de infecție cu citomegalovirus într-una latentă.
Este necesar tratamentul pentru infecția asimptomatică cu citomegalovirus?
Deoarece infecția latentă cu citomegalovirus nu este periculoasă cu o imunitate bună, mulți experți consideră că nu este adecvat să o trateze. De asemenea, în favoarea inadecvării tratamentului este și faptul că nu există un tratament sau un vaccin specific care să omoare virusul sau să prevină reinfecția. Prin urmare, punctul principal în tratamentul infecției asimptomatice cu citomegalovirus este menținerea imunității la un nivel ridicat.Pentru aceasta, se recomandă prevenirea infecțiilor cronice ( mai ales urinare), care sunt cauza principală a imunității reduse. De asemenea, este recomandat să luați imunostimulante, precum Echinacea Hexal, Derinat, Milife. Acestea trebuie luate numai conform indicațiilor medicului.
Care sunt consecințele infecției cu citomegalovirus?
 Natura consecințelor citomegalovirusului este influențată de factori precum vârsta pacientului, calea infecției și starea imunității. În funcție de severitatea complicațiilor, pacienții cu infecție cu citomegalovirus pot fi împărțiți în mai multe grupuri.
Natura consecințelor citomegalovirusului este influențată de factori precum vârsta pacientului, calea infecției și starea imunității. În funcție de severitatea complicațiilor, pacienții cu infecție cu citomegalovirus pot fi împărțiți în mai multe grupuri. Consecințele citomegalovirusului pentru persoanele cu imunitate normală
Pătrunzând în corpul uman, virusul invadează celulele, ceea ce provoacă un proces inflamator și o încălcare a funcționalității organului afectat. De asemenea, infecția are un efect toxic general asupra organismului, perturbă procesele de coagulare a sângelui și inhibă funcționalitatea cortexului suprarenal. Citomegalovirusul poate provoca atât dezvoltarea bolilor sistemice, cât și afectarea organelor individuale. În unele cazuri, CMV ( citomegalovirus);Consecințele infecției cu citomegalovirus pentru făt
Natura complicațiilor la făt depinde de momentul în care a apărut infecția cu virusul. Dacă infecția a fost înainte de concepție, riscul de consecințe dăunătoare pentru embrion este minim, deoarece în corpul femeii sunt prezenți anticorpi care îl vor proteja. Probabilitatea de infectare a fătului nu este mai mare de 2 la sută.Posibilitatea de a dezvolta o infecție congenitală cu citomegalovirus crește atunci când o femeie se infectează cu virusul în timpul sarcinii. Riscul de a transmite boala la făt este de 30 până la 40 la sută. Cu infecția primară în timpul fertilității, vârsta gestațională este de mare importanță.
În funcție de momentul infecției, consecințele unei infecții cu citomegalovirus pentru un făt în curs de dezvoltare sunt:
- blastopatie(malformatii care apar la infectare in perioada de la 1 la 15 zile de sarcina) - moartea embrionului, sarcina nedezvoltatoare, avort spontan, diverse patologii sistemice la fat;
- embriopatii(când este infectat în a 15-a - a 75-a zi de sarcină) - patologii vitale sisteme importante organism ( cardiovasculare, digestive, respiratorii, nervoase). Unele dintre aceste malformații sunt incompatibile cu viața fetală;
- fetopatie(cu infecție tardivă) - infecția poate provoca dezvoltarea icterului, afectarea ficatului, splinei, plămânilor.
Consecințele infecției cu citomegalovirus pentru copiii care au avut o formă acută a bolii
Cel mai vulnerabil în infecția cu citomegalovirus este sistemul nervos central, care provoacă leziuni ale creierului și tulburări ale activității motorii și mentale. Prin urmare, o treime dintre copiii infectați dezvoltă encefalită și meningoencefalită. Manifestările acestor boli nu sunt întotdeauna clar exprimate.Consecințele infecției cu citomegalovirus la copii sunt:
- icter din primele zile de viață apare la 50 - 80 la sută dintre copiii bolnavi;
- sindromul hemoragic se inregistreaza la 65 - 80 la suta dintre pacienti si se manifesta prin hemoragii la nivelul pielii, mucoaselor, glandelor suprarenale. Sângerarea din nas sau rana ombilicală este, de asemenea, posibilă;
- hepatosplenomegalie ( mărirea ficatului și a splinei) diagnosticat la 60-75% dintre copii. Împreună cu icterul și sindromul hemoragic, această boală este cea mai frecventă complicație a CMV care se dezvoltă la copiii infectați încă din primele zile de viață;
- pneumonie interstițială manifestată prin simptome de tulburări respiratorii;
- nefrită este o complicație care se dezvoltă la o treime din copiii bolnavi;
- gastroenterocolită apare în 30 la sută din cazuri;
- miocardita ( inflamație a mușchiului inimii) diagnosticat la 10% dintre pacienți.
Alte complicații ale citomegalovirusului sunt:
- întârziere în dezvoltarea psihomotorie;
- leziuni ale tractului gastro-intestinal;
- patologia organului vederii ( corioretinită, uveită);
- tulburări de sânge ( anemie, trombocitopenie).
Infecția cu citomegalovirus (CMVI, sau citomegalie) este o boală antroponotică cronică de origine virală, caracterizată printr-o varietate de forme ale procesului patologic de la o infecție latentă la o boală generalizată pronunțată clinic.
Codurile ICD-10
B25. Boala citomegalovirusului.
B27.1. Mononucleoza citomegalovirusului.
P35.1. Infecția congenitală cu citomegalovirus.
B20.2. Boală cauzată de HIV, cu manifestări ale bolii cu citomegalovirus.
Etiologia (cauzele) infecției cu citomegalovirus
În clasificarea virusurilor, agentul patogen CMVI sub numele de specie Cytomegalovirus hominis este atribuit familiei Herpesviridae, subfamiliei Betaherpesviridae, genului Cytomegalovirus.
Caracteristicile CMV:
genom ADN mare;
- citopatogenitate scăzută în cultura celulară;
- replicare lentă;
- virulență scăzută.
Virusul este inactivat la o temperatură de 56 °C, păstrat pentru o lungă perioadă de timp la temperatura camerei și rapid inactivat atunci când este înghețat la –20 °C. CMV este slab sensibil la acțiunea interferonului, nu este susceptibil la antibiotice. Au fost înregistrate 3 tulpini de virus: AD 169, Davis și Kerr.
Epidemiologia infecției cu citomegalovirus
Citomegalia este o infecție larg răspândită. Proporția persoanelor seropozitive în populația adultă a Federației Ruse este de 73-98%. Rata de incidență a CMVI în țară în 2003 a fost de 0,79 la 100.000 de locuitori, iar la copiii cu vârsta sub 1 an - 11,58; 1–2 ani - 1,01; 3–6 ani - 0,44 la 100 000. La Moscova în 2006, rata de incidență a CMVI a fost de 0,59 la 100 000 populație, la copiii sub 14 ani 3,24; iar în rândul populaţiei adulte, 0,24 la 100.000 de persoane.
Sursa agentului infectios- uman. Infecția cu citomegalovirus se caracterizează printr-o stare de purtare latentă pe termen lung a virusului cu eliberarea sa periodică în mediu. Virusul poate fi găsit în orice fluid biologic, precum și în organe și țesuturi folosite pentru transplant. La 20-30% dintre gravidele sănătoase, citomegalovirusul este prezent în salivă, 3-10% în urină, 5-20% în canalul cervical sau secrețiile vaginale. Virusul se găsește în laptele matern a 20-60% dintre mamele seropozitive. Aproximativ 30% dintre bărbații gay și 15% dintre bărbații care se căsătoresc au virusul în sperma. Sângele a aproximativ 1% dintre donatori conține CMV.
Modalități de infectare. Infecția este posibilă pe căi sexuale, parenterale, verticale, precum și prin contact-gospodărie, care este asigurată de mecanismul aerosol de transmitere a agentului patogen prin salivă în timpul contactelor strânse.
Infecția cu citomegalovirus este o infecție congenitală clasică cu o incidență de 0,3-3% din toți nou-născuții. Riscul de infecție antenatală a fătului în CMVI primar la gravide este de 30-40%. Odată cu reactivarea virusului, care apare la 2-20% dintre mame, riscul de infectare a copilului este mult mai mic (0,2-2% din cazuri). Infecția intranatală a unui copil în prezența CMV în tractul genital la femeile însărcinate apare în 50-57% din cazuri. Principala cale de infectare pentru un copil sub vârsta de un an este transmiterea virusului prin laptele matern.
Copiii mamelor seropozitive, copii care sunt alăptați mai mult de o lună, se infectează în 40-76% din cazuri. În consecință, până la 3% din toți nou-născuții se infectează cu CMV în timpul dezvoltării fetale, 4-5% - intranatal; până în primul an de viață, numărul copiilor infectați este de 10-60%. Calea contact-gospodărie de transmitere a virusului la copiii mici joacă un rol semnificativ. Infecția cu citomegalovirus a copiilor care frecventează instituțiile preșcolare este semnificativ mai mare (80% din cazuri) decât elevii „acasă” de aceeași vârstă (20%). Numărul de indivizi seropozitivi crește odată cu vârsta. Aproximativ 40-80% dintre adolescenți și 60-100% din populația adultă au anticorpi IgG împotriva CMV. Infecția unui adult cu CMV este cel mai probabil prin contact sexual, de asemenea, în timpul transfuziilor de sânge și manipulărilor parenterale. Transfuzia de sânge integral și componentele sale care conțin leucocite duce la transmiterea virusului cu o frecvență de 0,14-10 la 100 de doze.
Există un risc mare de a dezvolta o boală gravă cu transfuzii de sânge repetate de la donatorii seropozitivi la nou-născuți, în special cei prematuri.
CMVI exprimat clinic este una dintre cele mai frecvente și grave complicații infecțioase în transplantul de organe. Aproximativ 75% dintre primitori au semne de laborator de infecție activă cu citomegalovirus în primele 3 luni după transplant.
La 5-25% dintre pacienții care au suferit transplant de rinichi sau ficat, 20-50% dintre pacienți după transplant alogen de măduvă osoasă, 55-75% dintre primitorii plămâni și/sau cardiaci dezvoltă o boală CMV de etiologie, infecția cu citomegalovirus crește semnificativ riscul a respingerii transplantului. Infecția manifestă ocupă unul dintre primele locuri în structura bolilor oportuniste la pacienții infectați cu HIV și se observă la 20-40% dintre pacienții cu SIDA care nu primesc HAART, iar la 3-7% dintre pacienții infectați cu HIV atunci când este. prescris. Dezvoltarea infecției severe cu citomegalovirus a fost descrisă la pacienții oncohematologici, la pacienții care suferă de pneumonie pneumocystis, tuberculoză, radiații, arsuri, la persoanele care urmează terapie cu corticosteroizi pe termen lung, care au suferit diverse situatii stresante. Citomegalovirusul poate fi cauza post-transfuziei și a hepatitei cronice, a diverselor patologii ginecologice. Se presupune rolul citomegalovirusului ca unul dintre cofactorii în dezvoltarea vasculitei sistemice, ateroscleroza bolilor pulmonare cronice diseminate, crioglobulinemia, procesele tumorale, ateroscleroza, paralizia cerebrală, epilepsia, sindromul Guillain-Barré, sindromul de oboseală cronică. Sezonalitatea, focarele și epidemiile nu sunt caracteristice bolii asociate cu infecția cu citomegalovirus.
Patogeneza infecției cu citomegalovirus
Condiția decisivă pentru dezvoltarea CMVI prenatală este viremia maternă. Prezența virusului în sânge duce la infectarea placentei, deteriorarea acesteia și infectarea fătului cu posibile consecințe sub formă de malformații și întârziere a creșterii intrauterine, un proces patologic cu afectare a organelor interne, în primul rând a sistemului nervos central. În prezența unui virus în canalul cervical al unei femei însărcinate, este posibilă o cale ascendentă (transcervicală) de infectare a fătului fără ca agentul patogen să intre în sânge. Reactivarea citomegalovirusului în endometru este unul dintre factorii avorturilor precoce. Infecția intranatală cu virus apare atunci când fătul trece prin canalul de naștere infectat din cauza aspirației care conține citomegalovirus lichid amnioticși/sau secrete ale canalului de naștere sau prin piele deteriorată și poate duce, de asemenea, la dezvoltarea unei boli semnificative clinic. În infecția postnatală cu citomegalovirus, poarta de intrare pentru agentul patogen o reprezintă membranele mucoase ale orofaringelui, sistemul respirator, tractul digestiv și genital. După ce virusul a depășit poarta de intrare și înmulțirea lui locală, se instalează o viremie de scurtă durată, monocitele și limfocitele transportă virusul în diferite organe. În ciuda răspunsului celular și umoral, citomegalovirusul induce o infecție cronică latentă.
Rezervorul de particule virale sunt monocitele, limfocitele, celulele endoteliale și epiteliale. În viitor, cu o ușoară imunosupresie, este posibilă o activare „locală” a CMVI cu eliberarea virusului din nazofaringe sau tractul urogenital. În cazul tulburărilor imunologice profunde cu predispoziție ereditară la această patologie, se produce reluarea replicării active a virusului, viremia, diseminarea agentului patogen și dezvoltarea unei boli pronunțate clinic. Activitatea de replicare virală, riscul de manifestare a infecției cu citomegalovirus, severitatea cursului acesteia sunt în mare măsură determinate de profunzimea imunodepresiei, în primul rând de nivelul de reducere a numărului de limfocite CD4 din sânge.
O gamă largă de leziuni de organe sunt asociate cu CMVI: plămâni, tractul digestiv, glande suprarenale, rinichi, creier și măduva spinării, retină. La pacienții imunodeprimați cu CMVI, fibroatelectazia pulmonară este post-mortem, uneori cu chisturi și abcese încapsulate; eroziv și ulcerativ cu fibroză severă a stratului submucos al esofagului, colonului, mai rar stomacul și intestinul subțire; necroză suprarenală masivă, adesea bilaterală; encefaloventriculită, leziune necrotică a măduvei spinării, retină cu dezvoltarea retinitei necrotice. Specificitatea tabloului morfologic în CMVI este determinată de citomegalocelule mari, infiltrate limfohistiocitare, precum și panvasculită productiv-infiltrativă cu transformare citomegalică a celulelor tuturor pereților arterelor și venelor mici cu un rezultat în scleroză. O astfel de afectare vasculară servește ca bază pentru tromboză, duce la ischemie cronică, împotriva căreia se dezvoltă modificări distructive, necroză segmentară și ulcere și fibroză severă. Fibroza larg răspândită este o trăsătură caracteristică a afectarii organelor CMV. La majoritatea pacienților, procesul patologic asociat cu CMV este generalizat.
Tabloul clinic (simptomele) infecției cu citomegalovirus
Perioada de incubație pentru infecția cu CMV este de 2-12 săptămâni.
Clasificare
Nu există o clasificare general acceptată a CMVI. Următoarea clasificare a bolii este adecvată.
CMVI congenital:
- formă asimptomatică;
- formă manifestă (boala citomegalovirusului).
Achizitionat CMVI.
- CMVI acut.
- formă asimptomatică;
- mononucleoza citomegalovirusului;
- CMVI latent.
- CMVI activ (reactivare, reinfectie):
- formă asimptomatică;
– sindrom asociat CMV;
- formă manifestă (boala citomegalovirusului).
Principalele simptome ale infecției cu citomegalovirus
În cazul CMVI congenital, natura leziunii fetale depinde de durata infecției. Citomegalia acută la mamă în primele 20 de săptămâni de sarcină poate duce la o patologie fetală severă, ducând la avort spontan, moarte fetală intrauterină, naștere morta și malformații, în majoritatea cazurilor incompatibile cu viața. Când este infectat cu citomegalovirus la sfârșitul sarcinii, prognosticul pentru viața și dezvoltarea normală a copilului este mai favorabil.
Patologia pronunțată clinic în primele săptămâni de viață apare la 10-15% dintre nou-născuții infectați cu CMV. Forma manifestă a infecției congenitale cu citomegalovirus este caracterizată prin hepatosplenomegalie, icter persistent, erupții cutanate hemoragice sau maculopapulare, trombocitopenie severă, creșterea activității ALT și a nivelului de bilirubină directă în sânge și hemoliză crescută a eritrocitelor.
Copiii se nasc adesea prematur, cu lipsa greutatii corporale, semne de hipoxie intrauterina. Patologia sistemului nervos central sub formă de microcefalie este caracteristică, mai rar hidrocefalie, encefaloventriculită, sindrom convulsiv, pierderea auzului. Infecția cu citomegalovirus este principala cauză a surdității congenitale. Posibilă enterocolită, fibroză pancreatică, nefrită interstițială, sialadenită cronică cu fibroză a glandelor salivare, pneumonie interstițială, atrofie a nervului optic, cataractă congenitală, precum și afectarea generalizată a organelor cu dezvoltarea șocului, DIC și moartea copilului. Riscul de deces în primele 6 săptămâni de viață al nou-născuților cu CMVI simptomatic este de 12%. Aproximativ 90% dintre copiii supraviețuitori care suferă de CMVI manifest au consecințe pe termen lung ale bolii sub forma unei scăderi a dezvoltării mentale, surditate neurosensorială sau hipoacuzie bilaterală, tulburări de percepție a vorbirii în timp ce menține auzul, sindrom convulsiv, pareză și scăderea vederii. .
În cazul infecției intrauterine cu citomegalovirus, este posibilă o formă asimptomatică de infecție cu un grad scăzut de activitate, atunci când virusul este prezent numai în urină sau salivă și un grad înalt activitate dacă virusul este determinat în sânge. În 8-15% din cazuri, CMVI antenatal, fără a manifesta simptome clinice strălucitoare, duce la formarea de complicații tardive sub formă de hipoacuzie, deficiențe de vedere, tulburări convulsive, retard fizic și psihic. Un factor de risc pentru dezvoltarea unei boli cu afectare a SNC este prezența persistentă a ADN-ului CMV în sângele integral în perioada de la naștere până la 3 luni de viață. Copiii cu CMVI congenital ar trebui să fie sub supraveghere medicală timp de 3-5 ani, deoarece afectarea auzului poate progresa în primii ani de viață, iar complicațiile semnificative clinic persistă chiar și la 5 ani de la naștere.
În absența factorilor agravanți, intrapartum sau postnatal precoce CMVI este asimptomatic, manifestându-se clinic doar în 2-10% din cazuri, mai des sub formă de pneumonie. Bebelușii prematuri debilitați, cu greutate mică la naștere, infectați cu citomegalovirus în timpul nașterii sau în primele zile de viață prin transfuzii de sânge, dezvoltă o boală generalizată până în a 3-a-5-a săptămână de viață, ale cărei manifestări sunt pneumonie, icter prelungit, hepatosplenomegalie, nefropatie. , și leziuni intestinale. , anemie, trombocitopenie. Boala are un caracter de lungă recidivă.
Mortalitatea maximă prin CMVI apare la vârsta de 2-4 luni.
Tabloul clinic al infecției dobândite cu citomegalovirus la copiii mai mari și la adulți depinde de forma de infecție (infecție primară, reinfecție, reactivarea virusului latent), căile de infecție, prezența și severitatea imunodepresiei. Infecția primară cu citomegalovirus a persoanelor imunocompetente are loc de obicei asimptomatic și numai în 5% din cazuri sub forma unui sindrom asemănător mononucleozei, ale cărui semne distinctive sunt febră mare, sindrom astenic pronunțat și prelungit, în sânge - limfocitoză relativă, limfocite atipice. Angina și ganglionii limfatici umflați nu sunt tipice. Infecția cu virusul prin transfuzie de sânge sau transplantul unui organ infectat duce la dezvoltarea unei forme acute a bolii, inclusiv febră mare, astenie, dureri în gât, limfadenopatie, mialgie, artralgie, neutropenie, trombocitopenie, pneumonie interstițială, hepatită, nefrită. si miocardita. În absența unor tulburări imunologice pronunțate, CMVI acut devine latent cu prezența pe tot parcursul vieții a virusului în corpul uman. Dezvoltarea imunosupresiei duce la reluarea replicării CMV, apariția virusului în sânge și posibila manifestare a bolii. Reintrarea virusului în corpul uman pe fondul unei stări de imunodeficiență poate fi, de asemenea, cauza viremiei și a dezvoltării CMVI pronunțată clinic. În timpul reinfectării, manifestarea CMVI apare mai frecvent și este mai severă decât în timpul reactivării virusului.
CMVI la persoanele imunodeprimate se caracterizează printr-o dezvoltare treptată a bolii pe parcursul mai multor săptămâni, apariția simptomelor precursoare sub formă de oboseală rapidă, slăbiciune, pierderea poftei de mâncare, pierdere semnificativă în greutate, febră ondulată prelungită de tip greșit cu creșterea temperaturii corpului peste 38,5 ° C, mai rar - transpirații nocturne, artralgie și mialgie.
Acest complex de simptome se numește „sindrom asociat CMV”.
La copiii mici, debutul bolii poate avea loc fără o toxicoză inițială pronunțată la temperatură normală sau subfebrilă.
O gamă largă de afectare a organelor este asociată cu CMVI, plămânii fiind printre primii care suferă. Apare o tuse uscată sau neproductivă care crește treptat, dispnee moderată, simptomele de intoxicație cresc. Semnele cu raze X ale patologiei pulmonare pot fi absente, dar în timpul înălțimii bolii, umbrele bilaterale mici-focale și infiltrative, situate în principal în părțile mijlocii și inferioare ale plămânilor, sunt adesea determinate pe fondul unei deformări pulmonare intensificate. model. Cu diagnosticul prematur, dezvoltarea DN, RDS și moartea este posibilă. Gradul de afectare pulmonară la pacienții cu CMVI variază de la pneumonie interstițială minim severă până la bronșiolită și alveolite fibrozante larg răspândite cu formare de fibroză pulmonară polisegmentară bilaterală.
Adesea, virusul infectează tractul digestiv. Citomegalovirusul este principalul factor etiologic în defectele ulcerative ale tractului digestiv la pacienții cu infecție HIV. Semnele tipice ale esofagitei CMV sunt febra, durerea retrosternală în timpul trecerii bolusului alimentar, absența efectului terapiei antifungice, prezența ulcerelor rotunde superficiale și/sau eroziuni la nivelul esofagului distal. Înfrângerea stomacului se caracterizează prin prezența ulcerelor acute sau subacute. Tabloul clinic al colitei sau enterocolitei CMV include diaree, dureri abdominale persistente, sensibilitate la palpare a colonului, pierdere semnificativă în greutate, slăbiciune severă și febră. Colonoscopia evidențiază eroziunea și ulcerația mucoasei intestinale. Hepatita este una dintre principalele forme clinice de CMVI în cazul infecției transplacentare a unui copil, la primitorii după transplant hepatic, la pacienții infectați cu virus în timpul transfuziilor de sânge. O caracteristică a afectarii ficatului în CMVI este implicarea frecventă a căilor biliare în procesul patologic. Hepatita CMV se caracterizează printr-o evoluție clinică ușoară, dar odată cu dezvoltarea colangitei sclerozante, apare durere în abdomenul superior, greață, diaree, sensibilitate hepatică, activitate crescută a fosfatazei alcaline și GGTT și este posibilă colestaza.
Leziunile hepatice sunt de natura hepatitei granulomatoase, în cazuri rare se observă fibroză pronunțată și chiar ciroză hepatică. Patologia pancreasului la pacienții cu CMVI se desfășoară de obicei asimptomatic sau cu un tablou clinic șters, cu o creștere a concentrației de amilază în sânge. Celulele epiteliului micilor conducte ale glandelor salivare, în principal cele parotide, au o sensibilitate mare la CMV. Modificări specifice ale glandelor salivare în CMVI la copii apar în marea majoritate a cazurilor. Pentru pacienții adulți cu CMVI, sialadenita nu este tipică.
Citomegalovirusul este una dintre cauzele patologiei suprarenale (de multe ori la pacienții cu infecție cu HIV) și dezvoltarea insuficienței suprarenale secundare, manifestată prin hipotensiune arterială persistentă, slăbiciune, pierdere în greutate, anorexie, tulburări intestinale, o serie de tulburări mentale, mai rar - hiperpigmentare ale pielii și mucoaselor. Prezența ADN-ului CMV în sângele unui pacient, precum și hipotensiune arterială persistentă, astenie, anorexie, necesită determinarea nivelului de potasiu, sodiu și cloruri din sânge, efectuarea de studii hormonale pentru a analiza activitatea funcțională a glandelor suprarenale. Adrenalita CMV se caracterizează printr-o leziune inițială a medularei cu trecerea procesului la adâncime și mai târziu la toate straturile cortexului.
CMVI manifestă apare adesea cu afectarea sistemului nervos sub formă de encefaloventriculită, mielită, poliradiculopatie, polineuropatie a extremităților inferioare. Encefalita CMV la pacienții cu infecție HIV se caracterizează prin simptome neurologice slabe (dureri de cap intermitente, amețeli, nistagmus orizontal, pareze ale nervului oculomotor, neuropatie a nervului facial), dar modificări pronunțate ale stării mentale (modificări de personalitate, tulburări severe de memorie, scăderea capacitatea de activitate intelectuală, o slăbire accentuată a activității mentale și motorii, dezorientare în loc și timp, anosognozie, scăderea controlului asupra funcției organelor pelvine). Schimbările mnestico-intelectuale ajung adesea la gradul de demență. La copiii care au avut encefalită CMV se detectează și o încetinire a dezvoltării mentale și mentale.
Studiile privind lichidul cefalorahidian (LCR) arată proteine crescute, lipsă de răspuns inflamator sau pleocitoză mononucleară și niveluri normale de glucoză și clorură. Tabloul clinic al polineuropatiei și poliradiculopatiei se caracterizează prin durere la nivelul extremităților inferioare distale, mai rar în regiunea lombară, combinată cu amorțeală, parastezie, hiperestezie, cauzalgie, hiperpatie. Cu poliradiculopatie, este posibilă pareza flască a extremităților inferioare, însoțită de scăderea durerii și a sensibilității tactile la nivelul picioarelor distale. În LCR al pacienților cu poliradiculopatie, se detectează o creștere a conținutului de proteine, pleocitoză limfocitară.
Citomegalovirusul joacă un rol principal în dezvoltarea mielitei la pacienții infectați cu HIV. Leziunea măduvei spinării este difuză și este o manifestare tardivă a CMVI. La debut, boala are un tablou clinic de polineuropatie sau poliradiculopatie, ulterior, în conformitate cu nivelul predominant de afectare a măduvei spinării, se dezvoltă tetraplegie spastică sau pareza spastică a extremităților inferioare, apar semne piramidale, o scădere semnificativă a tuturor tipuri de sensibilitate, în primul rând la picioarele distale; tulburări trofice. Toți pacienții suferă de tulburări grave ale funcției organelor pelvine, în principal de tip central. În LCR, se determină o creștere moderată a conținutului de proteine, pleocitoza limfocitară.
Retinita CMV este cea mai frecventă cauză a pierderii vederii la pacienții cu infecție HIV. Această patologie descrise și la primitorii de organe, copii cu CMVI congenital, în cazuri izolate - la femeile însărcinate. Pacienții se plâng de puncte plutitoare, pete, un văl în fața ochilor, o scădere a acuității vizuale și defecte ale câmpului vizual. Oftalmoscopia pe retină de-a lungul periferiei fundului de ochi evidențiază focare albe cu hemoragii de-a lungul vaselor retiniene. Progresul procesului duce la formarea unui infiltrat extins difuz cu zone de atrofie retiniană și focare de hemoragii de-a lungul suprafeței leziunii. Patologia inițială a unui ochi capătă un caracter bilateral în 2-4 luni și, în absența terapiei etiotrope, duce în majoritatea cazurilor la pierderea vederii. Pacienții cu infecție HIV cu antecedente de retinită CMV pot dezvolta uveită în timpul HAART ca o manifestare a sindromului de recuperare a sistemului imunitar.
Surditatea senzorineurală apare la 60% dintre copiii cu CMVI congenital pronunțat clinic. Pierderea auzului este posibilă și la persoanele adulte infectate cu HIV, cu CMVI evident. Deficiențele de auz asociate cu CMV se bazează pe afectarea inflamatorie și ischemică a cohleei și a nervului auditiv.
O serie de lucrări demonstrează rolul CMV ca factor etiologic în patologia inimii (miocardită, cardiopatie dilatativă), splinei, ganglionilor limfatici, rinichilor, măduvei osoase cu dezvoltarea pancitopeniei. Nefrita interstițială cauzată de CMVI, de regulă, decurge fără manifestări clinice. Sunt posibile microproteinurie, microhematurie, leucociturie, rareori sindrom nefrotic secundar și insuficiență renală. La pacienții cu CMVI se înregistrează adesea trombocitopenie, mai rar anemie moderată, leucopenie, limfopenie și monocitoză.
Diagnosticul infecției cu citomegalovirus
Diagnosticul clinic al bolii CMV necesită confirmare obligatorie de laborator.
Examinarea sângelui pacientului pentru prezența anticorpilor specifici de clasă IgM și/sau a anticorpilor de clasă IgG nu este suficientă nici pentru a stabili faptul de replicare activă a CMV, nici pentru a confirma forma manifestă a bolii. Prezența IgG anti-CMV în sânge înseamnă doar faptul unei întâlniri cu virusul.
Nou-născutul primește anticorpi IgG de la mamă și nu servesc ca dovadă a infecției cu CMV. Conținutul cantitativ de anticorpi IgG din sânge nu se corelează cu prezența bolii, sau cu forma activă asimptomatică a infecției, sau cu riscul de infecție intrauterină a copilului. Doar o creștere de 4 sau mai multe ori a cantității de IgG anti-CMV în „seruri pereche” în timpul examinării cu un interval de 14-21 de zile are o anumită valoare diagnostică.
Absența IgG anti-CMV în combinație cu prezența anticorpilor IgM specifici indică CMVI acut. Detectarea IgM anti-CMV la copii în primele săptămâni de viață este un criteriu important pentru infecția intrauterină cu virus, cu toate acestea, un dezavantaj serios al determinării anticorpilor IgM este absența lor frecventă în prezența unui proces infecțios activ și fals pozitiv frecvent. rezultate. Prezența CMVI acut este indicată prin neutralizarea anticorpilor IgM prezenți în sânge timp de cel mult 60 de zile din momentul infectării cu virusul. Determinarea indicelui de aviditate IgG anti-CMV, care caracterizează viteza și puterea legării antigenului la un anticorp, are o anumită valoare diagnostică și prognostică. Detectarea unui indice scăzut de aviditate a anticorpilor (mai puțin de 0,2 sau mai puțin de 30%) confirmă o infecție primară recentă (în decurs de 3 luni) cu virusul. Prezența anticorpilor cu aviditate scăzută la o femeie însărcinată este un marker al unui risc ridicat de transmitere prin transplant a agentului patogen la făt. În același timp, absența anticorpilor cu aviditate scăzută nu exclude complet o infecție recentă.
Metoda virologică bazată pe izolarea CMV din fluidele biologice în cultura celulară este o metodă specifică, dar consumatoare de timp, consumatoare de timp, costisitoare și insensibilă pentru diagnosticarea CMV.
În asistența medicală practică, o metodă de cultură rapidă pentru detectarea antigenului viral în materialele biologice este utilizată prin analiza celulelor de cultură infectate. Detectarea antigenelor CMV precoce și foarte precoce arată prezența unui virus activ la un pacient.
Cu toate acestea, metodele de detectare a antigenului sunt inferioare ca sensibilitate față de metodele moleculare bazate pe PCR, care permit detectarea directă calitativă și cantitativă a ADN-ului CMV în fluide și țesuturi biologice în cât mai repede posibil. Semnificația clinică a determinării ADN-ului sau antigenului CMV în diferite fluide biologice nu este aceeași.
Prezența agentului patogen în salivă este doar un marker al infecției și nu indică o activitate virală semnificativă. Prezența ADN-ului sau a antigenului CMV în urină dovedește faptul că există infecție și o anumită activitate virală, ceea ce este important, în special, atunci când se examinează un copil în primele săptămâni de viață. Cea mai importantă valoare diagnostică este detectarea ADN-ului sau a antigenului virusului în sângele integral, indicând o replicare foarte activă a virusului și rolul său etiologic în patologia de organ existentă. Detectarea ADN-ului CMV în sângele unei femei gravide este principalul marker al unui risc ridicat de infecție fetală și al dezvoltării CMVI congenital. Faptul de infectare a fătului este dovedit de prezența ADN-ului CMV în lichidul amniotic sau în sângele din cordonul ombilical, iar după nașterea copilului, se confirmă prin detectarea ADN-ului virusului în orice lichid biologic în primele 2 săptămâni ale viaţă. CMVI manifestă la copiii din primele luni de viață este fundamentată de prezența ADN-ului CMV în sânge; la persoanele imunodeprimate (destinatari de organe cu infecție cu HIV), este necesar să se determine cantitatea de ADN viral din sânge. Conținutul de ADN CMV din sângele integral, egal cu 3,0 sau mai mult log10 în 105 leucocite, indică în mod fiabil natura citomegalovirusului a bolii. Determinarea cantitativă a ADN-ului CMV în sânge are, de asemenea, o mare valoare prognostică. Apariția și creșterea treptată a conținutului de ADN CMV în sângele integral depășește semnificativ dezvoltarea simptomelor clinice. Detectarea celulelor citomegalocelulare în examinarea histologică a materialelor de biopsie și autopsie confirmă natura citomegalovirusului a patologiei organelor.
Standard de diagnosticare
Examinarea femeilor însărcinate pentru a determina prezența CMVI activă și gradul de risc de transmitere verticală a virusului la făt.
Determinarea cantității de IgG anti-CMV din sânge cu un interval de 14-21 de zile.
Examinarea lichidului amniotic sau a sângelui din cordonul ombilical pentru prezența ADN-ului CMV (dacă este indicat).
Testele de sânge și urină pentru prezența ADN-ului sau a antigenului virusului sunt efectuate de rutină de cel puțin două ori în timpul sarcinii sau conform indicațiilor clinice.
Examinarea nou-născuților pentru a confirma infecția antenatală cu CMV (CMVI congenital).
Examinarea urinei sau răzuirii din mucoasa bucală pentru prezența ADN-ului CMV sau a antigenului viral în primele 2 săptămâni de viață ale unui copil.
Studiul sângelui integral pentru prezența ADN-ului CMV sau a antigenului viral în primele 2 săptămâni de viață ale unui copil, cu rezultat pozitiv, este indicată o determinare cantitativă a ADN-ului CMV în sângele integral.
Test de sânge pentru prezența anticorpilor IgM la CMV prin ELISA.
Determinarea cantității de anticorpi IgG din sânge cu un interval de 14-21 de zile.
Este posibil să se efectueze un test de sânge al mamei și copilului pentru IgG anti-CMV pentru a compara cantitatea de anticorpi IgG din „serurile pereche”.
Examinarea copiilor pentru confirmarea infecției intrapartum sau postnatale precoce cu CMV și prezența CMVI activ (în absența virusului în sânge, urină sau salivă, IgM anti-CMV în primele 2 săptămâni de viață).
Examinarea urinei sau a salivei pentru prezența ADN-ului CMV sau a antigenului viral în primele 4-6 săptămâni de viață ale unui copil.
Studiul sângelui integral pentru prezența ADN-ului CMV sau a antigenului viral în primele 4-6 săptămâni de viață ale unui copil, cu rezultat pozitiv, este indicată o determinare cantitativă a ADN-ului CMV în sângele integral.
Test de sânge pentru prezența anticorpilor IgM la CMV prin ELISA.
Examinarea copiilor mici, adolescenților, adulților cu suspiciune de CMVI acut.
Test de sânge integral pentru ADN-ul CMV sau antigenul virusului.
Analiza urinei pentru prezența ADN-ului CMV sau a antigenului viral.
Test de sânge pentru prezența anticorpilor IgM la CMV prin ELISA.
Determinarea indicelui de aviditate al anticorpilor IgG la CMV prin ELISA.
Determinarea cantității de anticorpi IgG din sânge cu un interval de 14-21 de zile.
Examinarea pacienților cu suspiciune de CMVI activ și o formă manifestă a bolii (boala CMV).
Studiul sângelui integral pentru prezența ADN-ului CMV sau a antigenului CMV cu determinarea cantitativă obligatorie a conținutului de ADN CMV în sânge.
Determinarea ADN-ului CMV în LCR, lichid pleural, lichid de lavaj bronhoalveolar, biopsii bronșice și de organ în prezența unei patologii adecvate de organ.
Examinarea histologică a materialelor de biopsie și autopsie pentru prezența celulelor citomegalo (colorare cu hematoxilină și eozină).
Diagnosticul diferențial al infecției cu citomegalovirus
Diagnosticul diferențial al CMVI congenital se realizează cu rubeolă, toxoplasmoză, herpes neonatal, sifilis, infecție bacteriană, boala hemolitică a nou-născutului, traumatisme la naștere și sindroame ereditare. De o importanță decisivă este diagnosticul specific de laborator al bolii în primele săptămâni de viață ale unui copil, examinarea histologică a placentei folosind metode de diagnostic molecular. În boala asemănătoare mononucleozei, sunt excluse infecțiile cauzate de EBV, herpesvirus tipurile 6 și 7, infecția acută cu HIV, precum și amigdalita streptococică și debutul leucemiei acute. În cazul dezvoltării bolii respiratorii CMV la copiii mici, diagnosticul diferențial trebuie efectuat cu tuse convulsivă, traheită bacteriană sau traheobronșită și traheobronșită herpetică. La pacienții cu imunodeficiență, CMVI manifest trebuie diferențiat de pneumonia pneumocystis, tuberculoză, toxoplasmoză, pneumonie micoplasmatică, sepsis bacterian, neurosifilis, leucoencefalopatie multifocală progresivă, boli limfoproliferative, infecții fungice și herpetice, encefalită HIV. Polineuropatia și poliradiculopatia de etiologie CMV necesită diferențierea de poliradiculopatia cauzată de virusurile herpetice, sindromul Guillain-Barré, polineuropatia toxică asociată cu consumul de droguri, alcool și substanțe narcotice, psihotrope. Pentru a face un diagnostic etiologic în timp util, împreună cu evaluarea stării imune, teste standard de laborator, RMN al creierului și măduvei spinării, se efectuează un test de sânge pentru prezența ADN-ului CMV, examinări instrumentale cu studiul. de LCR, lichid de lavaj, revărsat pleural, materiale de biopsie pentru prezența ADN-ului în ei agenți patogeni.
Indicatii pentru consultarea altor specialisti
Indicațiile pentru consultarea specialiștilor la pacienții cu CMVI sunt afectarea severă a plămânilor (pneumolog și ftiziatru), a sistemului nervos central (neurolog și psihiatru), a vederii (oftalmolog), a organelor auditive (otolaringolog) și a măduvei osoase (oncohematolog).
Exemplu de diagnostic
Diagnosticul CMVI manifest este formulat după cum urmează:
Infecție acută cu citomegalovirus, mononucleoză cu citomegalovirus;
- infecție congenitală cu citomegalovirus, formă manifestă;
- Infecția HIV, stadiul bolilor secundare 4 B (SIDA): infecție cu citomegalovirus manifestă (pneumonie, colită).
Indicații pentru spitalizare
Cu boala CMV exprimată clinic, este indicată spitalizarea.
Tratamentul infecției cu citomegalovirus
Modul. Dietă
Nu este necesar un regim și o dietă specială pentru pacienții cu CMVI, restricțiile sunt stabilite în funcție de starea pacientului și de localizarea leziunii.
Tratament medical
Medicamentele, a căror eficacitate a fost dovedită prin studii controlate în tratamentul și prevenirea bolii CMV, sunt medicamentele antivirale ganciclovir, valganciclovir, foscarnet de sodiu, cidofovir. Preparatele cu interferon și imunocorectorii nu sunt eficiente în infecția cu citomegalovirus.
Cu CMVI activ (prezența ADN-ului CMV în sânge) la femeile însărcinate, medicamentul de elecție este imunoglobulina umană anticitomegalovirus (neocitotec). Pentru a preveni infecția verticală cu virusul fătului, medicamentul este prescris intravenos 1 ml / kg pe zi, 3 injecții cu un interval de 1-2 săptămâni.
Pentru a preveni manifestarea bolii la nou-născuții cu CMVI activ sau cu o formă manifestă a bolii cu manifestări clinice minore, neocytotec este indicat la 2-4 ml/kg pe zi pentru 6 injecții (la fiecare 1 sau 2 zile). Dacă copiii, pe lângă CMVI, au alte complicații infecțioase, în loc de neocytotect, este posibil să se utilizeze pentaglobină în doză de 5 ml/kg zilnic timp de 3 zile, cu repetarea, dacă este necesar, a unui curs sau a altor imunoglobuline pt. administrare intravenoasă.
Nu este indicată utilizarea neocytotect ca monoterapie la pacienții care suferă de consecințe manifeste, care pun viața în pericol sau severe ale CMVI.
Ganciclovir și valganciclovir sunt medicamentele de elecție pentru tratamentul, prevenirea secundară și prevenirea CMVI deschis. Tratamentul CMVI manifest cu ganciclovir se efectuează conform schemei: 5 mg/kg intravenos de 2 ori pe zi cu un interval de 12 ore timp de 14-21 de zile la pacienții cu retinită; 3-4 săptămâni - cu afectarea plămânilor sau a tractului digestiv; 6 săptămâni sau mai mult - cu patologia sistemului nervos central. Valganciclovirul este utilizat pe cale orală în doză terapeutică de 900 mg de 2 ori pe zi pentru tratamentul retinitei, pneumoniei, esofagitei, enterocolitei de etiologie CMV. Durata administrării și eficacitatea valganciclovirului sunt identice cu terapia parenterală cu ganciclovir. Criteriile de eficacitate a tratamentului sunt normalizarea stării pacientului, o tendință pozitivă clară conform rezultatelor studiilor instrumentale, dispariția ADN-ului CMV din sânge. Eficacitatea ganciclovirului la pacienții cu leziuni CMV ale creierului și măduvei spinării este mai scăzută, în primul rând din cauza diagnosticului etiologic târziu și a inițierii premature a terapiei, când sunt deja prezente modificări ireversibile ale sistemului nervos central. Eficacitatea ganciclovirului, frecvența și severitatea reacțiilor adverse în tratamentul copiilor cu boala CMV sunt comparabile cu cele pentru pacienții adulți.
Odată cu dezvoltarea unui CMVI manifest care pune viața în pericol la un copil, este necesară utilizarea ganciclovirului. Pentru tratamentul copiilor cu CMVI neonatal evident, ganciclovirul este prescris într-o doză de 6 mg/kg intravenos la fiecare 12 ore timp de 2 săptămâni, apoi, dacă există un efect inițial al terapiei, medicamentul este utilizat într-o doză de 10 mg. /kg la două zile timp de 3 luni.
În timp ce se menține starea de imunodeficiență, recidivele bolii CMV sunt inevitabile. Pacienților infectați cu HIV tratați cu CMVI deschis li se prescrie terapie de întreținere (900 mg/zi) sau ganciclovir (5 mg/kg/zi) pentru a preveni reapariția bolii. Tratamentul de întreținere la pacienții cu infecție HIV care au suferit retinită CMV se efectuează pe fondul HAART până când numărul de limfocite CD4 crește cu mai mult de 100 de celule la 1 μl, care persistă cel puțin 3 luni. Durata cursului de întreținere în alte forme clinice de CMVI ar trebui să fie de cel puțin o lună. În cazul reapariției bolii, se prescrie un curs terapeutic repetat. Tratamentul uveitei care s-a dezvoltat în timpul restabilirii sistemului imunitar implică administrarea sistemică sau perioculară de steroizi.
În prezent, la pacienții cu infecție activă cu citomegalovirus, se recomandă o strategie de terapie etiotropă „preemptivă” pentru prevenirea manifestării bolii.
Criteriile pentru prescrierea terapiei preventive sunt prezența imunodepresiei profunde la pacienți (în cazul infecției cu HIV, numărul de limfocite CD4 din sânge este mai mic de 50 de celule la 1 μl) și determinarea ADN-ului CMV în sângele integral la o concentrație mai mare de 2,0 lg10 genă/ml sau detectarea ADN-ului CMV în plasmă. Medicamentul de elecție pentru prevenirea CMVI deschis este valganciclovir, utilizat în doză de 900 mg/zi. Durata cursului este de cel puțin o lună. Criteriul de oprire a terapiei este dispariția ADN-ului CMV din sânge. La primitorii de organe, terapia preventivă se efectuează timp de câteva luni după transplant. Efecte secundare ale ganciclovirului sau valganciclovirului: neutropenie, trombocitopenie, anemie, creatininemie crescută, erupții cutanate, mâncărime, dispepsie, pancreatită reactivă.
Standard de îngrijire
Curs de tratament: ganciclovir 5 mg/kg de 2 ori pe zi sau valganciclovir 900 mg de 2 ori pe zi, durata terapiei este de 14-21 zile sau mai mult până când simptomele bolii și ADN-ul CMV din sânge dispar. În cazul reapariției bolii, se efectuează un curs de tratament repetat.
Terapie de întreținere: valganciclovir 900 mg/zi timp de cel puțin o lună.
Terapie preventivă pentru CMVI activ la pacienții imunodeprimați pentru prevenirea dezvoltării bolii CMV: valganciclovir 900 mg/zi timp de cel puțin o lună până când nu există ADN CMV în sânge.
Terapia preventivă a CMVI activ în timpul sarcinii pentru prevenirea infecției verticale a fătului: neocytotect 1 ml/kg pe zi intravenos 3 injecții cu un interval de 2-3 săptămâni.
Terapia preventivă a CMVI activ la nou-născuți, copii mici pentru a preveni dezvoltarea unei forme manifeste a bolii: neocytotect 2-4 ml/kg pe zi intravenos, 6 injecții sub controlul prezenței ADN-ului CMV în sânge.
Prognoza
Cu un diagnostic precoce al pneumoniei cu CMV, esofagită, colită, retinită, polineuropatie și inițierea în timp util a terapiei etiotrope, prognosticul pentru viață și capacitatea de muncă este favorabil. Detectarea tardivă a patologiei citomegalovirusului retinei și dezvoltarea leziunilor sale extinse duce la o scădere persistentă a vederii sau la pierderea completă a acesteia. Leziunile CMV la plămâni, intestine, glandele suprarenale, creier și măduva spinării pot cauza dizabilități sau deces la pacienți.
Perioade aproximative de incapacitate de muncă
Capacitatea de lucru a pacienților cu boală CMV este afectată timp de cel puțin 30 de zile.
Examinare clinică
Femeile în timpul sarcinii sunt supuse unei examinări de laborator pentru a exclude infecția activă cu citomegalovirus. Copiii mici infectați cu CMVI prenatal sunt observați de un neuropatolog, otolaringolog și oftalmolog.
Copiii care au suferit CMVI congenital pronunțat clinic sunt înregistrați la dispensar la un neurolog. Pacienții după transplant de măduvă osoasă și alte organe în primul an după transplant trebuie examinați pentru prezența ADN-ului CMV în sângele integral cel puțin o dată pe lună. Pacienții cu infecție HIV cu un număr de limfocite CD4 mai mic de 100 de celule per 1 µl trebuie examinați de un oftalmolog și testați pentru conținutul cantitativ de ADN CMV în celulele sanguine cel puțin o dată la 3 luni.
Prevenirea infecției cu citomegalovirus
Măsurile preventive împotriva CMVI ar trebui diferențiate în funcție de grupul de risc. Este necesar să se consilieze femeile însărcinate (în special cele seronegative) cu privire la problema infecției cu citomegalovirus și recomandări privind utilizarea contraceptivelor de barieră în timpul actului sexual, respectarea regulilor de igienă personală atunci când se îngrijesc copiii mici. Este de dorit transferarea temporară a femeilor gravide seronegative care lucrează în orfelinate, secții de spitalizare pentru copii și instituții de tip creșă la muncă care nu este asociată cu riscul de infectare cu CMV. O măsură importantă pentru prevenirea CMVI în transplantologie este selecția unui donator seronegativ dacă primitorul este seronegativ. În prezent, nu există un vaccin anticitomegalovirus brevetat.
Ce este infecția cu citomegalovirus
Infecția cu citomegalovirus(Infecția cu citomegalovirus uman, infecția cu CMV, citomegalie, boala virală a glandelor salivare, citomegalie de incluziune, boală cu incluziuni) este o infecție oportunistă antroponotică care apare de obicei latent sau ușor. Este periculos în diferite stări de imunodeficiență și sarcină (datorită riscului de infecție intrauterină a fătului).Încă din 1882, patologul german X. Ribbert a descoperit celule gigantice deosebite cu incluziuni în nucleul tubulilor renali ai unui copil mort. Ulterior, au fost numite celule citomegalice (Goodpasture E., Talbot F., 1921). Mai târziu, L. Smith și W. Rowe (1956) au izolat un virus care provoacă o boală cu dezvoltarea citomegaliei caracteristice. A fost numit citomegalovirus (CMV), iar boala în sine a fost numită infecție cu citomegalovirus.
Ce cauzează infecția cu citomegalovirus?
Agentul cauzal al infecției cu citomegalovirus- virus ADN-genomic din genul Cytomegalovirus (Citomegalovirus hominis) subfamilia Betaherpesvirinae din familia Herpesviridae. Sunt cunoscute trei tulpini de virus: Davis, AD-169 și Kerr. Reproducerea lentă a virusului în celulă este posibilă fără a-l deteriora. Virusul este inactivat prin încălzire și îngheț și este bine conservat la temperatura camerei. La -90 °C, rămâne mult timp, este relativ stabil la pH 5,0-9,0 și se prăbușește rapid la pH 3,0.
Rezervor și sursă de infecție- o persoană cu o formă acută sau latentă a bolii. Virusul poate fi găsit în diferite secreții biologice: salivă, secreții nazofaringiene, lacrimi, urină, fecale, lichid seminal și secreții cervicale.
Mecanisme de transmisie divers, căi de transmisie- în aer, de contact (direct și indirect - prin obiecte de uz casnic) și transplacentar. Infecția este posibilă prin contact sexual, în timpul transplantului de organe interne (rinichi sau inimă) și a transfuziei de sânge a unui donator infectat. Infecția intranatală a copilului este observată mult mai des decât transplacentară. Cea mai periculoasă pentru făt este infecția mamei în primul trimestru de sarcină. În astfel de situații, frecvența tulburărilor de dezvoltare intrauterine este cea mai mare.
Susceptibilitatea naturală a oamenilor infecție latentă ridicată, dar răspândită. Manifestările clinice ale unei infecții atribuite bolilor oportuniste sunt posibile în condiții de imunodeficiență primară sau secundară.
Principalele semne epidemiologice ale infecției cu citomegalovirus. Boala este înregistrată peste tot, răspândirea ei este evidențiată de anticorpii antivirali detectați la 50-80% dintre adulți. Varietatea modalităților de infectare cu CMV și polimorfismul tabloului clinic determină semnificația epidemiologică și socială a infecției cu CMV. Această boală joacă un rol important în transplant, transfuzie de sânge, patologie perinatală, poate fi cauza prematurității, nașterii mortii, defecte congenitale dezvoltare. La adulți, infecția cu CMV este întâlnită ca o boală concomitentă în diferite stări de imunodeficiență. Poluare continuă mediu inconjurator, utilizarea de citostatice și imunosupresoare contribuie la creșterea frecvenței infecției cu CMV. În ultimii ani, exacerbarea acesteia la persoanele infectate cu HIV a devenit deosebit de relevantă. La femeile însărcinate cu infecție latentă cu CMV, afectarea fătului nu apare întotdeauna. Probabilitatea de infecție intrauterină este mult mai mare cu infecția primară a unei femei în timpul sarcinii. Caracteristicile sezoniere sau profesionale ale morbidității nu au fost identificate.
Patogeneza (ce se întâmplă?) în timpul infecției cu Cytomegalovirus
Cu diverse căi de transmitere, porțile de infecție pot fi membranele mucoase ale tractului respirator superior, tractului gastrointestinal sau organelor genitale. Virusul intră în sânge; viremia pe termen scurt se termină rapid cu localizarea agentului patogen atunci când invadează leucocitele și fagocitele mononucleare, unde se reproduce. Celulele infectate cresc în dimensiune (citomegalie), capătă o morfologie tipică cu incluziuni nucleare, care sunt acumulări ale virusului. Formarea celulelor citomegalice este însoțită de infiltrarea limfohistiocitară interstițială, dezvoltarea de infiltrate nodulare, calcificări și fibroză în diferite organe, structuri glandulare din creier.
Virusul este capabil să persiste timp îndelungat și latent în organele bogate în țesut limfoid, fiind protejat de efectele anticorpilor și interferonului. În același timp, poate suprima imunitatea celulară prin acțiune directă asupra limfocitelor T. În diferite stări de imunodeficiență (în copilărie timpurie, în timpul sarcinii, utilizarea de citostatice și imunosupresoare, infecție cu HIV) și, mai ales, în încălcări ale imunității celulare, agravate și mai mult de expunerea directă la virus, reactivarea agentului patogen și generalizarea hematogenă a acestuia. sunt posibile cu leziuni la aproape toate organele și sistemele. În acest caz, epiteliotropia virusului este de mare importanță. Este deosebit de pronunțată în raport cu epiteliul glandelor salivare, care sub influența virusului se transformă în celule citomegalice.
Infecția activă cu CMV este considerată un indicator al defectelor imunității celulare și este inclusă în grupul de afecțiuni asociate SIDA.
Simptomele infecției cu citomegalovirus
Clasificarea Internațională a Bolilor X revizuire
Clasificarea statistică internațională a bolilor și a problemelor de sănătate conexe Versiunea a 10-a revizuire pentru 2006 nu clasifică infecția cu citomegalovirus ca infecție cu transmitere sexuală și face distincție între următoarele boli legate de CMV.
B25.0 Boala citomegalovirusului
B25.0 Pneumonită cu citomegalovirus
B25.1 Hepatita cu citomegalovirus
B25.2 Pancreatita cu citomegalovirus
B25.8 Alte boli cu citomegalovirus
B25.9 Boala cu citomegalovirus, nespecifică
B27.1 Mononucleoza citomegalovirusului
P35.1 Infecția congenitală cu citomegalovirus
Dintre diferitele variante ale cursului infecției cu CMV predomină formele subclinice și purtătorii latenți de virus. Infecția exprimată clinic devine în condiții de imunodeficiență. Nu a fost elaborată o clasificare clinică unificată a infecției cu CMV. În conformitate cu una dintre clasificări, infecția congenitală cu CMV se distinge în formele acute și cronice și infecția dobândită cu CMV în forme latente, mononucleoze acute sau generalizate.
Infecția congenitală cu CMV. În cele mai multe cazuri, nu se manifestă clinic în primele etape ale vieții unui copil, cu toate acestea, în etapele ulterioare ale dezvoltării sale, sunt dezvăluite o varietate de patologii: surditate, corioretinită cu atrofie a nervilor optici, scăderea inteligenței și vorbire. tulburări. Cu toate acestea, în 10-15% din cazurile cu infecție congenitală cu CMV, se dezvoltă așa-numitul sindrom de citomegalovirus deschis. Manifestările sale depind de momentul infecției fătului în timpul sarcinii.
.
- La începutul sarcinii duce la moartea intrauterină a fătului sau la nașterea unui copil cu o varietate de malformații: microcefalie, micro și macrogirie, hipoplazie pulmonară, atrezie esofagiană, anomalii în structura rinichilor, defecte ale septurilor atriale și interventriculare, îngustarea trunchiul pulmonar și aorta etc.
Când fătul este infectat la sfârşitul sarcinii malformațiile nu se formează, însă, încă din primele zile de viață, nou-născuții prezintă semne ale diferitelor boli: sindrom hemoragic, anemie hemolitică, icter de diverse origini (din cauza hepatitei congenitale, cirozei hepatice, atreziei căilor biliare). Sunt posibile diverse manifestări clinice, indicând înfrângerea diferitelor organe și sisteme: pneumonie interstițială, enterită și colită, pancreas polichistic, nefrită, meningoencefalită, hidrocefalie.
- Infecție congenitală acută cu CMV odată cu dezvoltarea unui sindrom citomegalovirus evident, are o tendință de generalizare, un curs sever cu adăugarea de infecții secundare. Moartea este adesea inevitabilă în primele săptămâni de viață ale unui copil.
Infecție cronică congenitală cu CMV. Caracterizat prin microgirie, hidrocefalie, microcefalie, opacarea cristalinului și a corpului vitros.
Infecție CMV dobândită.
- La adulți și la copiii mai mariîn cele mai multe cazuri, se desfășoară latent sub forma unui transport asimptomatic sau a unei forme subclinice cu evoluție cronică.
- Forma acută de infecție CMV dobândită. Adesea poate să nu aibă simptome clinice clare, uneori principalele manifestări clinice sunt similare cu gripa, mononucleoza infecțioasă sau hepatita virală.
- La adulții imunodeprimați de severitate diferită (de la imunosupresia fiziologică în timpul sarcinii până la infecția cu HIV), precum și la copiii sub 3 ani, reactivarea CMV se manifestă sub forma unei forme generalizate cu diferite leziuni ale organelor și sistemelor. Procesul poate implica sistemul nervos central, plămânii, ficatul, rinichii, tractul gastro-intestinal, sistemul genito-urinar etc. Hepatita cel mai frecvent diagnosticată, pneumonia interstițială, enterocolita, procesele inflamatorii ale diferitelor părți ale organelor genitale (mai des la femei), encefalita. Cu leziuni de organe multiple, boala se caracterizează printr-un curs sever, poate prelua caracteristicile sepsisului. Rezultatul este adesea nefavorabil.
Se pot dezvolta ulcere ale esofagului, stomacului, intestinelor (groase și subțiri). Ulcerele pot duce la sângerare, cu perforație, se dezvoltă peritonita. Hepatita cu citomegalovirus se dezvoltă adesea. La pacienții cu SIDA, infecția cu citomegalovirus duce adesea la encefalită cronică sau encefalopatie subacută. Apatia se acumulează și după câteva săptămâni sau luni se transformă în demență. Virusul citomegaliei poate provoca dezvoltarea retinitei, care duce la orbire la pacienții cu SIDA, precum și la persoanele care au suferit o intervenție chirurgicală de transplant de organe. Pe retină apar zone de necroză, care se extind treptat.
Leziuni oculare trebuie diferențiat de modificări similare care se observă în toxoplasmoză, candidoză și infecție cu herpes.
Pe lângă pacienții infectați cu HIV, infecția cu citomegalovirus este un factor patogenetic important care complică operațiunile de transplant de organe. La transplantul de rinichi, inimă, ficat, citomegalovirus provoacă febră, leucopenie, hepatită, pneumonie, colită, retinită. Cel mai adesea acest lucru apare în decurs de 1-4 luni după operație. Trebuie remarcat faptul că în cazul infecției primare, complicația este mai severă decât cu activarea unei infecții latente cu citomegalovirus. Severitatea evoluției și manifestările clinice depind atât de gradul de imunosupresie, cât și de medicamentele imunosupresoare utilizate.
Pneumonie cu citomegalovirus se dezvoltă la aproximativ 20% dintre pacienți; supus unui transplant de măduvă osoasă. Mortalitatea la acest grup de pacienti este de 88%. Riscul maxim de dezvoltare a bolii este observat din a 5-a până în a 13-a săptămână după transplant. Citomegalia mai severă apare la vârstnici. La primitorii de transplant de rinichi, infecția cu citomegalovirus poate provoca disfuncția grefei.
- Manifestări ale infecției cu citomegalovirus la femeile însărcinate. La gravide, CMVI are diverse forme clinice. În infecția acută, se pot dezvolta leziuni ale ficatului, plămânilor și creierului. De regulă, pacienții se plâng de stare generală de rău, dureri de cap, oboseală, secreții mucoase din nas, secreții albicioase din organele genitale, mărirea și durerea glandelor salivare submandibulare. Unele simptome caracteristice se manifestă într-un complex: hipertonicitate pronunțată a corpului uterin, rezistentă la terapia în curs, vaginită, colpită, hipertrofie, chisturi și îmbătrânire prematură a placentei, polihidramnios. Pe acest fond, greutatea fătului depășește adesea vârsta gestațională și există și o atașare intimă a țesutului corionic al placentei, detașarea prematură a unei placente situate în mod normal, pierderea de sânge în timpul nașterii, ajungând la 1% din corpul femeii. greutate, o clinică de endometrită postpartum latentă cu dezvoltarea tulburărilor menstruale în viitor.
Cel mai adesea, infecția cu citomegalovirus apare ca o infecție latentă cu exacerbări periodice. Atunci când se pune un diagnostic, rezultatele unei examinări de laborator sunt cruciale. Un rol auxiliar îl joacă prezența unui istoric obstetrical împovărat, amenințarea întreruperii unei sarcini anterioare, nașterea prematură, nașterea copiilor bolnavi cu malformații. La femeile cu CMVI cronică, se observă mai des pseudoeroziunea colului uterin, endometrita, disfuncția ovariană, bolile extragenitale (hepatită, colecistită cronică, pancreatită, urolitiază, sinuzită cronică, pneumonie, boli cronice ale glandelor salivare submandibulare și parotide).
Orice manifestări ale infecției cu CMV sunt considerate ca indicative ale infecției cu HIV. În acest caz, este necesar să se examineze pacientul pentru anticorpi la HIV.
Complicațiile infecției cu citomegalovirus
Complicațiile sunt variate și depind de evoluția clinică a bolii: pneumonie interstițială sau segmentară, pleurezie, miocardită, artrită, encefalită, sindrom Guillain-Barré, dar sunt relativ rare. După faza acută, astenia persistă multe săptămâni, uneori tulburări vegetativ-vasculare.
Diagnosticul infecției cu citomegalovirus
Diagnosticul diferențial al infecției cu CMV destul de dificilă din cauza absenței sau varietății manifestărilor clinice.
Pentru diagnosticul infecției cu CMV este necesar să se folosească 2-3 teste de laborator în același timp. Examinați saliva, spălările obținute în timpul spălării bronhopulmonare, urina, lichidul cefalorahidian, sângele, laptele matern, materialul secțional, specimenele de biopsie. Datorită termolabilității virusului, materialul pentru cercetare trebuie să fie livrat la laborator în cel mult patru ore de la momentul prelevării.
Examinarea se efectuează prin metode virologice, citologice, serologice. Detectarea celulelor CMB modificate în mod specific este cea mai accesibilă metodă, cu toate acestea, valoarea sa informativă este de 50-70%. Cea mai fiabilă detecție în materialul virusului în sine sau ADN-ul acestuia. Metoda virologică este încă standardul de aur. Este cel mai fiabil, dar implementarea sa necesită o perioadă semnificativă de timp, astfel încât caracterul retrospectiv al diagnosticului nu permite o terapie și prevenire adecvată.
Pentru diagnostic, nu este necesară izolarea virusului în sine, este suficient să izolați antigenul acestuia. Pentru aceasta, sunt utilizate pe scară largă reacția de imunofluorescență (RIF), imunotestul enzimatic (ELISA), hibridizarea ADN-CMV, reacția în lanț a polimerazei (PCR).
Metoda PCR datorită sensibilității sale mari, detectează chiar și un segment de ADN CMV și este considerat foarte progresiv. Cel mai important avantaj al său este capacitatea de a diagnostica primele etape proces, infecție latentă și persistentă, totuși, are două dezavantaje semnificative. În primul rând, valoarea predictivă scăzută datorită faptului că PCR detectează ADN-ul virusului chiar și în stare latentă. În al doilea rând, această metodă nu este suficient de specifică.
În ultimii ani, cel mai răspândit Metoda ELISA, care permite detectarea antigenului CMV și a anticorpilor specifici din clasele G și M. Detectarea IgG are o importanță secundară. Ar trebui efectuată simultan cu detectarea IgM, în special pentru diagnosticarea infecției primare. Cu o singură detectare a IgG, analiza nivelului lor de aviditate (capacitatea de a reține antigenul) poate ajuta la diferențierea între infecția activă și cea persistentă.
Trebuie avut în vedere faptul că anticorpii specifici nu pot fi detectați la persoanele cu imunitate redusă, cu inaniție de proteine etc. Determinarea IgG trebuie efectuată în seruri pereche cu un interval de cel puțin 10 zile.
Forma recurentă a CMVI este diagnosticată atunci când virusul este reizolat la indivizi seropozitivi.
Diagnosticul de CMVI intrauterin se stabilește în primele trei săptămâni de viață. Prezența IgM la un nou-născut de până la două săptămâni de viață indică o infecție intrauterină, după - una dobândită.
Afinitatea și aviditatea anticorpilor
Importanța diagnosticării infecției primare cu citomegalovirus la femeile însărcinate a condus la studiul proprietăților anticorpilor produși de organism ca răspuns la infecție.
Au fost stabilite două proprietăți principale ale anticorpilor:
Afinitate - gradul de afinitate specifică a unui anticorp pentru antigenul agentului patogen
Aviditate - gradul de forță de legare a unei molecule de anticorp la o moleculă de antigen
S-a stabilit o relație strânsă între ele, cu cât afinitatea este mai mare, cu atât anticorpul se leagă mai puternic de antigen (aviditate mai mare). Gradele de afinitate și aviditate fac posibilă determinarea vârstei anticorpilor din clasa G și utilizarea acesteia pentru a evalua durata infecției și cursul procesului infecțios (curs latent, recidivă). Faza primară a infecției este judecată de prezența anticorpilor IgM specifici virusului, a căror perioadă de prezență în organism în organism este de câteva săptămâni - luni. O creștere a nivelului de IgG apare în câteva săptămâni. Inițial, se formează anticorpi cu afinitate scăzută, care se formează în timpul reproducerii active a virusului în organism și persistă până la 1,5 luni. de la debutul bolii. În plus, organismul produce anticorpi IgG de mare afinitate care persistă mult timp. Anticorpii cu afinitate ridicată rămân în organism pentru o perioadă lungă de timp, oferind imunitate împotriva infecțiilor.
Pentru a distinge între infecția primară și infecția latentă, aviditatea anticorpilor de clasa G. Dacă IgG avid scăzut este detectat în sânge, aceasta indică o infecție primară. Detectarea anticorpilor G foarte avidi indică o infecție latentă sau trecută. Dacă în organism sunt prezenți anticorpi G și IgM foarte avidi, atunci se poate presupune reactivarea unei infecții latente sau reintrarea virusului în organism. vorbește despre un răspuns imun secundar în cazul pătrunderii unui agent patogen în organism sau exacerbare (reactivare).
În termeni cantitativi, se determină așa-numitul indice de aviditate.
Indicele de aviditate până la 30% indică prezența anticorpilor cu aviditate scăzută și, în consecință, o infecție primară, 30-40% indică un stadiu tardiv al unei infecții primare sau o infecție recentă, un indice de peste 40% indică o infecție de lungă durată.
Tratamentul infecției cu citomegalovirus
Tratamentul infecției cu citomegalovirus prezintă anumite dificultăți, deoarece interferonul și mulți agenți antivirale (aciclovir, vidarabină, virazol) au fost ineficienți, iar în unele cazuri utilizarea lor provoacă reacții paradoxale. Ganciclovirul încetinește dezvoltarea retinitei cu citomegalovirus, dar are un efect redus asupra leziunilor plămânilor, creierului și tractului gastrointestinal. Foscarnet are anumite perspective. Poate că utilizarea imunoglobulinei umane hiperimune anticitomegalovirus. Pentru tratamentul femeilor cu antecedente obstetricale împovărate, se propune prescrierea de imunomodulatori (levamisol, T-activină).
Formele de infecție asemănătoare mononucleozei nu necesită tratament specific.
Pentru tratamentul formelor severe de CMVI la persoanele imunodeprimate și CMVI intrauterin la nou-născuți, se utilizează ganciclovir. Se conectează la ciclul de reproducere a virusului și îl întrerupe. După eliminarea ganciclovirului, sunt posibile recidive. Medicamentul are o serie de efecte secundare sub formă de neutropenie, trombocitopenie, leziuni hepatice și renale, deci este prescris copiilor din motive de sănătate. Tratamentul se efectuează sub controlul unui test de sânge la fiecare două zile.
Numirea interferonilor este considerată eficientă.
Pe stadiul prezent este importantă combinarea medicamentelor antivirale cu interferoni, ceea ce contribuie la eliminarea CMV (combinația aciclovirului cu a-interferon) și, de asemenea, potențează reciproc efectul antiviral, reduce toxicitatea medicamentelor (ganciclovir cu inductori de interferon, combinația sa cea mai de succes cu amixină). În același timp, medicamentele sunt prescrise pentru a corecta disfuncția imunitară.
Imunoglobulina anticitomegalovirus specifică se administrează intramuscular în 3 ml zilnic timp de 10 zile. Conține 60% anticorpi specifici CMV.
Imunoglobulinele nespecifice pentru administrare intravenoasă (sandoglobulina) sunt prescrise pentru prevenirea CMVI la persoanele imunodeprimate. Eficacitatea lor este mai mică decât imunoglobulinele specifice.
Eficientă pentru prevenirea CMVI la primitorii seronegativi este utilizarea imunoglobulinelor în combinație cu aciclovir sau valaciclovir.
Folositi vaginal 0,25% bonafton, oxolinic, rhyodoxol, 0,5% tebrofen, florenal, 1% interferon, 3-5% unguent aciclovir de 3-5 ori pe zi timp de 12-15 zile (unguentele trebuie schimbate la fiecare 10-14 zile).
Pentru tratarea cavității bucale se folosesc aceleași preparate sub formă de soluții, precum și 0,5% atoniu, 1:5000 furatsilin, 1-5% acid aminocaproic; cu complicații fungice - 1% iodinol și 0,25% unguent riodoxol.
În cazul retinitei, leziunile SNC, pneumonia la persoanele imunodeprimate, ganciclovirul sau foscarnetul sunt cele mai eficiente, cursul tratamentului este de 14-21 de zile.
Prevenirea infecției cu citomegalovirus
Profilaxia specifică nedezvoltat. Când transfuzi sânge, ar trebui să folosești sângele donatorilor sănătoși care nu conțin anticorpi împotriva CMV, acest lucru este valabil și pentru transplantul de organe interne. Afișat pentru utilizare cu scop preventiv imunoglobulină hiperimună specifică în grupele de risc (primitorii de măduvă osoasă, inimă, rinichi și ficat; pacienți care primesc medicamente citostatice, gravide). În prevenirea infecțiilor congenitale, prevenirea contactului dintre femeile însărcinate și pacienți este de mare importanță. respectarea strictă regim antiepidemic în instituţiile obstetrice. Copiii născuți din mame cu infecție cu CMV care nu prezintă semne de infecție nu trebuie alăptați. În cazul nașterii unui copil cu infecție CMV, se poate recomanda o a doua sarcină nu mai devreme de 2 ani.
Măsuri de prevenire a infecției cu CMV la gravide
Nicio măsură nu poate elimina complet riscul de infecție, dar respectarea acestor reguli va reduce probabilitatea infecției cu CMV.
1. Spălați-vă bine mâinile cu săpun timp de 15-20 de minute, mai ales după schimbarea scutecelor (pampers) pentru sugari
2. Nu saruta niciodata copiii sub 5 ani pe buze.
3. Pune deoparte vase și tacâmuri separate pentru tine și copiii mici
4. Dacă lucrați în instituții pentru copii (creșe, grădinițe), luați o vacanță în timpul sarcinii sau limitați drastic contactul cu copiii.
La ce medici ar trebui să vedeți dacă aveți infecție cu citomegalovirus?
Infecționist
Promotii si oferte speciale
știri medicale
14.11.2019
Experții sunt de acord că este necesar să se atragă atenția publicului asupra problemelor bolilor cardiovasculare. Unele dintre ele sunt rare, progresive și greu de diagnosticat. Acestea includ, de exemplu, cardiomiopatia amiloidă transtiretină.
14.10.2019
Pe 12, 13 și 14 octombrie, Rusia găzduiește o campanie socială la scară largă pentru un test gratuit de coagulare a sângelui - „Ziua INR”. Acțiunea este programată să coincidă cu Ziua Mondială a Trombozei.
07.05.2019
Incidența infecției meningococice în Federația Rusă în 2018 (comparativ cu 2017) a crescut cu 10% (1). Una dintre cele mai comune metode de prevenire boli infecțioase- vaccinare. Vaccinurile conjugate moderne au ca scop prevenirea apariției bolii meningococice și a meningitei meningococice la copii (chiar și copii foarte mici), adolescenți și adulți.
Aproape 5% din toate tumorile maligne sunt sarcoame. Se caracterizează prin agresivitate ridicată, răspândire hematogenă rapidă și tendință de recidivă după tratament. Unele sarcoame se dezvoltă ani de zile fără să arate nimic...
Virușii nu numai că plutesc în aer, ci pot ajunge și pe balustrade, scaune și alte suprafețe, menținându-și în același timp activitatea. Prin urmare, atunci când călătoriți sau în locuri publice, este recomandabil nu numai să excludeți comunicarea cu alte persoane, ci și să evitați ...
Revenirea vederii bune și a-și lua rămas bun de la ochelari și lentile de contact pentru totdeauna este visul multor oameni. Acum poate deveni realitate rapid și în siguranță. Noi oportunități pentru corectarea vederii cu laser sunt deschise printr-o tehnică Femto-LASIK complet fără contact.
Preparatele cosmetice concepute pentru a ne îngriji pielea și părul ar putea să nu fie de fapt atât de sigure pe cât credem.