Traumatisme psychique. Sortes
Lire aussi
) - un ensemble d'informations obtenues lors d'un examen médical en interrogeant le sujet lui-même et/ou des personnes qui le connaissent.L'étude de l'anamnèse, comme l'interrogatoire dans son ensemble, n'est pas seulement une liste de questions et de réponses à celles-ci. La compatibilité psychologique dépend du style de conversation entre le médecin et le patient, qui détermine en grande partie l'objectif ultime - soulager l'état du patient.
Les données historiques (informations sur l'évolution de la maladie, les conditions de vie, les maladies passées, les opérations, les blessures, les grossesses, la pathologie chronique, les réactions allergiques, l'hérédité, etc.) sont clarifiées par un travailleur médical afin de les utiliser pour le diagnostic, le choix de traitement et/ou prévention. L'anamnèse est l'une des principales méthodes de recherche médicale. Dans certains cas, en conjonction avec un examen général, il permet un diagnostic précis sans autres procédures de diagnostic. L'anamnèse est une méthode de diagnostic universelle utilisée dans tous les domaines de la médecine.
Types d'anamnèse (la liste n'est pas complète)
Anamnèse de la maladie (novolat. Anamnèse morbi)
L'apparition de la maladie, la dynamique des symptômes depuis l'apparition de la maladie jusqu'au moment du traitement, quels facteurs le patient associe à cette maladie, quelles études et quels traitements ont été effectués et quels en sont les résultats, etc.
Anamnèse de la vie (novolat. Anamnèse vitae)
Maladies précédemment transférées, pathologie chronique existante de divers organes et systèmes d'organes, opérations, blessures, etc. Et aussi où il vit et dans quelles conditions.
Antécédents obstétricaux
Y a-t-il eu des grossesses précédentes, comment se sont-elles déroulées, quel est leur résultat.
Antécédents gynécologiques
Maladies et opérations gynécologiques reportées sur les organes génitaux féminins, le cycle menstruel, ses caractéristiques, sa fréquence, sa douleur, etc.
Histoire de famille
La présence de symptômes similaires chez les parents de sang, les maladies héréditaires, etc.
Antécédents allergologiques
Réactions allergiques, y compris médicaments, vaccins, denrées alimentaires, plantes, etc. La nature des manifestations dans le développement des allergies.
Anamnèse du régime alimentaire du patient
Recueillir des informations sur la nature des aliments consommés, la fréquence de leur utilisation et le régime alimentaire pendant une certaine période de temps (généralement 2 à 5 jours). Ces informations permettent au médecin de formuler des recommandations simples liées à la nutrition.
Anamnèse d'assurance (expert)
La présence / absence d'une police d'assurance médicale obligatoire (VHI), une période d'invalidité pour quelque raison que ce soit au cours des 12 derniers mois ("combien de temps a été en arrêt de travail").
Liens
- // Dictionnaire encyclopédique de Brockhaus et Efron : En 86 volumes (82 volumes et 4 supplémentaires). - Saint-Pétersbourg. , 1890-1907.
Fondation Wikimédia. 2010 .
Synonymes:- gonfalonier
- La Rioja
Voyez ce qu'est "Anamnèse" dans d'autres dictionnaires :
ANAMNÈSE- (du grec. anamnèse souvenir), est un miel. biographie du patient, organisée par périodes de vie. Selon A., il est possible d'établir comment l'organisme du bnogo a réagi à toutes ces conditions extérieures de vie et de nocivité qui existaient dans son passé. Anamnèse ... ... Grande encyclopédie médicale
ANAMNÈSE- le résultat d'une enquête auprès du patient avec des informations sur sa vie antérieure, l'évolution de la maladie, son bien-être, etc., enregistrées en mémoire. Un dictionnaire complet de mots étrangers qui sont entrés en usage dans la langue russe. Popov M., 1907. ANAMNESIS informations sur l'état précédent ... Dictionnaire des mots étrangers de la langue russe
ANAMNÈSE Encyclopédie moderne
Anamnèse- (du grec anamnèse souvenir), informations sur le patient (anamnèse de vie) et sa maladie (anamnèse de la maladie), recueillies lors de l'entretien du patient et (ou) des personnes qui le connaissent, en vue d'établir un diagnostic , pronostic de la maladie, et choisissez les meilleures méthodes pour cela ... ... Dictionnaire encyclopédique illustré
anamnèse- a, m.anamnèse f. gr.anamnèse souvenir. Informations sur les conditions de vie, les maladies antérieures, l'historique du développement de la maladie, reçues du patient ou de ses proches. SLA 2. Lex. Yuzhakov : anamnèse ; SIS 1937 : anamn/z ; BAS 1 1948 : ana/mnez... Dictionnaire historique des gallicismes de la langue russe
anamnèse- (historique erroné). Prononcé [anamnèse] ... Dictionnaire de la prononciation et des difficultés de stress en russe moderne
Anamnèse- une partie intégrante de l'examen médical est une information, une liste d'informations sur l'évolution de la maladie, les maladies antérieures, les blessures, les interventions chirurgicales, les effets résiduels. Les informations les plus précieuses sur les maladies associées aux systèmes nerveux, cardiovasculaire ... Glossaire des termes commerciaux
ANAMNÈSE- [ne], ah, mari. (spécialiste.). La totalité des informations médicales obtenues en interrogeant le sujet, ceux qui le connaissent. Allergique A. Psychiatrique A. | adj. anamnestique, oh, oh. Dictionnaire Ojegov. SI. Ozhegov, N.Yu. Shvedova. 1949 1992 ... Dictionnaire explicatif d'Ozhegov
anamnèse- nom, nombre de synonymes : 1 message (87) Dictionnaire de synonymes ASIS. V.N. Trichine. 2013 ... Dictionnaire des synonymes
Anamnèse- des informations sur la vie d'une personne, les maladies qu'elle a subies, leur apparition et leur évolution, des données sur les performances professionnelles, mentales et physiques d'un salarié, son comportement en équipe et en famille...
Envoyer votre bon travail dans la base de connaissances est simple. Utilisez le formulaire ci-dessous
Les étudiants, les étudiants diplômés, les jeunes scientifiques qui utilisent la base de connaissances dans leurs études et leur travail vous en seront très reconnaissants.
Posté sur http://www.allbest.ru/
MINISTÈRE DE LA SANTÉ DE LA RÉPUBLIQUE DU BÉLARUS
UNIVERSITÉ MÉDICALE D'ÉTAT DE BÉLARUS
SERVICE DES MALADIES NERVEUSES ET DE NEUROCHIRURGIE
Chef du département, docteur en sciences médicales, professeur Fedulov A.S.
HISTORIQUE DE LA MALADIE
Lésion cranio-cérébrale fermée de gravité modérée, commotion cérébrale. Contusions multiples des deux régions temporales frontales et gauches. Fracture des os frontal, pariétal, occipital
Partie passeport
Nom : MP M
Âge : 42 ans (22/06/1972)
Genre masculin
État civil: Marié
Profession : entrepreneur individuel
Date de réception : 10.02.2015
Envoyé par : Hôpital clinique de la 9e ville
Diagnostic à l'admission : traumatisme crânien modéré
Diagnostic clinique : CBI de gravité modérée, commotion cérébrale. Contusions multiples des deux régions temporales frontales et gauches. Fracture des os frontal, pariétal et occipital.
Plaintes du patient
Sur le mal de tête localisation fronto-pariéto-occipitale, vertiges, nausées, faiblesse générale.
Antécédents médicaux
Selon le patient : le soir, vers 21h00 le 02/09/15, il est tombé en descendant du bus, s'est cogné l'arrière de la tête sur l'asphalte. La perte de conscience nie. En essayant de se lever, il a ressenti des vertiges, des douleurs dans la région fronto-pariéto-occipitale, des nausées. Il n'y a pas eu de vomissements. Je suis rentré moi-même. Le lendemain matin, la douleur et les nausées se sont intensifiées, la température est montée à 37,8, une ambulance a été appelée soins médicaux. Le patient a été transporté au City Clinical Hospital 9, puis envoyé à l'hôpital d'urgence, où il a été hospitalisé dans le service de neurochirurgie avec un diagnostic de traumatisme cranio-cérébral modéré.
Anamnèse de la vie
JE. Physique et Développement intellectuel malade.
Il est né le premier enfant de la famille, à temps, allaité par sa mère. Il a commencé à parler et à marcher à 10 mois. Il est né à terme, son développement mental et physique n'a pas pris de retard sur ses pairs. Il a grandi et s'est développé en fonction de son âge. Je suis allé à l'école à l'âge de 7 ans. Les conditions matérielles et de vie dans l'enfance étaient satisfaisantes. Étudier était facile, j'ai terminé 11 cours. A servi dans l'armée.
Mauvaises habitudes : fumer - nie ; alcool - nie; drogues - nie.
Maladies passées : SRAS, infections respiratoires aiguës. Maladie de Botkin, maladies sexuellement transmissibles, tuberculose nie (contact avec des patients tuberculeux nie).
II. Conditions matérielles et de vie.
Conditions de vie : vit dans un appartement de deux pièces avec sa femme. Etat civil : marié, vit en famille. Budget : le salaire et le budget général de la famille sont satisfaisants. Repas : réguliers, suffisants, variés, trois repas par jour.
Mange des légumes et des fruits frais.
Heures creuses : se lever à 7 h 00, se coucher à 22 h 00. Maintient l'hygiène personnelle.
III. Histoire du travail d'expert.
Anamnèse du travail : la présence de facteurs défavorables professionnels n'a pas été révélée. La journée de travail est de 8 heures, avec une pause déjeuner. Travail de jour, rythme modéré.
Antécédents d'expert : depuis un an, le patient n'était pas en arrêt de travail ; n'a pas de groupe.
IV. Antécédents allergologiques.
réactions allergiques type immédiat(urticaire, œdème de Quincke, choc anaphylactique) sur les médicaments, les vaccins, les sérums, les produits alimentaires, les pollens de plantes, les piqûres d'insectes ; allergies alimentaires, réactions à la transfusion sanguine nie.
v. Histoire de famille.
Pas alourdi.
Données de recherche objectives
Statut somatique
Etat général du patient : modéré.
Conscience : claire.
Position du patient : active.
Expression faciale : normale.
Correspondance d'apparence à son âge de passeport : correspond.
Construction: type constitutionnel - normosthénique, taille - 185 cm, poids corporel - 78 kg.
Température corporelle 37,5.
Coloration des téguments : téguments de coloration rose pâle, se rassemble facilement en un pli. La pigmentation, les éruptions cutanées, les égratignures, les hémorragies, les cicatrices n'ont pas été détectées. Les muqueuses visibles sont roses, humides, lisses, brillantes ; langue enduite d'enduit blanc, sèche.
Élasticité cutanée (turgescence) : normale. La peau n'est pas modifiée.
Cheveux : type de cheveux type masculin, la perte n'est pas observée, léger grisonnement.
Ongles : les ongles sont ovales, transparents. Les lits d'ongles sont de couleur pâle.
Graisse sous-cutanée : modérément développée, uniformément répartie.
Les ganglions lymphatiques sont palpés dans les zones inguinales, axillaires et sous-mandibulaires d'un diamètre allant jusqu'à 0,5 cm, mous, élastiques, indolores, non soudés aux tissus environnants.
Le développement du tissu musculaire correspond à l'âge, la force et le tonus sont suffisants, les contractions sont coordonnées ; les phoques, l'hypertrophie, l'atrophie sont absents.
Dans l'étude du système de déformation ostéoarticulaire, la douleur à la palpation n'a pas été révélée. Aucune tuméfaction ou nodularité n'a été retrouvée. Mouvement en entier, libre. Les luxations, les subluxations, les hémorragies, les fistules n'ont pas été révélées. Mobilité du rachis dans les cervicales et régions lombaires bien.
A la palpation, les articulations sont indolores ; crunch, les fluctuations ne sont pas révélées. La déformation thoracique, l'arrêt de la polydactylie, le pied plat sont absents. Il n'y a pas de pulsation visible des veines.
Système respiratoire
La respiration par le nez est libre, il n'y a pas de sensation de sécheresse dans la cavité nasale.
Inspection
La forme de la poitrine est normale, l'angle épigastrique est de 90°, il n'y a pas d'asymétrie de la poitrine, de dépressions ou de saillies. Le type de respiration est mixte. Le rythme respiratoire est correct, la fréquence respiratoire est de 20 par minute. Les mouvements de la poitrine sont préservés.
Palpation
Percussion
Avec la percussion comparative, le son est pulmonaire sur toute la surface des poumons. Les sommets des deux poumons se dresseront au-dessus des clavicules devant de 3 cm, derrière au niveau de l'apophyse épineuse VII les vertèbres cervicales. La largeur des champs de Krenig des deux côtés est de 5 cm.
Localisation des bords inférieurs des poumons :
|
ligne topographique |
|||
|
l. parasternale |
5 espace intercostal |
||
|
l. médio-claviculaire |
|||
|
l. axillaire antérieur |
|||
|
l. média axillaire |
|||
|
l. axillaire postérieur |
|||
|
l. paravertébral |
apophyse épineuse de la 11e vertèbre thoracique |
Auscultation
Respiration vésiculeuse, de même intensité dans des zones symétriques, respiration sifflante, crépitation, bruit de frottement pleural n'a pas été détecté.
Le système cardiovasculaire
La bosse cardiaque et le battement apical ne sont pas déterminés visuellement.
A la palpation, le battement de l'apex est localisé dans le 5ème espace intercostal à gauche, à 1,5 cm en dedans de la ligne médio-claviculaire gauche. Il est positif, modérément élevé, de force normale. La bosse cardiaque est absente.
Limites de la bêtise relative :
1. Droite - 4e espace intercostal à 1,5 cm vers l'extérieur du bord droit du sternum.
2. Gauche - 5e espace intercostal à 1,5 cm en dedans de la ligne médio-claviculaire gauche.
3. Supérieur - 3e côte le long de la ligne parasternale gauche.
La taille transversale du cœur est de 14,5 cm.
Limites de la bêtise absolue :
1. Droite - 4ème espace intercostal le long du bord gauche du sternum.
2. Gauche - 5e espace intercostal à 1 cm en dedans de la ligne médio-claviculaire.
3. Supérieure - 4e côte le long de la ligne parasternale gauche.
Le faisceau vasculaire mesure 5,5 cm de large jusqu'au 2e espace intercostal.
Auscultation du coeur. A l'auscultation, les bruits cardiaques sont clairs, le rythme est correct. Le premier ton est entendu au sommet du cœur, le deuxième ton - à la base. Il n'y a pas de scissions, de bifurcations, de tons supplémentaires.
Il n'y a pas de bruits.
Le pouls artériel des membres supérieurs et inférieurs est le même. La fréquence est de 95 par minute, le rythme est correct, il n'y a pas de déficit de pouls. Impulsion bon remplissage, tension normale, l'amplitude des ondes de pouls est la même, la forme est normale. Il n'y a pas de pouls capillaire.
EBP 150/100 mm. rt. Art.
Les vaisseaux périphériques sont mous, élastiques, non tortueux. L'expansion du réseau veineux dans la région de la paroi abdominale antérieure, sur les membres inférieurs n'a pas été détectée. Le pouls sur les artères périphériques des membres supérieurs et inférieurs est clairement défini partout.
Système digestif
Les muqueuses visibles sont roses, humides, lisses, brillantes ; langue enduite d'enduit blanc, sèche. Les amygdales palatines ne dépassent pas des bords des arcs palatins, elles sont propres. La déglutition est libre, indolore.
Les dents sont aseptisées.
Inspection
Lors de l'examen de l'abdomen, des gonflements, des rétractions, des rétractions, des asymétries n'ont pas été notés, les saillies herniaires de la paroi abdominale antérieure n'ont pas été détectées. L'abdomen est impliqué dans l'acte de respirer. Il n'y a pas de dilatation des veines saphènes, il n'y a pas de péristaltisme visible à l'œil.
L'abdomen participe de manière limitée à l'acte respiratoire dans la région iliaque droite.
Percussion
La présence de liquide libre n'a pas été détectée.
Palpation
L'abdomen n'est pas tendu, indolore.
D'après la palpation superficielle de l'abdomen, le tonus des muscles abdominaux est normal ; paroi abdominale doux, souple. Les symptômes de Shchetkin-Blumberg, Rovring, Sitkovsky, Voskresensky sont négatifs.
L'état du nombril, des muscles, de la ligne blanche de l'abdomen sans changements pathologiques.
Les douleurs abdominales, les troubles dyspeptiques, les nausées, les vomissements sont absents.
Avec palpation glissante topographique profonde selon Obraztsov-Strajesko :
Le côlon sigmoïde est palpé dans la région iliaque gauche sous la forme d'un cylindre lisse, dense, indolore, non grondant de 3 cm d'épaisseur ; mobile - 3 cm;
Le côlon descendant est palpé dans la partie terminale du côlon transverse, en passant dans le côlon sigmoïde sous la forme d'un cylindre lisse, dense et indolore à la palpation ;
Le caecum est palpé dans la région iliaque droite ;
Le côlon ascendant est palpé dans la section initiale du gros intestin sous la forme d'un cylindre lisse et indolore à la palpation;
Le côlon transverse est palpable à 3 cm du bord inférieur de l'estomac sous la forme d'un cylindre arqué et transversal de densité modérée, de 2,5 cm d'épaisseur, se déplaçant facilement de haut en bas ; indolore, sans grondement.
Le péristaltisme est observé à l'auscultation.
Percussion du foie.
Tailles de foie selon Kurlov :
Sur la ligne médio-claviculaire 9 cm;
Sur la médiane antérieure - 8 cm;
Sur l'arc costal gauche - 7 cm.
A la palpation, le bord inférieur du foie se situe au bord de l'arc costal le long de la ligne médio-claviculaire droite. Le bord est doux, pointu, légèrement arrondi, lisse, indolore.
La vésicule biliaire n'est pas palpable.
La palpation de la rate n'est pas disponible.
Longueur de percussion - 6 cm Diamètre - 4 cm.
La chaise est régulière, 1 fois par jour, décorée, de la couleur habituelle.
système génito-urinaire
Miction libre, indolore. fréquence jusqu'à 5 fois. La couleur est jaune paille. L'urine est transparente. La douleur le long des uretères, dans la région des reins, n'est pas notée. Les reins ne sont pas palpés. Le symptôme de Pasternatsky est négatif des deux côtés.
La palpation et la percussion de la vessie ne sont pas disponibles.
Système endocrinien
Examen de la glande thyroïde. La palpation des lobes de la glande thyroïde n'est pas disponible, l'isthme est déterminé lors de l'acte de déglutition, sans douleur.
Formations nodulaires, les kystes sont absents, mobiles lors de la déglutition.
Auscultation de la glande thyroïde : pas de souffle systolique.
Signes de dysfonctionnement de la thyroïde et des glandes parathyroïdes, des glandes surrénales, de l'hypophyse (syndrome d'Itsenko-Cushing, diabète insipide, Diabète, nanisme hypophysaire, acromégalie) sont absents.
fonction sexuelle
Les organes génitaux externes sont développés selon le type masculin. Les plaintes et les troubles sexuels sont absents. La fonction n'est pas cassée.
État neurologique
Activité nerveuse plus élevée
La conscience est claire.
Le poste est actif.
Le contact vocal n'est pas difficile. L'attention est constante. Quand on parle
l'intelligence correspond à l'âge, à l'éducation, à l'expérience de vie, au statut social. La sphère émotionnelle, l'humeur, le comportement adéquat, le délire et les hallucinations n'étaient pas notés. Le sommeil, la vitesse d'endormissement, la profondeur du sommeil sont perturbés, l'état de santé après le sommeil est mauvais.
Parole : l'aphasie motrice, sensorielle et anamnestique n'a pas été détectée.
L'apraxie idiatoire, constructive et dynamique n'a pas été révélée.
La gnose olfactive, visuelle, gustative, auditive, somatosensorielle est préservée.
NERFS CRÂNIENS
je couple- nerf olfactif (n. olfactorius)
Conclusion : le patient n'avait pas de troubles olfactifs.
II couple- nerf optique (n. opticus)
Conclusion: le champ de vision extérieur est situé à un angle de 600, la limite supérieure - à un angle de 500, la limite inférieure - 600, la perception des couleurs est bonne. Fond de l'œil : disques optiques sans caractéristiques.
III, IV, Vjedes couples- nerfs oculomoteur, trochléaire, abducens
Conclusion : la largeur des fissures palpébrales est la même. Une réaction directe et amicale des élèves à la lumière se révèle. Doubler les objets devant les yeux nie. La convergence pupillaire n'est pas altérée.
Conclusion : il n'y a pas de double vision en regardant vers le bas. Les restrictions sur les mouvements du globe oculaire ne sont pas observées.
Conclusion : refus de vision double, strabisme et limitation des mouvements globes oculaires non défini.
V paire- nerf trijumeau (n. trigeminus)
Conclusion : en tapotant avec un marteau sur le menton avec la bouche légèrement ouverte, les mâchoires se ferment sous l'effet de la contraction des muscles masticateurs. Les muscles masticateurs sont symétriques.
Les points de sortie du nerf trijumeau sont indolores.
VII paire- nerf facial (n. facialis)
Conclusion : les sillons nasogéniens sont lissés à gauche, les sillons frontaux sont uniformes. En fronçant le front, en fronçant les sourcils, en fermant les yeux, l'asymétrie n'est pas observée. Le déchirement est normal. La salivation est normale. La sensibilité gustative de la langue est normale.
VIII paire- nerf vestibulocochléaire (n. vestibulocochlearis)
Conclusion : acouphènes, hallucinations auditives, surdité dément. Le nystagmus ne l'est pas.
IX, X paire - nerf glossopharyngé(n. glossopharyngeus), nerf vague (n. Vagus)
La dysphagie, la dysphonie, la nasolalie, la dysarthrie ne sont pas observées. Les réflexes du palais mou et de la paroi postérieure du pharynx sont normaux. Le palais mou est mobile des deux côtés. Le palais mou est mobile des deux côtés. La sensation de salé, acide, sucré (arrière 1/3 de la langue) est normale. Réflexe du palais mou, réflexe pharyngé préservé.
XI couple- nerf accessoire (n. accessorius)
Le mouvement de la tête dans les deux sens est suffisant. La coordination n'est pas rompue. Le nystagmus n'est pas observé. Lors de l'examen de l'adiadochokinésie, le décalage de la main droite a été révélé. Tremblement au repos et membres absents.
couple XII- nerf hypoglosse (n. hypoglossus)
Conclusion: lors de la saillie de la langue, aucune déviation n'est observée, il n'y a pas de contractions fibrillaires ni de tremblements.
Système de propulsion
Le volume des mouvements actifs, le volume des mouvements passifs dans toutes les articulations est normal. Tonus musculaire et le trophisme des fléchisseurs et des extenseurs, des adducteurs et des abducteurs, des pronateurs et des supinateurs est normal à gauche et à droite. Les réflexes pathologiques sont négatifs. Mouvements actifs dans leur intégralité. Force musculaire D=S. Le volume des mouvements passifs est plein, le ton est uniforme dans les zones symétriques, il n'est pas modifié. L'atrophie, l'hypertrophie, les secousses fibrillaires et fasciculaires n'ont pas été révélées. Les symptômes de Chvostek et de Trousseau sont négatifs. Effectue des tests doigt-nez, genou-talon en toute confiance. Le test d'adiodochokinésie est négatif. Stable dans la position Romberg.
Étude des réflexes
Réflexe sourcilier (périosté) : positif.
Réflexe pupillaire : positif.
Réflexes cornéens et conjonctivaux : positifs.
Réflexe pharyngé (réflexe du palais mou) : positif.
Réflexe mentonnier (périosté) : positif.
Réflexe du biceps de l'épaule (tendon): positif.
Réflexe triceps (tendon): positif.
Réflexe du faisceau carpien (périosté) : positif.
Réflexes abdominaux (peau): positifs.
Réflexe du genou (tendon): positif.
Réflexe d'Achille (tendon): positif.
Réflexe plantaire (peau) : positif.
Préflexes atologiques
Les réflexes Babinsky, Oppenheim, Gordon, Schaeffer, Rossolimo, Joukovski, le réflexe carpien Bekhterev-Mendel, le réflexe plantaire Bekhterev-Mendel sont négatifs.
Fonctions du cervelet
Test doigt-nez : aucun dépassement et aucun tremblement intentionnel n'ont été détectés à l'approche de la cible.
Test d'adiadochokinésie : aucun retard des mains n'est observé.
Test talon-genou : aucune anomalie n'a été constatée.
Système extrapyramidal
Le tonus musculaire pendant la flexion et l'extension passives des articulations du coude, du genou et de la hanche est le même pour les bras et les jambes. L'hyperkinésie n'a pas été détectée. L'expression du visage est normale, la parole est calme. Le tremblement au repos des bras, des jambes, de la mâchoire inférieure et de la tête n'a pas été détecté.
système sensible
La douleur, la paresthésie le long des troncs nerveux sont absentes. Sensibilité superficielle (douleur, température, tactile), profonde (sensation articulaire-musculaire, sensibilité aux vibrations, sensation de pression et de poids) et types complexes les sensibilités (sens de la localisation, sens stéréognostique, sensibilité bidimensionnelle et discriminatoire) sont préservées.
Complexes de symptômes méningés
Le signe de Kernig est positif sur la jambe gauche. Muscles raides de la nuque, symptômes supérieurs, moyens et inférieurs de Brudzinsky, les symptômes de Bekhterev sont absents. La posture méningée n'est pas observée. Les pointes de Kerer sont indolores.
Fonctions végétatives
Les troubles trophiques dans les tissus accessibles à l'étude, les troubles intrasécrétoires, vasomoteurs ne sont pas déterminés. La transpiration, la sécrétion de sébum, la salivation ne sont pas perturbées. La violation des fonctions des organes pelviens n'est pas déterminée. Les affections paroxystiques végétatives (évanouissement, étourdissements, acrocyanose, œdème de Quincke, urticaire, rhinite vasomotrice, asthme bronchique, crises hypothalamiques, crises d'insomnie et somnolence) étaient absentes au moment de l'examen et dans l'anamnèse.
Vérification de l'état du dermographisme local : la réponse à l'irritation cutanée avec l'extrémité émoussée du marteau est rapide, persistante.
Le réflexe pilomoteur est normal.
Domaine psychique
Orienté dans l'espace, le temps, soi, les objets et les personnes environnants.
Il est en bon contact avec les autres, évalue de manière critique l'état de sa propre santé.
La pensée, la mémoire, l'attention, l'intelligence correspondent à l'âge, au niveau d'éducation et au statut social.
L'identité du patient est préservée. Le comportement est approprié. Le sommeil n'est ni profond ni long. Se sent mal après le réveil.
Données provenant de méthodes de recherche supplémentaires
(laboratoire et études spéciales)
Test sanguin biochimique 10.02.2015
Protéines totales 73,68
Bilirubine totale 15,49
Bilirubine directe 5,37
Urée 7.42
Créatinine 103,67
Cholestérol 5,43
Glucose 6,32
Calcium total 2,46
sodium 139,23
Conclusion : une augmentation du taux de bilirubine totale, d'urée et de potassium.
Analyse d'urine 10.02.2015
Gravité spécifique 1,02
Réaction 6
Bilirubine nég.
Protéine nég.
Corps cétoniques nég.
Nitrites nég.
Urobilinogène 0,2
Leucocytes nég.
Érythrocytes nég.
Conclusion : pas de pathologies.
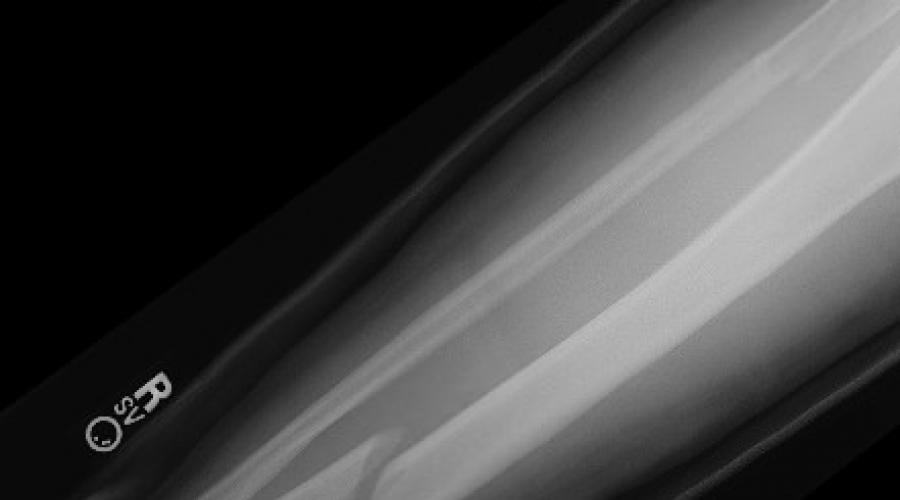
Scanner du cerveau 01/10/2015
Conclusion:
Électrocardiogramme 11.02.2015
Fréquence cardiaque 50 battements par minute.
Conclusion : le rythme est correct, la forme du complexe QRS en V4 est modifiée.
Analyse sérologique des anticorps antitréponémiques 11.02.2015
Conclusion : ELISA négatif.
Justification du diagnostic
Basé sur l'anamnèse: plaintes de maux de tête, vertiges, nausées.
Anamnèse de la maladie : traumatisme reçu à la suite d'une chute et d'un coup à la tête.
Données d'examen objectives: il effectue des tests de coordination de manière incertaine, n'est pas stable dans la position de Romberg, la présence d'abrasions sur le visage et dans la région frontale, il est possible de poser un diagnostic: CBI léger, commotion cérébrale. Front contusionné à gauche. Contusions des tissus mous, écorchures faciales à gauche.
Diagnostic différentiel
Il est nécessaire de différencier cette maladie de l'hémorragie sous-arachnoïdienne, car les symptômes sont largement similaires : la présence de symptômes cérébraux, l'absence ou de légers symptômes focaux, et extrêmement rarement une perte de conscience. Mais l'HSA a une autre étiologie : rupture d'anévrisme sur fond d'HTA, et dans notre cas, d'origine traumatique ; la présence de symptômes méningés sévères.
sol analgini 50% - 2.0 wm
Blessures PHO, pansement aspétique
Favorable à la reprise, favorable à l'activité ouvrière.
journaux de curation
Etat général de sévérité modérée. Le poste est actif. La conscience est claire.
La peau et les muqueuses visibles sont rose pâle, sans changements visibles. Position consciente, orientée, active, bonne humeur. Les ganglions lymphatiques ne sont pas agrandis.
Le pouls est symétrique, rythmé, de bon remplissage et tension, 85 battements/min. Les sons cardiaques sont clairs et purs. TA 145/90 mmHg La respiration est vésiculeuse, elle s'effectue bien dans tous les départements, il n'y a pas de respiration sifflante. 18 RR/min. Température corporelle du matin - 37,0 Température corporelle du soir - 37,1.
L'abdomen est mou, symétrique, indolore. Il n'y a pas de symptômes péritonéaux. Le péristaltisme est actif. Il n'y avait pas de selles, les gaz ne partent pas.
Miction libre, indolore. Faire pipi tout seul.
L'état général est satisfaisant. Le poste est actif. La conscience est claire.
La peau et les muqueuses visibles sont rose pâle, sans changements visibles. Position consciente, orientée, active, bonne humeur. Les ganglions lymphatiques ne sont pas agrandis.
Le pouls est symétrique, rythmé, de bon remplissage et tension, 85 battements/min. Les sons cardiaques sont clairs et purs. TA 130/90 mmHg La respiration est vésiculeuse, elle s'effectue bien dans tous les départements, il n'y a pas de respiration sifflante. 18 RR/min. Température corporelle du matin - 36,8 Température corporelle du soir - 37,0.
L'abdomen est mou, symétrique, indolore. Il n'y a pas de symptômes péritonéaux. Le péristaltisme est actif. Il n'y avait pas de selles, les gaz ne partent pas.
Miction libre, indolore. Faire pipi tout seul.
histoire réflexe neurologique diagnostic
Le patient, kmk, âgé de 55 ans (23/05/1959), était sous traitement hospitalier au "9 GKB", dans le service de neurologie, du 12 février 2015 au 26 février 2015, avec un diagnostic d'hémorragie intracérébrale en hémisphère gauche cerveau avec aphasie motrice modérée, parésie du bras et de la jambe droits, période aiguë. Hypertension artérielle degré III, risque 4. IHD : cardiosclérose. athérosclérose de l'aorte. CHFFC IV.
Il a été admis le 12 février 2015 avec des plaintes de faiblesse et de perte de sensation dans main droite et jambe droite, faiblesse générale, perte d'appétit. Des études de laboratoire et instrumentales ont été réalisées : un bilan sanguin biochimique le 12 février 2015 (augmentation de la bilirubine totale et directe, augmentation du cholestérol, triglycérides, LDL, VLDL, glucose, AST, ALT), analyse générale 12/02/15 (lymphopénie relative, taux d'hémoglobine augmenté), analyse d'urine (pas de pathologies), étude d'hémostase sur Konelab30 12/05/15 (pas de pathologies), examen radiographique 11/02/15 (pas de pathologies), scanner cérébral 01/11/15 (hémorragie intracérébrale de l'hémisphère gauche du cerveau), recherche sérologique des anticorps anti-tréponémiques le 13 février 2015 (ELISA négatif).
Traitement réalisé :
1. Sol. Aminocaproïacide5 % - 100,0 IV
2. Contrykalje25 mille unités 2 fois par jour
3. Dicynoni 250 mg par jour par voie parentérale
4. Tab. Captopril 50 mg (sous la langue)
5 sol. Émoxipini 3% - 100 IV
6. Vitaminothérapie
Sol. Acide nicotinici 1% - 1 ml.
Le patient est sorti le 26 février 2015 avec des améliorations.
Recommandé : non mauvaises habitudes(fumer, boire de l'alcool), une alimentation équilibrée, il est recommandé de limiter les apports en sel, lipides et glucides simples. Chaque jour, vous devez faire modéré exercice physique. Il est nécessaire de contrôler la pression artérielle (si elle dépasse le niveau de 140/90, alors dans ce cas, il est nécessaire de prendre des médicaments antihypertenseurs).
Hébergé sur Allbest.ru
...Documents similaires
Histoire de la maladie actuelle. L'histoire de la vie du patient et l'état actuel du patient. Diagnostic préliminaire et plan d'examen. Diagnostic différentiel. Lésion cranio-cérébrale fermée. Contusion cérébrale de gravité modérée.
anamnèse, ajouté le 16/03/2009
Le concept de lésion cérébrale traumatique en tant que dommage à l'énergie mécanique du crâne et du contenu intracrânien. Les principales causes de traumatisme crânien sont les accidents domestiques et routiers. Le mécanisme des dommages, leur tableau clinique.
présentation, ajouté le 17/04/2015
Étiologie, classification, méthodes de diagnostic, clinique et méthodes de traitement des lésions craniocérébrales fermées. Conséquences possibles : épilepsie, dépression, perte de mémoire. Caractéristiques des soins infirmiers pour un patient présentant une lésion craniocérébrale fermée.
dissertation, ajouté le 20/04/2015
Lésion cérébrale traumatique en tant que dommage mécanique au crâne, au cerveau et à ses membranes. Caractéristiques distinctives des lésions cérébrales traumatiques fermées et ouvertes. Clinique et méthodes de traitement des commotions cérébrales, ecchymoses, compression du cerveau, fracture des os du crâne.
résumé, ajouté le 28/07/2010
informations générales sur le malade. L'étude des plaintes à l'admission, l'anamnèse de la vie et de la maladie. Description des résultats de l'examen des organes et des systèmes. Caractéristiques du diagnostic d'appendicite aiguë, l'opération. Préparation d'un plan de traitement après la chirurgie.
histoire de cas, ajouté le 25/10/2015
Faire un diagnostic préliminaire d'appendicite aiguë basé sur l'anamnèse, les plaintes des patients et une étude objective des systèmes endocrinien, respiratoire, digestif et hématopoïétique. Effectuer des tests de laboratoire et prescrire un traitement.
histoire de cas, ajouté le 14/02/2010
Sur la base des plaintes du patient, des données sur l'état neurologique et des tests de laboratoire, justification et formulation d'un diagnostic clinique de dégénérescence hépato-cérébrale. Les principaux syndromes de la maladie. Pathogenèse et mécanismes de son évolution, schéma thérapeutique.
histoire de cas, ajouté le 16/04/2014
Les traumatismes crâniens, leur prévalence et leurs principales causes. Classification des lésions craniocérébrales. Traumatisme crânien ouvert. Commotion cérébrale, ses symptômes cliniques. Grades de lésions cérébrales. Fractures des os du crâne.
présentation, ajouté le 05/03/2017
L'étude des plaintes, l'histoire de la vie du patient et l'anamnèse de la maladie. Etablissement d'un diagnostic basé sur une analyse de l'état des principaux organes et systèmes, des données issues du laboratoire et des méthodes de recherche instrumentale. Plan de traitement de l'angine de poitrine et de l'hypertension.
antécédents médicaux, ajouté le 16/01/2013
Connaissance des plaintes du patient; étiologie et pathogenèse de la maladie. Etablissement du diagnostic" pancréatite aiguë avec nécrose pancréatique, péritonite aiguë" sur la base des antécédents et de l'examen du patient. Nomination d'un traitement médicamenteux ; journal de curation.
Comprendre soigneusement l'histoire maladies et l'histoire de la vie, le médecin reçoit les informations nécessaires qui permettent avant même l'examen radiographique de suggérer un diagnostic. Les données obtenues doivent aider à établir avec précision le mécanisme de la blessure, donner une impression de l'énergie de la force traumatique, alerter le médecin des blessures associées, identifier les maladies somatiques et autres problèmes médicaux pertinents au cas.
Si l'histoire prend difficile ou impossible en raison de l'état grave de la victime, des clarifications plus détaillées et des informations détaillées doivent être reportées jusqu'à ce que l'état de la victime s'améliore ou obtenues auprès d'autres sources disponibles.
Anamnèse peut être particulièrement important lors de l'élaboration d'un plan de traitement pour les fractures ouvertes, car il fournit des informations sur la source et le degré de contamination, sur le temps écoulé depuis la blessure, et vous permet également de clarifier la situation initiale par rapport à la visualisation de l'os fragments dans la plaie.
Si les données ne correspondent pas l'histoire et le degré de dommage, soit une fracture pathologique ou la probabilité d'une intoxication peut être suspectée. À enfant en bonne santé jusqu'à deux ans, une fracture de la hanche ne peut pas survenir pendant le jeu, même actif, avec un autre enfant ou ses parents. Les personnes âgées ne se cassent généralement pas la tête fémur lors du changement de position dans le lit.
Alors que avec des tumeurs malignes ou métaboliques, les fractures pathologiques sont prévisibles et peuvent être précédées d'une sensibilité locale, puis dans la maladie asymptomatique, les fractures surviennent spontanément et sont la première manifestation d'un état pathologique. Les fractures multiples constatées chez l'enfant à différents stades de consolidation indiquent des mauvais traitements et nécessitent la fourniture d'une assistance appropriée visant à lui sauver la vie.
Plaintes de douleur ou l'aggravation de la fonction d'un membre nécessite un examen attentif pour exclure une fracture ou une lésion des articulations, des nerfs, des muscles ou des vaisseaux sanguins.
examen protocolaire ATLS(maintien en vie des victimes dans les premières heures suivant la blessure) implique approche systémiqueà l'évaluation du patient et un minimum de blessures manquées. À cet égard, il est superflu de mentionner la nécessité d'une conservation constante et minutieuse des enregistrements de tous les résultats de l'enquête. Il est difficile d'évaluer la dynamique du processus sans un réexamen du patient et des antécédents médicaux appropriés.
À victimes gravement blessées la douleur locale dans la zone de fracture peut ne pas être clairement définie ou complètement absente. Les fractures et les luxations des membres inférieurs entraînent presque toujours une déformation, un gonflement ou les deux, bien que le gonflement puisse réapparaître plus tard, surtout si le patient se présente dans un état hypovolémique. Les fractures non diagnostiquées sont extrêmement rares.
Avec le déplacement, ils entraînent un raccourcissement des os tubulaires longs, une rotation incomplète et une déformation angulaire. La réduction et l'immobilisation immédiates dans un plâtre réduisent la douleur et la perte de sang, et rétablissent souvent la circulation en l'absence de pulsation dans les vaisseaux du membre. Un signe typique de luxation est la position forcée du membre, mais lorsqu'une luxation est associée à une fracture, cette dernière peut masquer les symptômes de la luxation.
À blessures intra-articulaires un gonflement se forme sur l'articulation, qui n'a pas de contours clairs, et une hémarthrose se produit souvent en raison de ligaments déchirés. La mobilité pathologique et les modifications de la fonction sont des critères diagnostiques importants, mais une sensibilité accrue dans la région de l'articulation blessée rend difficile l'identification de ces symptômes. L'examen doit donc être effectué après l'anesthésie. La réduction de la luxation est réalisée en urgence, surtout s'il y a des signes évidents troubles circulatoires.
Œdème et la douleur sont des manifestations typiques du syndrome d'hypertension sous-fasciale, qui doivent être rappelées dans tous les cas de lésion du membre inférieur. Les troubles sensoriels et moteurs se joignent aux stades ultérieurs de ce syndrome et sont associés à des modifications nécrotiques. Cliniquement, les syndromes des loges apparaissent généralement plusieurs heures après la blessure ou plus tard, avant ou après le traitement, et peuvent également être causés par un ajustement trop serré d'un plâtre ou d'un pansement avec un œdème croissant des membres.
Immédiat élimination une compression mécanique peut être suffisante pour obtenir un effet thérapeutique. Le syndrome des loges est détecté avec succès par un spécialiste expérimenté. Le diagnostic repose principalement sur les symptômes cliniques. Chez un patient sous l'action de tranquillisants, le contrôle de la pression dans les espaces sous-fasciaux est effectué à l'aide de canules artérielles ou de dispositifs spéciaux. A un niveau de conscience normal, des plaintes de douleurs incessantes, une sensation de satiété et une augmentation importante du volume du membre font suspecter un syndrome des loges.
Dans de tels cas, il est nécessaire de livrer d'urgence patient au bloc opératoire et ouvrir tous les lits interfasciaux (trois à la cuisse, quatre au bas de la jambe, neuf au pied). La fasciotomie incomplète et la limitation de la longueur de l'incision chez les patients traumatisés sont généralement inacceptables.
Évaluation clinique de la circulation et l'innervation du membre endommagé dans un état grave de la victime ou une blessure grave au membre peut être très difficile. Les dommages aux vaisseaux sanguins peuvent avoir des conséquences catastrophiques, de sorte que leur détection et leur assistance impliquent une recherche thérapeutique et diagnostique active.
remplissage capillaire n'est pas en soi un paramètre clinique suffisant pour juger de l'absence de lésion du système vasculaire situé au-dessus du site d'étude. Le pouls périphérique peut persister après des dommages importants aux vaisseaux artériels. La plus célèbre, semble-t-il, est une lésion de l'artère poplitée causée par une luxation de la partie inférieure de la jambe ou des fractures périarticulaires. Avec une telle blessure, initialement non accompagnée d'occlusion, une thrombose sur une période plus longue peut entraîner la perte d'un membre. Dans de telles situations, il est souvent nécessaire d'évaluer le pouls dans les artères du pied.

Tout changement impulsion dans cette zone nécessite au moins une détermination Doppler de la pression intravasculaire. L'évaluation de la pression systolique du pied est un complément important à l'examen physique. Si la pression est inférieure à 90% de la pression systolique sur l'épaule ou sur le membre inférieur opposé, une intervention urgente des chirurgiens vasculaires est nécessaire. Si le pouls est faible, vous pouvez envisager un Doppler couleur ou une artériographie de contraste. La question d'une consultation urgente avec un traumatologue ne fait aucun doute.
facteurs de risque dans relation la non-viabilité des membres sont une intervention chirurgicale retardée, une contusion artérielle suivie d'une thrombose et, surtout, un échec de revascularisation.
Avant de traitement définitif il faut, si possible, faire entrer dans les antécédents médicaux les données d'un examen neurologique du membre lésé. En cas de traumatisme grave, l'évaluation de l'innervation, ainsi que de la circulation sanguine, peut ne pas être fiable. L'hypoesthésie peut être le résultat d'une ischémie aiguë ou d'une lésion du nerf lui-même, ou elle peut être d'origine psychogène. Le manque de sensibilité dans les zones d'innervation d'un nerf particulier suggère des dommages à celui-ci. Les limitations de mouvement peuvent être causées par la douleur et l'instabilité, une lésion des nerfs périphériques ou une lésion de la moelle épinière.
Dommage pour le nerveux tronc caractéristique de certaines blessures. Avec les luxations postérieures de la hanche, le nerf sciatique, généralement sa branche péronière, peut être lésé. Des luxations de la partie inférieure de la jambe ou des lésions similaires de la fosse poplitée peuvent affecter les nerfs péronier commun et/ou tibial, ce qui fait suspecter une lésion artérielle concomitante. La compression avec une attelle ou un plâtre peut endommager le nerf péronier, qui s'enroule autour de la tête du péroné au niveau de l'articulation du genou.
Fugitif évaluation des fractures ouvertes doit être effectuée dès l'admission au service d'admission. La plaie doit être protégée avec des compresses de gaze imbibées d'une solution saline faible ou de bétadine. Afin d'éviter une nouvelle contamination et des blessures aux tissus mous, l'examen de la plaie doit être effectué dans la salle d'opération. Aucune tentative ne doit être faite pour examiner la plaie ou exposer l'os exposé dans le cadre de la salle d'urgence. Presque toujours, en cas de saignement, même d'une plaie d'amputation, l'aide est fournie en appliquant un bandage compressif. L'utilisation d'un garrot est destinée à arrêter d'autres saignements incontrôlés.
Dans une large mesure pourcentage les cas de dommages ne sont pas diagnostiqués lors de l'examen initial, en particulier les dommages liés à des membres inférieurs et grosses articulations. Par conséquent, il est si important de procéder à des examens répétés, en particulier après stabilisation de l'état et possibilité de contact avec le patient. Au moins un examen, mais réalisé avec une "triple" attention, joue un rôle important dans chaque cas d'examen diagnostique d'une personne gravement blessée.
Examen radiographique des blessures du membre inférieur
Par ATLS Selon le protocole, une radiographie antéropostérieure du thorax et du bassin et une radiographie adéquate du rachis cervical en projection latérale doivent être réalisées simultanément à l'examen initial et à la réanimation des victimes. Kanery et al. ont montré que la radiographie pelvienne obligatoire dans tous les cas de traumatisme contondant est économiquement justifiée. L'examen aux rayons X du membre blessé est beaucoup moins important et s'accompagne d'examens supplémentaires de la victime. La jambe est recouverte d'un pansement et immobilisée dans une attelle. Dans tous les cas, il est inacceptable de retarder et d'interrompre la réanimation pour prendre des photos du membre.
Radiographie peut être effectuée à la fin d'une opération d'urgence menée dans le cadre d'autres circonstances mettant la vie en danger. Chez les patients présentant des troubles hémodynamiques, les interventions vitales doivent être effectuées en parallèle plutôt que séquentiellement. Cela signifie que l'examen radiographique et la stabilisation des fractures peuvent être effectués simultanément avec la réanimation et les interventions chirurgicales telles que la laparotomie ou la thoracotomie. S'il est possible d'effectuer correctement une radiographie du membre et que cela n'empêche pas d'autres soins médicaux et diagnostiques nécessaires, cette étude peut être essentielle pour établir un plan de mesures prioritaires.
2. HISTORIQUE DES BLESSURES
Comme pour toute lésion du système musculo-squelettique, l'élucidation du mécanisme de la lésion est importante et doit toujours précéder l'examen clinique du patient et l'examen radiographique. Il convient de tenter de déterminer la position du pied au moment de la blessure et la direction de l'effet de stress (traumatique) de la force, ainsi que de clarifier toutes les autres données permettant de recréer le mécanisme de dommage le plus probable. Il est également utile de savoir s'il y avait des crépitements au moment de la blessure, ce qui pourrait indiquer un ligament déchiré, une subluxation ou une luxation de l'os ou un tendon déplacé. En outre, vous devez connaître la dynamique du développement de la douleur (c'est-à-dire que le médecin doit demander à la victime si l'apparition de la douleur a été soudaine ou si elle a progressivement augmenté, si un gonflement est apparu immédiatement après la blessure) et le moment de l'invalidité (c'est-à-dire , qu'elle ait été différée ou immédiate). L'anamnèse doit contenir des informations sur les blessures antérieures articulation de la cheville et leur traitement.
Douleur dans le cou
Certaines considérations diagnostiques concernant les causes de la cervicalgie surviennent souvent pendant analyse détaillée données anamnestiques. Dans la grande majorité des cas, les patients peuvent identifier soit la cause de la douleur...
prolapsus utérin chez une vache
Maladie hypertonique. Ischémie cardiaque. Gastrite chronique
En 1989, le patient a d'abord ressenti un mal de tête et des acouphènes, qui sont apparus soudainement et ont disparu d'eux-mêmes. En 1992, les maux de tête ont commencé à s'intensifier et à devenir plus fréquents, ce qui a obligé le patient à se tourner vers le médecin local...
infection urinaire
L'histoire habituelle de l'infection des voies urinaires varie selon l'âge et le sexe. Chez les nouveau-nés, l'infection des voies urinaires fait partie du syndrome mortel de septicémie à Gram négatif...
Méthodes cliniques recherche appliquée en tératologie
L'étude du patient commence par un questionnement du patient. La méthode d'interrogation tire son nom de la collection d'anamnèse ...
Diagnostic clinique : rectocolite hémorragique chronique de gravité modérée
1. Anamnèse morbi Il se considère malade depuis 2 ans, lorsqu'il s'est plaint pour la première fois de douleurs dans le bas-ventre de nature crampes, aggravées avant la défécation et de selles fréquentes plus de 6 fois par jour...
Traitement des intoxications dans le département soin d'urgence
Une anamnèse détaillée et précise permet un diagnostic préliminaire et un choix de traitement chez la majorité des patients aux urgences. Malheureusement, en cas d'intoxications, l'anamnèse est rarement assez fiable (intoxications accidentelles chez les enfants...
Problèmes médicaux et sociaux des allergies alimentaires chez les enfants
Les maladies allergiques font partie des maladies polygéniques, tant les facteurs héréditaires que les facteurs environnementaux sont importants dans leur développement...
Examen neurologique
Les conditions pathologiques qui se développent soudainement (en quelques secondes ou minutes), avec des signes et symptômes neurologiques distincts, ont presque toujours une origine vasculaire ...
Caractéristiques de la fourniture de soins médicaux d'urgence au stade préhospitalier en cas d'interruption de grossesse utérine à un stade précoce
Taches légères avec une menace de fausse couche et en présence de manifestations cliniques d'une fausse couche manquée, parfois accompagnées de douleurs dans le bas-ventre, avec un retard des menstruations de 1 mois ou plus, ou avec une grossesse établie ...
Dysenterie aiguë de Flexner (non typée), colite modérée
Il se considère malade depuis le 26 août 2001, date à laquelle dans l'après-midi il y a eu un sentiment de malaise général. La nuit, la température corporelle montait à 40°C. Le patient a essayé sans succès d'arrêter l'hyperthermie avec de l'aspirine et du paracétamol...
Gastrite catarrhale aiguë chez un chat
Histoire de la vie (Anamnèse vitae) Le chat vit dans un appartement et ne sort pas. L'animal est habitué au plateau, qui est changé une fois par jour, le matin. Nourrissez les aliments secs "Perfect fit" et humides "Kitekat" ; ainsi que de la viande, du poisson et des produits laitiers...
Stomatite catarrhale aiguë chez le chien
Histoire (Anamnèse vitae) L'origine de l'animal est inconnue, le chien a été sorti d'un refuge vers l'âge de 3 mois. L'animal est gardé dans un appartement en ville la majeure partie de l'année, passe une partie du printemps et de l'été à la campagne...
Chirurgie reconstructive de la région maxillo-faciale. Difformité postopératoire du bas du visage
Le 02/10/2011, le patient a été blessé par balle au visage alors qu'il chassait. Le premier traitement chirurgical primaire a été effectué à l'hôpital du lieu de résidence, le patient était en coma; a subi une trachéotomie...
Douleur pelvienne chronique
Une anamnèse bien recueillie est d'une importance capitale pour la recherche diagnostique différentielle des causes des douleurs pelviennes chroniques chez la femme. Antécédents de la maladie actuelle, antécédents familiaux et sociaux...
2. HISTORIQUE DES BLESSURES
Comme pour toute lésion du système musculo-squelettique, l'élucidation du mécanisme de la lésion est importante et doit toujours précéder l'examen clinique du patient et l'examen radiographique. Il convient de tenter de déterminer la position du pied au moment de la blessure et la direction de l'effet de stress (traumatique) de la force, ainsi que de clarifier toutes les autres données permettant de recréer le mécanisme de dommage le plus probable. Il est également utile de savoir s'il y avait des crépitements au moment de la blessure, ce qui pourrait indiquer un ligament déchiré, une subluxation ou une luxation de l'os ou un tendon déplacé. En outre, vous devez connaître la dynamique du développement de la douleur (c'est-à-dire que le médecin doit demander à la victime si l'apparition de la douleur a été soudaine ou si elle a progressivement augmenté, si un gonflement est apparu immédiatement après la blessure) et le moment de l'invalidité (c'est-à-dire , qu'elle ait été différée ou immédiate). L'anamnèse doit contenir des informations sur les blessures antérieures de l'articulation de la cheville et leur traitement.
3. EXAMEN CLINIQUE
L'examen clinique du patient doit toujours précéder l'examen radiographique. Si les contours de l'articulation de la cheville sont déformés et que l'instabilité de l'articulation est évidente, un examen radiologique ne doit être effectué qu'après que le médecin est convaincu qu'il n'y a pas de violation de l'innervation de la zone touchée. En l'absence de déformation articulaire sévère, la prévalence de l'œdème des tissus mous est évaluée et des hématomes sous-cutanés sont détectés, ce qui peut indiquer la présence d'une fracture ou d'une lésion des ligaments. La palpation détermine la zone de douleur maximale, de crépitation et de disparition ou de modification (déplacement) des repères anatomiques.
Il est nécessaire d'évaluer l'amplitude des mouvements de l'articulation blessée et de déterminer les positions du pied dans lesquelles la douleur augmente ou diminue. La manipulation doit être effectuée avec beaucoup de précautions pour éviter d'autres dommages. Après avoir examiné l'articulation blessée, il est nécessaire d'évaluer l'amplitude des mouvements dans l'articulation normale de la cheville de l'autre jambe à des fins de comparaison. Dans ce cas, encore une fois, les données anamnestiques disponibles sur les blessures antérieures doivent être prises en compte.
Examen aux rayons X
La radiographie vous permet d'identifier les fractures et de déterminer le degré de leur gravité. Les radiographies de la zone endommagée permettent de tirer une conclusion indirecte sur d'éventuelles blessures des ligaments et des tendons, ainsi que d'établir la présence de corps étrangers et de maladies osseuses, ce qui est important pour prévenir les complications. Enfin, le médecin peut utiliser radiographies pour évaluer les résultats du traitement.
Le choix correct des projections est important dans l'étude de toute blessure à l'articulation de la cheville. Il est nécessaire d'obtenir les radiographies suivantes : en projection antéropostérieure lorsque le pied est en adduction de 5 à 15° ; dans la projection latérale avec l'inclusion de la base du cinquième os métatarsien ; en projection oblique (interne) à un angle de 45° avec dorsiflexion de l'articulation de la cheville. Les radiographies de toutes ces projections doivent être de qualité suffisante, ce qui nous permettra d'évaluer la structure trabéculaire des os. Pour une étude comparative, il est conseillé d'obtenir une image d'une articulation intacte de l'autre jambe, surtout chez l'enfant. Pour définir avec précision les contours des petits os et détecter un œdème des tissus mous, le médecin doit utiliser une lampe puissante (lumière vive).
4. DOMMAGES AUX LIGANS DE LA CHEVILLE
Les ruptures ligamentaires représentent environ 75 % de toutes les blessures à la cheville. Dans plus de 90 % des cas, les ligaments externes sont lésés ; la part des lésions du ligament deltoïde représente moins de 5 % ; avec la même fréquence (5%), le ligament tibiofibulaire antérieur ou postérieur, ainsi que les parties antérieure et postérieure de la capsule, sont lésés. Parmi les lésions des ligaments externes, 90 % sont des ruptures du ligament talo-fibulaire antérieur (65 % d'entre elles sont isolées, et 25 % sont associées à une atteinte du ligament calcanéo-fibulaire). Le ligament talo-fibulaire postérieur (ou troisième composante du ligament collatéral externe) est résistant au déplacement postérieur du talus et donc rarement lésé, sauf en cas de luxation totale du pied. Les ligaments antérieur talo-fibulaire et calcanéo-fibulaire étant deux structures distinctes, classement standard Les lésions ligamentaires des premier, deuxième et troisième degrés ne sont guère applicables ici. Par conséquent, une blessure à ces ligaments est définie soit comme une lésion d'un ligament, soit comme une lésion des deux. Si un seul de ces ligaments est déchiré, il ne se produit qu'une violation unilatérale de l'intégrité de l'articulation, ce qui n'entraîne pas nécessairement son instabilité. Ces ligaments sont généralement déchirés dans un certain ordre - d'avant en arrière, de sorte que le ligament talo-fibulaire antérieur est déchiré en premier, puis le ligament calcanéo-fibulaire.
Lésion du ligament talo-fibulaire antérieur
La faiblesse de ce ligament peut être assez bien évaluée avec une étude objective. Dans ce cas, le test le plus approprié avec l'extension du pied vers l'avant. Si le ligament est lésé, alors cette extension entraîne une subluxation antéro-externe du talus à partir de la fourche de l'articulation avec déformation et crépitation évidentes, tout en limitant l'excursion du pied. Cette technique est pratiquée chez tous les patients suspects de lésion ligamentaire latérale.
D'une main, ils attrapent le pied par le talon en plaçant une large et l'index derrière les chevilles, et l'autre stabilise la partie antérolatérale du bas de la jambe dans le tiers inférieur. Produisez une légère flexion plantaire du pied et tournez-le vers l'intérieur, ce qui est la position normale de sa relaxation. Ensuite, le pied est dirigé vers l'avant, en maintenant le bas de la jambe dans une position fixe. Un déplacement antérieur du talus de plus de 3 mm peut être considéré comme significatif ; un décalage de plus de 1 cm est certainement significatif. Lors des tests, des résultats faux positifs et faux négatifs sont notés, mais les plus grandes difficultés sont dues à une familiarité insuffisante du médecin avec la procédure de réalisation de cette étude.
Si la rupture s'étend en arrière jusqu'à la partie calcanéo-fibulaire du ligament latéral, on observe alors un certain roulis du talus.
Si la rupture s'étend en arrière de la partie calcanéo-fibulaire du ligament latéral, on observe alors un certain roulis du talus, puisque la section latérale de l'articulation de la cheville devient désormais instable non seulement dans le plan antéropostérieur, mais également dans le plan médial-latéral . Ceci peut être vérifié en plaçant le pied en flexion plantaire de 20 à 30° avec une légère adduction et en vérifiant l'inclinaison ou le mouvement du talus par rapport à la surface articulaire tibiale distale. Ceci est ensuite comparé à la mobilité normale de l'autre côté.
Pour une évaluation correcte de l'état des ligaments, une bonne relaxation musculaire est importante. Si les techniques de diagnostic effectuées causent de la douleur, la contraction musculaire protectrice (volontaire ou involontaire) qui en résulte empêche l'étude. Il est conseillé d'utiliser de la glace ou une infiltration locale avec un anesthésique.
En cas de lésion du ligament talo-fibulaire postérieur, l'instabilité de la cheville est évidente : signes positifs à l'examen avec déplacement antérieur du pied et enroulement marqué du talus. La plupart des blessures à ce ligament impliquent une luxation de la cheville, donc aucun test n'est nécessaire.
Dommages au ligament collatéral interne
Les lésions isolées du ligament collatéral interne sont rares. Sa blessure est généralement associée à une fracture du péroné ou à une rupture de la syndesmose tibio-fibulaire. Ces dommages sont le plus souvent le résultat d'un repli forcé du pied vers l'extérieur. L'état du ligament collatéral interne est évalué lorsque le pied dévie dans la direction de l'intérieur vers l'extérieur.
Atteinte de la syndesmose tibio-fibulaire
Les ligaments tibiaux sont une continuation des ligaments interosseux dans la partie distale du tibia et du péroné. Les dommages à ce système ligamentaire se produisent en raison d'une dorsiflexion et d'une éversion excessives du pied. Le talus pousse généralement vers le haut, se coinçant entre le tibia et déplaçant le péroné vers l'extérieur, ce qui entraîne une rupture partielle ou complète de la syndesmose. La diastasis n'est pas toujours identifiée sur les radiographies ou à l'examen du patient, car la membrane interosseuse au-dessus de la syndesmose maintient généralement le tibia et le péroné ensemble.
L'anamnèse est souvent sans incident, mais souvent les patients rapportent qu'au moment de la blessure, ils ont ressenti une sorte de clic lorsque le pied était en flexion dorsale et en éversion. Il y a un léger gonflement, ainsi que des douleurs dans les sections antéropostérieures et postérieures supérieures de l'articulation de la cheville. Le patient préfère marcher avec appui sur les orteils. L'examen révèle un point douloureux sur les ligaments antérieurs ou postérieurs. Une certaine douleur peut également être déterminée dans la partie médiale de la cheville, qui est due à des dommages concomitants au ligament collatéral interne. En cas de dommages graves, la tension dans la partie distale du péroné et du tibia est également déterminée. De plus, la compression bilatérale des chevilles provoque des douleurs ainsi que des mouvements dans la zone lésée. Les modifications radiographiques peuvent uniquement refléter un gonflement des tissus mous dans la zone de la partie médiale de la cheville (ou au-dessus) et sur la partie latérale de la cheville jusqu'au milieu de la diaphyse du péroné. Il s'agit d'une blessure très grave avec des conséquences importantes à long terme. Il est conseillé de réaliser un test avec dorsiflexion forcée du pied avec le patient allongé sur le dos ou debout. Dans ce cas, on observe l'apparition de douleurs et la divergence des os du tibia.
Changements aux rayons X dans les lésions ligamentaires de la cheville
Les blessures à la cheville sont toujours évaluées dans des projections standard et les résultats radiologiques peuvent être assez inattendus. Si les clichés standards montrent une avulsion, une fracture oblique ou hélicoïdale, ainsi qu'une fracture transversale ou diaphysaire du tibia distal, alors il y a également rupture des ligaments correspondants. Dans de tels cas, il n'est pas nécessaire de procéder à un examen radiographique de l'articulation de la cheville avec un changement forcé de la position du pied. Cependant, une telle étude est indiquée si une instabilité est suspectée ou si elle est détectée radiologiquement par l'asymétrie de la ligne articulaire et d'autres signes.
Un signe de mélange de l'os vers l'avant sur étapes préliminaires peut être déterminée par radiographie ou examen fluoroscopique. Il y a certaines difficultés à établir des repères pour identifier le mélange du talus. Bien que différents auteurs utilisent des points corrélatifs différents, on considère que son déplacement en avant par rapport au bord postérieur du calcanéum de plus de 3 mm est significatif. Un déplacement de plus de 1 cm sert d'indication inconditionnelle de réduction. En cas de doute, une étude comparative est réalisée avec l'obtention de radiographies de l'articulation de la cheville controlatérale dans des projections et des positions similaires, à condition que cette articulation n'ait pas été blessée dans le passé.
Le test de détermination du déplacement du talus en cas de lésion du système ligamentaire médial ou latéral est également peu sensible du fait de la variabilité du déplacement du talus dans personnes en bonne santé et même dans deux articulations normales de la cheville chez une personne. De plus, la douleur, les spasmes et l'enflure peuvent interférer avec une évaluation adéquate de l'articulation. De plus, l'effort exercé par le clinicien pour effectuer ce test, comme pour le test de déplacement antérieur, ne peut pas être standardisé. Cependant, si le déplacement du talus dépasse 5°, alors le test peut être considéré comme positif. Si le déplacement est supérieur à 25 °, la pathologie a définitivement lieu. Une différence de 5 à 10° de déplacement du talus entre les articulations blessées et non blessées peut probablement être considérée comme significative dans la plupart des cas.
L'arthrographie de la cheville, lorsqu'elle est réalisée par un spécialiste expérimenté, est simple et rapide. L'étude doit être réalisée dans les 24 à 48 heures, car la formation tardive de caillots peut empêcher la libération de l'agent de contraste de la cavité articulaire. Trouver un contraste à l'extérieur de l'articulation indique généralement une déchirure. Cependant, chez les personnes saines, le remplissage des gaines tendineuses des longs fléchisseurs des doigts et pouce observés dans 20% des cas, les gaines des muscles péroniers - dans 14% des cas, et le comblement de l'espace de l'articulation talo-calcanéenne - dans 10%. L'évaluation du ligament calcanéo-fibulaire par les méthodes arthrographiques standard est associée à une fréquence élevée de faux positifs.
Classification des lésions ligamentaires
Il existe trois degrés de lésions ligamentaires. Une blessure au premier degré est une entorse ou une déchirure microscopique du ligament, provoquant une sensibilité localisée et un gonflement minimal. Dans le même temps, la charge est tout à fait tolérable et il n'y a aucun écart par rapport à la norme sur les radiographies.
En cas de blessure au deuxième degré, une entorse grave et une rupture partielle du ligament sont observées, ce qui provoque une sensibilité importante, un gonflement modéré et une douleur modérée à l'effort. Les radiographies dans les projections standard ne sont pas informatives. Cependant, lorsque la position du pied change, une perte de fonction ligamentaire est détectée, qui est déterminée par le rapport anormal du talus et de la fourche de l'articulation.
Le troisième degré de dommage est établi avec une rupture complète des ligaments. Le patient est incapable de supporter la charge; il y a une douleur intense et un gonflement, et parfois une déformation de l'articulation. Sur les radiographies standard, une violation du rapport du talus et de la fourche articulaire est révélée. Les photos prises sous tension articulaire ne sont généralement pas nécessaires, mais lorsqu'il y a une déchirure complète, elles sont presque toujours positives si le test est effectué correctement.
Le problème du traitement des lésions de l'articulation de la cheville est largement discuté. Les lésions ligamentaires du premier degré peuvent être traitées avec un bandage serré, une position surélevée des membres et des packs de glace. L'application de glace pendant 15 minutes provoque une anesthésie locale, vous permettant d'effectuer une série de mouvements dans l'articulation, après l'exercice, la glace est à nouveau appliquée pendant 15 minutes. De telles applications sont prescrites jusqu'à quatre fois par jour jusqu'à ce que le patient récupère une fonction normale indolore dans l'articulation. La décision sur la charge est prise individuellement. Dans le cas d'une lésion ligamentaire du premier degré chez les athlètes, la reprise complète de l'activité normale n'est pas autorisée tant que la victime ne peut pas courir un court jogging sans boiter, courir à vitesse normale en cercles ou en huit sans ressentir de douleur, et enfin, ne pas peut plier le pied à angle droit sans ressentir de douleur.
Les lésions ligamentaires du deuxième degré sont mieux traitées avec des applications froides comme décrit ci-dessus et une immobilisation. En cas d'œdème étendu, des attelles, des béquilles, des sacs de glace et un positionnement approprié du membre sont utilisés jusqu'à ce que l'œdème disparaisse ; puis une immobilisation avec une attelle de marche pendant 2 semaines est généralement recommandée, suivie d'une application de 2 semaines d'une attelle articulée.
Le traitement des lésions ligamentaires du troisième degré est controversé. La question du traitement conservateur ou chirurgical doit être tranchée individuellement avec la participation de spécialistes. Il est nécessaire de mener une série de consultations avec un traumatologue; cela garantira un diagnostic et un traitement appropriés et préviendra les effets néfastes à long terme des blessures.
Les groupes ont augmenté leur fréquence de pas et leur vitesse de marche estimée de manière plus significative. Tout cela indique que le niveau de forme physique atteint à la suite de la rééducation physique des patients après le traitement des blessures à l'articulation de la cheville a contribué à l'acquisition de compétences de marche plus stables. En général, à la fin de l'expérience pédagogique, 7 patients du groupe témoin ont marché ...
La présence d'une gaine articulaire parallèle et de surfaces osseuses lisses qui forment l'articulation. Ceci est réalisé par immobilisation ou correction chirurgicale. Dans la plupart des cas, les blessures à la cheville répondent bien au traitement conservateur. L'indication initiale du traitement chirurgical est l'impossibilité de maintenir le talus en position anatomique. position correcte par rapport à l'os...
Pour un membre. Il est recommandé de porter des chaussures orthopédiques et un bandage élastique. La capacité de travail est généralement restaurée après 5-6 mois. Traitement des blessures fraîches de l'articulation de la cheville par traction squelettique. La traction squelettique est utilisée pour traiter les fractures des chevilles avec un grand déplacement de fragments et d'œdème, dans lequel le repositionnement fermé échoue, et cela interfère avec le traitement chirurgical ...


CHAPITRE 3. Le rôle et les moyens de l'éducation physique adaptative dans le traitement des blessures et des blessures de l'articulation de la cheville 3.1 Caractéristiques de la rééducation physique adaptative pour les fractures des os de la cheville de la jambe Alors, quel est le rôle de l'éducation physique adaptative dans la rééducation de l'articulation de la cheville. Tout d'abord, vous devez faire avec. Qu'est-ce que l'exercice adapté? Physique adaptative...