Wie man eine Bronchitis im Röntgenbild erkennt und wie man sie behandelt. Was ist ein Bild einer Bronchitis? Was ist ein Bild einer Bronchitis?
ist ein diffuser, fortschreitender Entzündungsprozess in den Bronchien, der zu einer morphologischen Umstrukturierung der Bronchialwand und des peribronchialen Gewebes führt. Exazerbationen einer chronischen Bronchitis treten mehrmals im Jahr auf und gehen mit vermehrtem Husten, eitrigem Auswurf, Atemnot, Bronchialobstruktion und leichtem Fieber einher. Die Untersuchung auf chronische Bronchitis umfasst Röntgenaufnahmen der Lunge, Bronchoskopie, mikroskopische und bakteriologische Analyse von Sputum, Atemfunktion usw. Die Behandlung chronischer Bronchitis kombiniert medikamentöse Therapie (Antibiotika, Mukolytika, Bronchodilatatoren, Immunmodulatoren), sanitäre Bronchoskopie, Sauerstofftherapie, Physiotherapie ( Inhalation, Massage, Atemgymnastik, medizinische Elektrophorese usw.).
ICD-10
J41 J42

allgemeine Informationen
Die Inzidenz einer chronischen Bronchitis liegt bei Erwachsenen bei 3–10 %. Eine chronische Bronchitis entwickelt sich bei Männern im Alter von 40 Jahren zwei- bis dreimal häufiger. In der modernen Pneumologie spricht man von einer chronischen Bronchitis, wenn es im Verlauf von zwei Jahren zu mindestens dreimonatigen Exazerbationen der Erkrankung kommt, die mit einem produktiven Husten mit Auswurf einhergehen. Bei einem langfristigen Verlauf einer chronischen Bronchitis steigt die Wahrscheinlichkeit von Erkrankungen wie COPD, Pneumosklerose, Emphysem, Cor pulmonale, Asthma bronchiale, Bronchiektasen und Lungenkrebs deutlich an. Bei einer chronischen Bronchitis ist die entzündliche Schädigung der Bronchien diffus und führt im Laufe der Zeit zu strukturellen Veränderungen der Bronchialwand mit der Entwicklung einer Peribronchitis um sie herum.

Ursachen
Zu den Ursachen für die Entstehung einer chronischen Bronchitis gehört vor allem das längere Einatmen von Schadstoffen – verschiedenen in der Luft enthaltenen chemischen Verunreinigungen (Tabakrauch, Staub, Abgase, giftige Dämpfe usw.). Giftstoffe wirken reizend auf die Schleimhaut und verursachen eine Umstrukturierung des Bronchialsekretionsapparates, eine Hypersekretion von Schleim sowie entzündliche und sklerotische Veränderungen der Bronchialwand. Sehr oft geht eine vorzeitige oder unvollständig geheilte akute Bronchitis in eine chronische Bronchitis über.
Der Entstehungsmechanismus einer chronischen Bronchitis beruht auf einer Schädigung verschiedener Teile des lokalen bronchopulmonalen Abwehrsystems: mukoziliäre Clearance, lokale zelluläre und humorale Immunität (die Drainagefunktion der Bronchien ist beeinträchtigt; die Aktivität von a1-Antitrypsin nimmt ab; die Produktion von Interferon, Lysozym, IgA und Lungensurfactant nehmen ab; gehemmt phagozytische Aktivität Alveolarmakrophagen und Neutrophile).
Dies führt zur Entwicklung der klassischen pathologischen Trias: Hyperkrinie (Überfunktion der Bronchialdrüsen mit Bildung einer großen Menge Schleim), Diskrinie (erhöhte Sputumviskosität aufgrund von Veränderungen seiner rheologischen und physikalisch-chemischen Eigenschaften), Mukostase (Stagnation des Dickdarms). zähflüssiger Auswurf in den Bronchien). Diese Störungen tragen zur Besiedlung der Bronchialschleimhaut durch Infektionserreger und zu einer weiteren Schädigung der Bronchialwand bei.
Das endoskopische Bild einer chronischen Bronchitis in der akuten Phase ist durch eine Hyperämie der Bronchialschleimhaut, das Vorhandensein von mukopurulentem oder eitrigem Sekret im Lumen des Bronchialbaums gekennzeichnet, in späteren Stadien durch eine Atrophie der Schleimhaut und sklerotische Veränderungen in der Tiefe Schichten der Bronchialwand.
Vor dem Hintergrund von entzündlichen Ödemen und Infiltrationen, hypotoner Dyskinesie der großen und Kollaps der kleinen Bronchien, hyperplastischen Veränderungen der Bronchialwand und Bronchialobstruktion kommt es leicht zu einer Bronchialobstruktion, die eine Atemhypoxie aufrechterhält und zur Zunahme des Atemversagens bei chronischer Bronchitis beiträgt.
Einstufung
Die klinische und funktionelle Klassifikation der chronischen Bronchitis unterscheidet folgende Krankheitsformen:
- Je nach Art der Veränderungen: katarrhalisch (einfach), eitrig, hämorrhagisch, fibrinös, atrophisch.
- Nach Schadensgrad: proximal (mit überwiegender Entzündung der großen Bronchien) und distal (mit überwiegender Entzündung der kleinen Bronchien).
- Je nach Vorliegen einer bronchospastischen Komponente: nichtobstruktive und obstruktive Bronchitis.
- Je nach klinischem Verlauf: latente chronische Bronchitis; mit häufigen Exazerbationen; mit seltenen Exazerbationen; immer wieder rezidivierend.
- Je nach Phase des Prozesses: Remission und Exazerbation.
- Je nach Vorliegen von Komplikationen: chronische Bronchitis, kompliziert durch Lungenemphysem, Hämoptyse, Atemversagen unterschiedlichen Ausmaßes, chronisches Cor pulmonale (kompensiert oder dekompensiert).
Symptome einer chronischen Bronchitis
Die chronische nichtobstruktive Bronchitis ist durch Husten mit schleimig-eitrigem Auswurf gekennzeichnet. Die Menge des abgehusteten Bronchialsekrets außerhalb einer Exazerbation beträgt 100-150 ml pro Tag. Während der Exazerbationsphase der chronischen Bronchitis verstärkt sich der Husten, der Auswurf wird eitrig und seine Menge nimmt zu; Es treten leichtes Fieber, Schwitzen und Schwäche auf.
Mit der Entwicklung einer Bronchialobstruktion sind die wichtigsten klinischen Manifestationen exspiratorische Atemnot, Schwellung der Halsvenen beim Ausatmen, pfeifende Atmung und ein keuchhustenartiger unproduktiver Husten. Der langfristige Verlauf einer chronischen Bronchitis führt zu einer Verdickung der Endphalangen und Fingernägel („Trommelstöcke“ und „Uhrgläser“).
Der Schweregrad des Atemversagens bei chronischer Bronchitis kann von leichter Atemnot bis hin zu schweren Ventilationsstörungen reichen, die eine Intensivpflege und maschinelle Beatmung erfordern. Vor dem Hintergrund einer Verschlimmerung einer chronischen Bronchitis kann eine Dekompensation von Begleiterkrankungen beobachtet werden: koronare Herzkrankheit, Diabetes mellitus, dyszirkulatorische Enzephalopathie usw. Die Schwere einer Verschlimmerung einer chronischen Bronchitis wird durch die Schwere der obstruktiven Komponente, des Atemversagens, bestimmt und Dekompensation der begleitenden Pathologie.
Bei der katarrhalischen unkomplizierten chronischen Bronchitis kommt es bis zu 4-mal im Jahr zu Exazerbationen, eine Bronchialobstruktion ist nicht ausgeprägt (FEV1 > 50 % des Normalwerts). Bei obstruktiver chronischer Bronchitis kommt es häufiger zu Exazerbationen; Sie äußern sich in einer Zunahme der Sputummenge und einer Veränderung ihres Charakters, einer erheblichen Beeinträchtigung der Bronchialobstruktion (FEV1, eitrige Bronchitis tritt bei konstanter Sputumproduktion auf, einer Abnahme des FEV1
Diagnose
Bei der Diagnose einer chronischen Bronchitis ist die Abklärung der Krankheits- und Lebensgeschichte (Beschwerden, Rauchergeschichte, berufliche und häusliche Gefahren) unerlässlich. Auskultatorische Anzeichen einer chronischen Bronchitis sind schweres Atmen, längeres Ausatmen, trockene Rasselgeräusche (Keuchen, Summen) und feuchte Rasselgeräusche unterschiedlicher Größe. Bei der Entwicklung eines Lungenemphysems wird ein kastenförmiges Schlaggeräusch wahrgenommen.
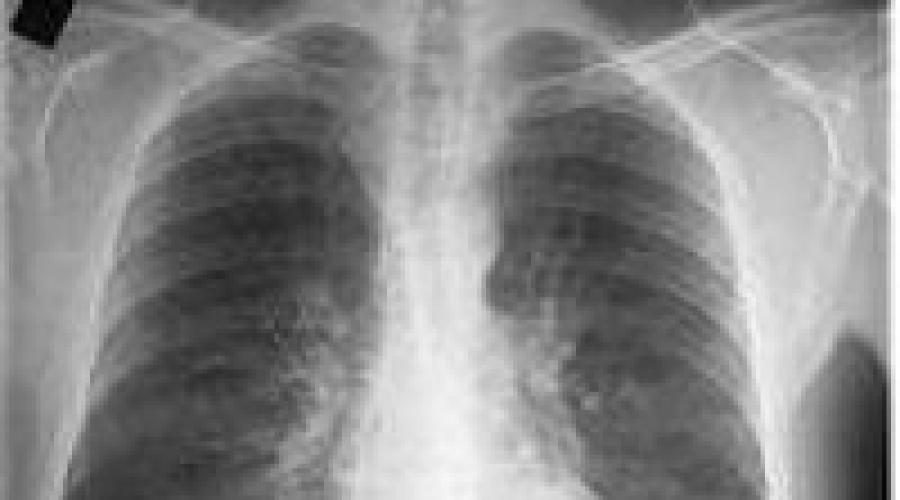
Die Überprüfung der Diagnose wird durch eine Röntgenaufnahme des Brustkorbs erleichtert. Das Röntgenbild einer chronischen Bronchitis ist durch eine retikuläre Deformierung und ein erhöhtes Lungenmuster gekennzeichnet; bei einem Drittel der Patienten finden sich Anzeichen eines Lungenemphysems. Durch die Strahlendiagnostik können Lungenentzündung, Tuberkulose und Lungenkrebs ausgeschlossen werden.
Die mikroskopische Untersuchung des Sputums zeigt seine erhöhte Viskosität, seine gräuliche oder gelblich-grüne Farbe, seinen schleimig-eitrigen oder eitrigen Charakter. große Menge neutrophile Leukozyten. Die bakteriologische Sputumkultur ermöglicht die Identifizierung mikrobieller Krankheitserreger (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae, Moraxella catarrhalis, Klebsiella pneumoniae, Pseudomonas spp., Enterobacteriaceae usw.). Wenn es schwierig ist, Sputum zu sammeln, sind eine bronchoalveoläre Lavage und eine bakteriologische Untersuchung des Bronchiallavagewassers angezeigt.
Der Aktivitätsgrad und die Art der Entzündung bei chronischer Bronchitis werden im Rahmen einer diagnostischen Bronchoskopie abgeklärt. Mittels Bronchographie wird die Architektur des Bronchialbaums beurteilt und das Vorliegen einer Bronchiektasie ausgeschlossen.
Der Schweregrad einer Atemstörung wird durch Spirometrie bestimmt. Das Spirogramm bei Patienten mit chronischer Bronchitis zeigt eine unterschiedlich starke Abnahme des VC, einen Anstieg des MOD; bei Bronchialobstruktion – eine Abnahme von FVC und MVL. Die Pneumotachographie zeigt eine Abnahme des maximalen exspiratorischen Volumenstroms.
Zu den Labortests bei chronischer Bronchitis gehört eine allgemeine Analyse von Urin und Blut; Bestimmung von Gesamtprotein, Proteinfraktionen, Fibrin, Sialinsäuren, CRP, Immunglobulinen und anderen Indikatoren. Bei schwerer Ateminsuffizienz werden CBS und Blutgaszusammensetzung untersucht.
Behandlung chronischer Bronchitis
Eine Verschlimmerung einer chronischen Bronchitis wird stationär unter Aufsicht eines Lungenarztes behandelt. Dabei werden die Grundprinzipien der Behandlung der akuten Bronchitis beachtet. Es ist wichtig, den Kontakt mit toxischen Faktoren (Tabakrauch, Schadstoffe usw.) zu vermeiden.
Die Pharmakotherapie der chronischen Bronchitis umfasst die Verschreibung antimikrobieller, schleimlösender, bronchodilatatorischer und immunmodulatorischer Medikamente. Zur antibakteriellen Therapie werden Penicilline, Makrolide, Cephalosporine, Fluorchinolone, Tetracycline oral, parenteral oder endobronchial eingesetzt. Bei schwer abtrennbarem zähem Sputum werden schleimlösende und schleimlösende Mittel (Ambroxol, Acetylcystein etc.) eingesetzt. Zur Linderung von Bronchospasmen bei chronischer Bronchitis sind Bronchodilatatoren (Aminophyllin, Theophyllin, Salbutamol) indiziert. Die Einnahme immunregulatorischer Mittel (Levamisol, Methyluracil etc.) ist zwingend erforderlich.
Bei schwerer chronischer Bronchitis können eine therapeutische (sanitäre) Bronchoskopie und eine bronchoalveoläre Lavage durchgeführt werden. Um die Drainagefunktion der Bronchien wiederherzustellen, werden Hilfstherapiemethoden eingesetzt: alkalische und pulmonale Hypertonie. Vorbeugende Maßnahmen zur Vorbeugung chronischer Bronchitis bestehen in der Förderung der Raucherentwöhnung, der Beseitigung ungünstiger chemischer und physikalischer Faktoren, der Behandlung begleitender Pathologien, der Stärkung der Immunität sowie der rechtzeitigen und vollständigen Behandlung einer akuten Bronchitis.
Bronchitis ist eine entzündliche Erkrankung der Atemwege, die durch eine direkte Schädigung der Bronchien gekennzeichnet ist. Eine Schädigung des Bronchialbaums kann entweder als Folge eines isolierten Prozesses (neu auftretend) oder als Komplikation früherer Erkrankungen auftreten. Vor dem Hintergrund einer Entzündung beginnen die Bronchien verstärkt ein spezielles Sekret (Sputum) zu produzieren und der Reinigungsprozess der Atmungsorgane wird gestört.
Gründe für die Entstehung der Krankheit
Es gibt viele Gründe, warum eine akute Bronchitis auftreten kann. Die wichtigsten sind:
- Komplikation von ARVI und akuten Atemwegsinfektionen (Viren, Bakterien);
- andere Infektionserreger (Pilze, Mykoplasmen, Chlamydien usw.);
- Einatmen von Reizstoffen (Nikotin);
- Arbeiten in gefährlichen Industrien und Einatmen verschmutzter Luft;
- Manifestation einer allergischen Reaktion.
Bei der Diagnose ist es sehr wichtig, die Art der Bronchitis des Patienten zu bestimmen (viral, bakteriell, pilzbedingt, chemisch oder allergisch). Dies ist der Schlüssel zu einer richtigen Behandlung und einer schnellen Genesung.
Klinisches Bild einer Bronchitis
Es gibt zwei Formen der Bronchitis: akute und chronische. Das klinische Bild der Formen unterscheidet sich geringfügig voneinander. Symptome der akuten Form (Hustendauer nicht länger als 2 Wochen):
- In den ersten 2 Tagen ist der Husten trocken, anhaltend und unruhig und führt bei Kindern und einigen Erwachsenen zu Erbrechen.
- Ab dem 2. bis 3. Tag wird der Husten feucht, der Auswurf kann nur schwer oder ohne Husten ausgeschieden werden.
- Anstieg der Körpertemperatur um Grad (bei einer Schädigung der Bronchien durch Viren kann die Temperatur auf 40 Grad ansteigen);
- allgemeine Schwäche, Unwohlsein, Kopfschmerzen, Muskelschmerzen und im ganzen Körper.
Symptome der chronischen Form der Krankheit:
- Hustendauer von 3 Wochen oder mehr;
- nasser Husten mit schwer abtrennbarem Auswurf, hauptsächlich morgens;
- es wird kein Anstieg der Körpertemperatur beobachtet (maximal bis zu 37,3-37,5 Grad);
- mindestens 2 Mal im Jahr geht es mit Rückfällen einher (besonders in der kühlen Jahreszeit).
Diagnose einer Bronchitis
Um eine Diagnose zu stellen, sind keine komplexen Verfahren oder Tests erforderlich. Die Schlussfolgerung erfolgt auf Basis von Anamnese, Auskultation und Perkussion, Spirometrie und Röntgen der Lunge.
Anamnese ist eine Reihe von Daten, die ein Arzt von einem Patienten sammelt, um eine weitere Diagnose zu stellen und die Prognose der Krankheit zu bestimmen. Der Prozess des Sammelns von Informationen wird als Geschichtserfassung bezeichnet.
Auskultation und Perkussion sind diagnostische Methoden, die es ermöglichen, Geräusche durch Klopfen oder mit einem Stethoskop abzuhören.
Röntgen bei Bronchitis ist eine weit verbreitete Methode, mit der der Bereich der Lungenschädigung, das Relief der Schleimhaut, Konturen und andere Parameter bestimmt werden können. Auf dem Röntgenbild können sich auch weitere Anzeichen einer Bronchitis zeigen, die oben bereits erwähnt wurden.
Röntgenaufnahme der Lunge bei Bronchitis Foto:
Derzeit ist die Röntgenaufnahme bei der Diagnosestellung nicht zwingend erforderlich, da es sich nicht um eine zwingende Diagnosemethode handelt. Auf diese Methode greifen sie überwiegend nur bei Verdacht auf schwerwiegendere Komplikationen (Lungenentzündung etc.) zurück. Dies geschieht, um die Strahlenbelastung, der der Patient während des Eingriffs ausgesetzt ist, zu minimieren.
Lesen Sie hier alle Methoden zur Untersuchung der Lunge auf Bronchitis und andere Erkrankungen. Was dunkle Flecken in der Lunge in der Fluorographie anzeigen, erfahren Sie hier.
Behandlung von Bronchitis
Sobald die Ursache der Erkrankung richtig erkannt wurde, kann der Arzt mit der Verschreibung von Medikamenten beginnen.
Bei einer bakteriellen Bronchitis können Sie auf die Hilfe antibakterieller Medikamente nicht verzichten. Bevorzugt werden folgende Antibiotikagruppen eingesetzt: Penicilline (Augmentin), Makrolide (Azithromycin), Cephalosporine (Ceftriaxon) und Fluorchinole (Moxifloxacin). Bei viraler Bronchitis werden häufig antivirale Medikamente (Kipferon, Anaferon, Grippferon und andere) eingesetzt.
Wenn die Temperaturschwelle auf 38 Grad ansteigt, werden Antipyretika (Paracetomol, Nurofen) verschrieben. Bei nassem Husten kommen schleimlösende Mittel zum Einsatz (Prospan, Lazolvan, ACC). Bei trockenem Husten und keiner erhöhten Körpertemperatur ist die Inhalation mit Kochsalzlösung angezeigt.
Bei Atemnot kommen Bronchodilatatoren (Eufillin) zum Einsatz. Es können auch Medikamente mit kombinierter Wirkung (Erespal, Ascoril) verschrieben werden.
Zusätzlich zur Einnahme von Medikamenten müssen Sie einige einfache Regeln beachten: viel trinken, den Raum häufig lüften und den Raum regelmäßig nass reinigen.
Traditionelle Rezepte zur Linderung von Bronchitis
Es sollte daran erinnert werden, dass die Behandlung traditionelle Medizin sollte nicht die Haupttherapiemethode sein. Vergessen Sie nicht, Ihren Arzt zu konsultieren, bevor Sie eine Methode anwenden.
Rezept Nr. 1. Kartoffelkuchenkompresse
Um Kartoffelkuchen zuzubereiten, müssen Sie ein paar kleine Kartoffeln nehmen und sie mit der Schale kochen. Nach dem Kochen kann die Schale entfernt oder zusammen mit den Kartoffeln zerkleinert werden. Falls gewünscht, wird der resultierenden Masse eine von mehreren Zutaten hinzugefügt: Senfpulver, Honig, Sonnenblumenöl. Die resultierende Zusammensetzung wird erneut gut gemischt, auf beiden Seiten (Vorder- und Rückseite) auf die Brust des Patienten aufgetragen und für mindestens 2-3 Stunden mit einer Plastiktüte abgedeckt. Der Patient wird von oben mit einer Decke isoliert. Wischen Sie die Haut nach dem Eingriff bei Bedarf mit einem feuchten Handtuch ab.
Rezept Nr. 2. Zitronensaft mit Glycerin und Honig
Geben Sie eine ganze Zitrone in einen Behälter mit Wasser und kochen Sie sie bei schwacher Hitze etwa 10 Minuten lang. Danach wird die Zitrone in zwei Teile geschnitten und gründlich ausgepresst. Dem Saft werden 4 Teelöffel Glycerin und Honig hinzugefügt. Bei seltenem Husten tagsüber einen halben Esslöffel und viermal täglich einen Teelöffel auf nüchternen Magen einnehmen.
Rezept Nr. 3. Schwarzer Rettich und Honig
Die Oberseite des vorgewaschenen Wurzelgemüses wird abgeschnitten und im Hauptteil ein Loch ausgeschnitten, in das 2 Esslöffel Honig gegeben werden. Der Honig sollte das Loch nicht vollständig ausfüllen, da der Rettich mit der Zeit anfängt, seinen Saft abzugeben (mindestens 20 Stunden ruhen lassen). Erwachsene nehmen die resultierende Mischung aus Honig und Saft dreimal täglich einen Esslöffel ein. Kinder erhalten einen Teelöffel pro Tag.
Vorbeugung von Bronchitis
Um Ihre Sicherheit bei ARVI- und Influenza-Epidemien zu gewährleisten, müssen Sie einfache Regeln befolgen:
- vor dem Ausbruch einer Epidemie gegen Virusinfektionen impfen;
- Lüften Sie die Räumlichkeiten häufig und führen Sie eine Nassreinigung durch.
- Waschen Sie Ihre Hände, nachdem Sie nach draußen gegangen sind und öffentliche Orte besucht haben.
- aufgeben schlechte Angewohnheiten, insbesondere durch Rauchen;
- Kontakt mit Allergenen verhindern;
- mache Atemübungen.
Wenn Ihr Arbeits- oder Wohnort nicht umweltfreundlich ist und regelmäßig gesundheitliche Probleme verursacht, ändern Sie ihn. Denken Sie daran, dass Gesundheit der wichtigste menschliche Wert ist.
Es sollte daran erinnert werden, dass jede Krankheit leichter zu verhindern als zu behandeln ist. Deshalb ist die Vorbeugung von Erkrankungen der Atemwege ein wichtiges Ereignis im Leben eines jeden Menschen.
Die ersten Anzeichen einer chronischen Bronchitis
Als Hauptzeichen für den Übergang einer gewöhnlichen Bronchitis in ein chronisches Stadium zählen Ärzte in der Regel Symptome wie anhaltenden, schmerzhaften Husten, Kurzatmigkeit und ständige Auswurfproduktion. Allerdings reichen diese drei Faktoren allein oft nicht aus, um eine Krankheit mit 100-prozentiger Wahrscheinlichkeit zu diagnostizieren – dies kann umfassend erfolgen.
Grundlegende Manifestationen
Husten und Schleim
Die typischste Manifestation der Krankheit ist ein unproduktiver, häufiger Husten, begleitet von Auswurf. Der freigesetzte Schleim kann entweder wässrig oder mit Blut oder Eiter durchzogen sein.
An frühe Stufen Der Patient spuckt nur morgens Auswurf aus, aber wenn die chronische Bronchitis fortschreitet, findet dieser Prozess rund um die Uhr statt. Wenn sich der Zustand einer Person verschlechtert, verwandelt sich Husten in eine tracheobronchiale Dyskinesie: Hustenanfälle nehmen einen bellenden Ton an, bis hin zu respiratorischer Synkope und zerebraler Ischämie bei älteren Patienten.
Dyspnoe
Atemnot bei chronischer Bronchitis beginnt sich bereits im späteren Krankheitsstadium zu manifestieren. Zunächst verspürt der Mensch bei mäßiger und geringer körperlicher Anstrengung starkes Nachtschweißen, Frösteln und ein Gefühl der Abkühlung des Körpers. Darüber hinaus kann die Atemnot dauerhaft werden: Es kommt zu einer Bronchialobstruktion, es kommt häufig zu Hämoptysen und die Gesamtleistung ist deutlich reduziert.
Progressive chronische Bronchitis
Leider kommt es in den meisten Fällen zu Arztbesuchen bei chronischer Bronchitis erst in den späteren Stadien der Erkrankung, wenn die beim Patienten vorliegenden Symptome ein detailliertes klinisches Bild aufweisen und offensichtlich sind. Der Ausbruch der Krankheit wird nicht vor dem Hintergrund einer Erkältung, ständigem Rauchen und anderen scheinbar einfachen Pathologien erfasst.
Eine fortschreitende Erkrankung, auch in der Remissionsphase, macht sich durch Herz- und Atemversagen, Lungenemphysem, Schwellung einzelner Körperteile, vermindertes Stimmzittern und kleine pfeifende Geräusche bemerkbar, die für eine Schädigung der kleinen Bronchien charakteristisch sind.
Die Exazerbationsphase einer chronischen Bronchitis ist fast immer untrennbar mit eitrigen und katarrhalischen Entzündungen im Bronchialbaum verbunden: Dieser Zustand wird von einer hohen Körpertemperatur, dem Vorhandensein deutlicher Vergiftungserscheinungen sowie einer reichlichen Sputumproduktion begleitet.
Während dieser Zeit nimmt die Ventilationskapazität der Lunge deutlich ab und es kommt zu mittelschweren bis schweren Verstopfungen: In den späteren Stadien wird praktisch kein Auswurf mehr freigesetzt, und wenn er freigesetzt wird, dann in geringen Mengen und mit einem sehr schmerzhaften Husten. Ein schweres Atemversagen, das den Patienten begleitet, kann sich stark in Bronchospasmen verwandeln – das letzte Stadium der Entwicklung einer obstruktiven chronischen Bronchitis, die eine sofortige Wiederbelebung durch einen Arzt erfordert, andernfalls kann der Patient sterben.
Anzeichen und Symptome von Komplikationen einer chronischen Bronchitis
Wenn die Beine des Patienten anzuschwellen beginnen, werden Schmerzen im Leberbereich sowie Synkopen auch bei fehlender körperlicher Aktivität diagnostiziert, dann hat die Person höchstwahrscheinlich als Komplikation einer chronischen Bronchitis eine pulmonale Hypertonie erhalten.
Haben sich die supraklavikulären Bereiche und Interkostalräume erweitert, das Brustvolumen hat zugenommen und es ist eine Zyanose aufgetreten? Dann entwickelte eine Person vor dem Hintergrund einer chronischen Bronchitis ein Lungenemphysem.
Wenn ein Patient mit chronischer Bronchitis sehr starke Schmerzen in der Brust verspürt, einen schnellen Puls hat, eine extrem hohe Temperatur hat und außerdem Anzeichen von Ödemen und Abszessen der Lunge vorliegen, dann ist eine akute fokale Lungenentzündung in diesem Fall eine offensichtliche Komplikation.
Symptome einer Bronchitis
Bronchitis ist eine der häufigsten Erkrankungen der unteren Atemwege. Bei dieser Krankheit handelt es sich um einen entzündlichen Prozess, der an den Wänden der Bronchien lokalisiert ist. Die Krankheit kann verursacht werden durch: Rauchen, Mikroorganismen, Atemwegserkrankungen, aggressive Gase und Staub. Die Krankheit ist völlig autark und muss mit speziellen Methoden behandelt werden. Daher müssen Sie die Manifestationen dieser Krankheit kennen und dürfen Bronchitis nicht mit einer Erkältung oder ARVI verwechseln.
In diesem Material werden die wichtigsten Anzeichen einer Bronchialentzündung sowie die Gründe dargelegt, warum Sie diese Krankheit selbst diagnostizieren müssen.
Die Anzeichen einer akuten Bronchitis können je nach Art der Grunderkrankung, die eine Entzündung der Bronchien hervorgerufen hat, unterschiedlich sein. Aufgrund der Tatsache, dass diese Entzündung am häufigsten durch akute Atemwegsinfektionen verursacht wird, wird hier den Anzeichen einer akuten Form der Bronchialentzündung, die vor dem Hintergrund akuter Atemwegserkrankungen auftritt, große Aufmerksamkeit geschenkt. Es ist kein Geheimnis, dass akute Atemwegserkrankungen durch verschiedene Gruppen pathogener Mikroflora verursacht werden. Darunter sind solche, die speziell die Bronchien betreffen, zum Beispiel MS-Infektion, Grippe, Masern, die in akuter Form Entzündungen verursachen. Bei einer aktiven Virusinfektion ist die innere Oberfläche der Bronchien ein leichtes Ziel für Krankheitserreger, und daher wird die Krankheit durch die Anlagerung mikrobieller Flora erschwert. Deshalb werden im Krankheitsverlauf Veränderungen beobachtet, die Ärzte zu einer Umstellung des Behandlungsschemas zwingen.
Es muss gesagt werden, dass es wichtig ist, die akute Form der Bronchialentzündung von anderen Erkrankungen mit ähnlichen Erscheinungsformen, beispielsweise Lungenentzündung, allergischer Bronchitis, Miliartuberkulose, zu unterscheiden. Die Unterschiede zwischen diesen Beschwerden werden im Folgenden erläutert.
Anzeichen einer chronischen Bronchitis
Von einer chronischen Bronchitis kann man sprechen, wenn der Patient unter chronischem Husten leidet ( Husten dauert länger als zwölf Wochen pro Jahr) für zwei Jahre oder länger. Das Hauptsymptom einer chronischen Bronchialentzündung ist also ein chronischer Husten.
Bei einer chronischen Bronchialentzündung lässt die Erkrankung entweder nach oder verschlimmert sich wieder. Exazerbationen treten häufig nach Kälteexposition im Zusammenhang mit akuten Atemwegserkrankungen auf und bleiben meist auf Herbst und Winter beschränkt. Ebenso wie die akute Form sollte die chronische Form nicht mit anderen Erkrankungen verwechselt werden.
Mehr lesen:
Rezensionen
Hinterlasse Kommentar
Sie können diesem Artikel Ihre Kommentare und Ihr Feedback hinzufügen, vorbehaltlich der Diskussionsregeln.
JMedic.ru
Husten, Kurzatmigkeit, Schmerzen in der Brust, ein Gefühl von Luftmangel und allgemeine Schwäche sowie eine Temperatur, die über einen längeren Zeitraum bei 37 °C oder mehr liegt, sind Symptome einer chronischen Bronchitis, einer schweren Erkrankung, die vor allem bei Erwachsenen häufig diagnostiziert wird in der zweiten Lebenshälfte. Glücklicherweise gibt es dafür eine Behandlung, und wenn sie rechtzeitig eingenommen wird, ist eine vollständige Linderung der Krankheit möglich.
Ursachen chronischer Entzündungen in den Bronchien
Laut WHO (Weltgesundheitsorganisation) ist chronische Bronchitis nach Asthma bronchiale die zweithäufigste unspezifische Erkrankung des bronchopulmonalen Systems bei Erwachsenen, mit der sie medizinische Einrichtungen aufsuchen.
Eine chronische Bronchitis und ihre Symptome treten auf, wenn es zu einer fortschreitenden diffusen Entzündung der Bronchien kommt. Die Krankheit zeichnet sich durch einen trägen Verlauf aus und entsteht durch längere Einwirkung aggressiver Wirkstoffe auf die Schleimhaut des Bronchialbaums. In diesem Fall kommt es zu Veränderungen im Mechanismus der Sputumproduktion und zu einer Störung des Selbstreinigungsmechanismus der Bronchien.
Es gibt WHO-Kriterien, nach denen die Diagnose einer chronischen Form des Entzündungsprozesses in den Bronchien möglich ist, wenn der Patient drei Monate lang (am Stück oder insgesamt ein Jahr lang) Auswurf hustet.
Chronische Entzündungen der Bronchien treten auf:
- primäre (unabhängige Krankheit);
- sekundär (aufgrund von Bronchiektasie, Tuberkulose, anderen Krankheiten).
Je nach Verlaufsform wird zwischen nichtobstruktiver und obstruktiver Bronchitis in chronischer Form unterschieden. Obstruktiv wird diagnostiziert, wenn übermäßig abgesonderter Auswurf das Bronchiallumen verstopft und seine Durchgängigkeit beeinträchtigt. Die Behandlung dieser Art von Krankheit ist komplexer.
Die Ursachen der Krankheit sind:
- Infektionen. Die Vorgeschichte von Patienten mit chronischer Bronchitis bei Erwachsenen umfasst häufige akute Virusinfektionen der Atemwege, Influenza und andere Infektionskrankheiten des Atmungssystems. Viren und Bakterien werden auch zu Provokateuren einer Verschlimmerung der Krankheit.
- Erkältungen und Unterkühlung. Die Anzeichen einer chronischen Bronchitis bei Patienten verschlimmern sich im Spätherbst oder im zeitigen Frühjahr vor dem Hintergrund einer starken Änderung der Wetterbedingungen.
- Rauchen. Tabakrauch hat eine zerstörerische Wirkung auf die Schleimhaut des Bronchialbaums, den normalen Mechanismus für die Sputumproduktion. Das Krankheitsbild einer Raucherbronchitis bei Erwachsenen ist das gleiche, als ob die Erkrankung eine andere Ursache hätte. Aber ihre Behandlung ist unmöglich, ohne die schlechte Angewohnheit aufzugeben.
- Schadstoffe aus der industriellen Produktion (Schadstoffe). Bei Menschen, die in Industriebetrieben arbeiten oder in kontaminierten Gebieten leben, kommt es zu einem langwierigen Entzündungsprozess in den Bronchien.
Symptome einer chronischen Entzündung der Bronchien
Laut WHO sind die Symptome einer chronischen Bronchitis:
- Husten mit Auswurf;
- Brustschmerzen;
- Dyspnoe;
- Hämoptyse;
- Die Körpertemperatur beträgt etwa 37 °C.
Darüber hinaus können Erwachsene mit dieser Krankheit über allgemeine Schwäche, Appetitlosigkeit, schlechten Schlaf, Luftmangel und Zyanose klagen.
- Als zwingendes Zeichen einer trägen Entzündung der Bronchien identifiziert die WHO einen anhaltenden Husten mit Auswurf. Husten tritt reflexartig als Reaktion auf eine Reizung der Schleimhaut des Bronchialbaums auf. Mit seiner Hilfe versucht der Körper, die Atemwege von Schleim zu befreien. Sobald sich die Krankheit verschlimmert, ist der Husten meist trocken. Das von der Bronchialschleimhaut abgesonderte Sekret ist noch zähflüssig und kann nicht abgehustet werden. Daher erschöpft ein unproduktiver paroxysmaler Husten den Patienten buchstäblich; während seiner Anfälle können Schmerzen in Brust und Rachen auftreten. Wenn die Krankheitsdiagnose bei Erwachsenen richtig ist, beginnt die Behandlung mit dem Einsetzen einer Exazerbation; bereits am 3. Tag wird der Auswurf dünner, der Husten wird produktiv und nicht mehr so schmerzhaft.
- Bei obstruktiver Bronchialentzündung geht der Husten vor allem morgens mit spärlichem Auswurf einher. Sputum selbst ist nicht das Hauptsymptom einer chronischen Form einer Bronchialentzündung. Es ist überhaupt kein Zeichen einer Krankheit. Unter diesem Begriff versteht die WHO das Geheimnis, das von Becherzellen produziert wird, die das Flimmerepithel der Bronchien bilden. Sie verleihen dem Atmungsorgan lokale Immunität. Wenn die Schleimhaut über längere Zeit Staub, Schadstoffen, Viren, Bakterien ausgesetzt ist und dieser Effekt anhält, erhöht sich die Anzahl der Becherzellen und damit auch die Menge an Sekret, die sie produzieren. Gleichzeitig ist es zähflüssig und schwer zu trennen. Wenn der Auswurf zu dick ist, kann er die kleinen Bronchiolen und größeren Bronchien vollständig verstopfen und es kommt zu einem obstruktiven Prozess im Organ. Darüber hinaus aufgrund seiner chemische Zusammensetzung Bronchialsekrete sind ein günstiges Umfeld für die Vermehrung pathogener Mikroorganismen. Daher kommt es häufig vor, dass sich aus einer akuten Entzündung viraler Natur eine chronische bakterielle Entzündung entwickelt, deren Behandlung unbedingt mit Antibiotika durchgeführt werden muss. Wenn der chronische Entzündungsprozess in den Bronchien obstruktiv ist, kann der Auswurf eitrig sein.
- Dyspnoe, als WHO-Symptom einer chronischen Form der Entzündung der Bronchien, insbesondere wenn diese obstruktiv ist, entsteht durch eine Verengung des Atemlumens und Krämpfe der glatten Muskulatur. Es strömt nicht mehr genügend Luft in die Lunge und der Körper ist gezwungen, einen Kompensationsmechanismus einzuschalten.
- Hämoptyse ist ein sehr schlimmes Zeichen für viele schwere Erkrankungen des bronchopulmonalen Systems, wie zum Beispiel Tuberkulose oder Lungenkrebs. Wenn Blut im Sputum vorhanden ist, empfiehlt die WHO eine Differentialdiagnose. Bei Erwachsenen muss in der ersten Lebenshälfte zunächst eine Tuberkulose ausgeschlossen werden, bei älteren Menschen die Onkologie. In der Regel ist die Hämoptyse bei der chronischen Form der Bronchitis spärlich, Blut ist im ausgespuckten Schleim oder eitriges Sekret in Form kleiner Äderchen vorhanden. Grund hierfür ist ein starker Husten, bei dem kleine Blutgefäße platzen können. In diesem Fall ist der Blutverlust unbedeutend, bei Erwachsenen beträgt er bis zu 50 ml pro Tag und führt nicht zu einer Anämie. Ein größerer Blutverlust ab 100 ml pro Tag ist laut WHO nicht mehr Hämoptyse, sondern eine Lungenblutung. Dies kommt bei einem entzündlichen Prozess in den Bronchien selten vor, auch wenn dieser bereits fortgeschritten ist.
- Brustschmerzen können verschiedene Ursachen haben, in der Regel sind sie jedoch Anzeichen für Erkrankungen des bronchopulmonalen, kardiovaskulären oder muskuloskelettalen Systems. Schmerzen in der Lunge und den Bronchien, die bei Erwachsenen in den Rücken, das Schlüsselbein und das Zwerchfell ausstrahlen, treten bei Lungenentzündung, COPD, Emphysem und Lungenkrebs, Pneumothorax und Rippenfellentzündung auf. Normalerweise ist es intensiv und beeinträchtigt die Lebensqualität. Eine Behandlung mit Analgetika oder stärkeren Schmerzmitteln wird notwendig. Bei einer chronischen Entzündung der Bronchialschleimhaut ist das Auftreten von Schmerzen eher ein unangenehmes Gefühl. Häufiger wird ein Husten zu Beginn einer Exazerbation, wenn er trocken und unproduktiv ist, von Schmerzen begleitet. Wenn eine träge Bronchitis obstruktiv ist, können ständig Brustschmerzen auftreten.
- Bei einer chronischen Entzündung der Bronchien steigt die Temperatur auf 37 °C oder etwas höher, bleibt aber immer im subfebrilen Bereich. Die WHO geht davon aus, dass dies auf eine allgemeine Vergiftung des Körpers zurückzuführen ist, wenn Abfallprodukte pathogener Mikroorganismen in das Blut gelangen. Da der durch sie verursachte Entzündungsprozess träge verläuft, ist das Krankheitsbild dadurch gekennzeichnet, dass die Temperatur auf 37 °C ansteigt und über einen längeren Zeitraum, bis zu mehreren Monaten, auf diesem Niveau bleibt. Die Temperatur wird von anderen Vergiftungserscheinungen begleitet: Lethargie, Appetitlosigkeit, verminderte Arbeitsfähigkeit.
Wie wird eine chronische Bronchitis diagnostiziert?
Da einige Erscheinungsformen einer chronischen Bronchitis bei Erwachsenen wie leichtes Fieber, Kurzatmigkeit, Brustschmerzen, Husten und Blut im Auswurf bei schwereren, teilweise irreversiblen bronchopulmonalen Erkrankungen (Asthma bronchiale, Tuberkulose, Emphysem, COPD, Lungenkrebs), seine Diagnose ist recht komplex und mehrstufig.
- Untersuchung des Patienten, die von einem Allgemeinarzt oder Pneumologen durchgeführt wird. Der Arzt nutzt die Methoden der Auskultation (Hören) und Perkussion (Klopfen) des Brustkorbs. In diesem Fall zeigen sich charakteristische Krankheitszeichen - trockenes Keuchen, abgeschwächte Atmung und eine Verengung des Bronchiallumens aufgrund von Bronchospasmus oder Ansammlung von Auswurf darin.
- Eine Befragung des Patienten, bei der festgestellt werden muss, ob er Husten, Fieber, Atemnot, Brustschmerzen oder andere Beschwerden hat.
- Erstellen einer Krankengeschichte. Die Anamnese wird anhand von Informationen darüber erstellt, wie lange die gesundheitlichen Beschwerden des Patienten zurückliegen, wie oft es in der Vergangenheit zu Exazerbationen kam und wie diese behandelt wurden. Ein wichtiges Ziel Der Zweck der Anamnese besteht darin, die Ursachen der Erkrankung und die Muster zu identifizieren, die das Auftreten ihrer Exazerbationen beeinflussen.
- Laborforschung. Die Diagnose umfasst: allgemeine Blut-, Urin- und Sputumtests. Das Blut zeigt eine anhaltende Leukozytose und eine erhöhte BSG. Dies deutet darauf hin, dass eine Behandlung mit antibakteriellen Medikamenten notwendig ist. Auch eine erhöhte Anzahl an Leukozyten und Plattenepithelzellen im Urin ist möglich. Auch Leukozyten, Lymphozyten und Proteine sind in der Sputumanalyse sichtbar.
- Instrumentelle Forschung. Die Diagnose einer chronischen Bronchitis bei Erwachsenen ist nur anhand einer Röntgenuntersuchung der Brustorgane möglich. Das Bild zeigt eine erhöhte Luftigkeit des Lungengewebes, eine klare Struktur des Bronchialbaums und einen Verschluss der Bronchiolen, wenn die Bronchitis obstruktiv ist. In pulmonologischen Krankenhäusern ist es auch möglich, aussagekräftigere, aber kostspieligere Untersuchungen durchzuführen – CT und MRT.
Behandlungsmethoden für chronische Bronchitis
Die Behandlung chronischer Entzündungen der Bronchialschleimhaut erfolgt langfristig. Es besteht aus der Einnahme etiotroper und symptomatischer Medikamente.
Ziel der etiotropen Behandlung ist die Beseitigung der Krankheitsursache, die bei der Anamnese festgestellt wurde. Bei einer trägen Bronchitis kommt es auf die Einnahme von Antibiotika aus den Gruppen der Penicilline (Flemoxin), Cephalosporine (Augmentin) und Makrolide (Sumamed) an. Die Einnahmedauer des Arzneimittels beträgt mindestens 7 Tage, manchmal auch 2 Wochen. Brechen Sie die Einnahme des Antibiotikums nicht ab, wenn sich die Temperatur des Patienten normalisiert oder der Husten nachlässt. Wird die Ursache einer chronischen Entzündung nicht vollständig beseitigt, kommt es bald zu einer erneuten Verschlimmerung.
Die Behandlung dient der Linderung von Schwellungen und der Verringerung der Schwellung der Bronchialschleimhaut Antihistaminika. Für Erwachsene wird die Einnahme von Suprastin, Cetrin, L-cet, Claritin empfohlen.
Wenn eine träge Bronchitis obstruktiv verläuft, so dass die Atemnot des Patienten verschwindet, werden ihm Bronchodilatatoren, zum Beispiel Ventolin zur Inhalation, verschrieben.
Bei einer chronischen Bronchitis wird Husten symptomatisch behandelt. Im ersten Stadium der Krankheit, wenn es trocken ist und das Leben buchstäblich beeinträchtigt, werden Antitussiva verschrieben. Für Erwachsene können sie Codein enthalten, zum Beispiel Cofex oder Codterpin.
Um die Viskosität des Bronchialsekrets zu verringern, werden Mukolytika verschrieben: Ambrocol, ACC, Inspiron.
Es besteht keine Notwendigkeit, die Temperatur unter 38,5 °C zu senken, daher werden entzündungshemmende Medikamente wie Ibuprofen oder Nimesil nur zur Schmerzlinderung eingenommen.
Bei chronischer Bronchitis ist eine physiotherapeutische Behandlung wirksam. Nach Angaben der WHO wird empfohlen, die Behandlung noch einen Monat lang durchzuführen, nachdem sich die Temperatur des Patienten wieder normalisiert hat und andere Symptome einer Exazerbation verschwunden sind. Zum Einsatz kommen Methoden der Inhalation, UHF, Elektrophorese sowie Gymnastik, Bewegungstherapie und Massage.
Bronchitis bei Erwachsenen – Ursachen, Anzeichen, Symptome und Behandlung, Medikamente, Vorbeugung von Bronchitis
Bronchitis ist eine Infektionskrankheit, die mit einer diffusen Entzündung der Bronchien einhergeht. Am häufigsten tritt es vor dem Hintergrund von Erkältungen auf, zum Beispiel ARVI, Influenza, kann aber auch einen anderen Ursprung haben. Es gibt kein einzelnes Rezept, das absolut jedem passt.
Um die Frage zu beantworten, wie Bronchitis geheilt werden kann, müssen Sie verstehen, um welche Art von Krankheit es sich handelt. In dem Artikel werden wir uns mit den Hauptursachen und Symptomen einer Bronchitis bei Erwachsenen befassen und außerdem eine Liste wirksamer Methoden zur Behandlung verschiedener Formen der Krankheit bereitstellen.
Was ist Bronchitis?
Bronchitis ist eine entzündliche Läsion des Bronchialgewebes, die sich als eigenständige nosologische Einheit oder als Komplikation anderer Erkrankungen entwickelt. Gleichzeitig Niederlagen Lungengewebe tritt nicht auf und der Entzündungsprozess ist ausschließlich im Bronchialbaum lokalisiert.
Schäden und Entzündungen des Bronchialbaums können als eigenständiger, isolierter Prozess auftreten (primär) oder sich als Komplikation vor dem Hintergrund bestehender chronischer Erkrankungen und früherer Infektionen entwickeln (sekundär).
Die ersten Symptome einer Bronchitis bei Erwachsenen sind: Schmerzen in der Brust, Kurzatmigkeit, schmerzhafter Husten, Schwäche im ganzen Körper.
Bronchitis ist eine ziemlich schwere Erkrankung; die Behandlung sollte von einem Arzt durchgeführt werden. Er bestimmt die optimalen Medikamente für die Behandlung, deren Dosierung und Kombination.
Ursachen
Wie oben erwähnt, ist die häufigste und häufigste Ursache einer akuten oder chronischen Bronchitis bei Erwachsenen eine virale, bakterielle oder atypische Flora.
- Hauptbakterielle Krankheitserreger: Staphylokokken, Pneumokokken, Streptokokken.
- Die Erreger der Bronchitis sind viraler Natur: Influenzavirus, respiratorische Synzytialinfektion, Adenovirus, Parainfluenza usw.
Entzündliche Erkrankungen der Bronchien, insbesondere Bronchitis, können bei Erwachsenen verschiedene Ursachen haben:
- das Vorhandensein einer viralen oder bakteriellen Infektion im Körper;
- Arbeiten in Räumen mit verschmutzter Luft und gefährlicher Produktion;
- Rauchen;
- Leben in Gebieten mit ungünstigen Umweltbedingungen.
Akute Bronchitis tritt auf, wenn der Körper mit Viren infiziert ist, meist denselben Viren, die Erkältungen und Grippe verursachen. Da das Virus mit Antibiotika nicht zerstört werden kann, wird diese Art von Medikament äußerst selten eingesetzt.
Die häufigste Ursache einer chronischen Bronchitis ist Zigarettenrauchen. Auch Luftverschmutzung sowie ein erhöhter Staub- und Giftgasanteil in der Umwelt verursachen erhebliche Schäden.
Es gibt eine Reihe von Faktoren, die das Risiko einer Bronchitis jeglicher Art deutlich erhöhen können:
- genetische Veranlagung;
- Leben unter ungünstigen klimatischen Bedingungen;
- Rauchen (einschließlich Passivrauchen);
- Ökologie.
Einstufung
In der modernen pulmonologischen Praxis werden folgende Arten von Bronchitis unterschieden:
- infektiöser Natur sein (bakteriell, pilzartig oder viral);
- nicht infektiöser Natur sein (entsteht unter dem Einfluss von Allergenen, physikalischen, chemischen Faktoren);
- gemischt;
- mit unbekannter Ätiologie.
Bronchitis wird nach einer Reihe von Merkmalen klassifiziert:
Nach Schweregrad:
Abhängig von der Symmetrie der Bronchialläsionen wird die Krankheit unterteilt in:
- Einseitige Bronchitis. Es betrifft entweder den rechten oder linken Teil des Bronchialbaums.
- Bilateral. Die Entzündung betraf sowohl den rechten als auch den linken Teil der Bronchien.
Nach dem klinischen Verlauf:
Akute Bronchitis
Eine akute Erkrankung entsteht durch eine kurzfristige Entwicklung, die 2-3 Tage bis zwei Wochen dauern kann. Dabei leidet der Mensch zunächst unter einem trockenen Husten, der sich dann zu einem feuchten Husten unter Freisetzung einer schleimigen Substanz (Sputum) entwickelt. Wird der Patient nicht behandelt, besteht eine hohe Wahrscheinlichkeit, dass die akute Form chronisch wird. Und dann kann sich das Unwohlsein auf unbestimmte Zeit hinziehen.
In diesem Fall kann die akute Form der Bronchitis folgende Formen annehmen:
Bei Erwachsenen können sehr häufig einfache und obstruktive Formen einer akuten Bronchitis auftreten, die aufeinander folgen, weshalb dieser Krankheitsverlauf als rezidivierende Bronchitis bezeichnet wird. Es kommt mehr als dreimal im Jahr vor. Die Ursache für eine Obstruktion kann eine zu starke Sekretbildung oder eine starke Schwellung der Bronchialschleimhaut sein.
Abhängig vom Erreger der Krankheit gibt es:
Chronische Bronchitis
Chronische Bronchitis ist eine langfristige entzündliche Erkrankung der Bronchien, die mit der Zeit fortschreitet und zu strukturellen Veränderungen und Funktionsstörungen des Bronchialbaums führt. In der erwachsenen Bevölkerung kommt CB bei 4–7 % der Bevölkerung vor (einige Autoren behaupten 10 %). Männer werden häufiger krank als Frauen.
Eine der gefährlichsten Komplikationen ist eine Lungenentzündung – eine Entzündung des Lungengewebes. In den meisten Fällen tritt es bei immungeschwächten Patienten und älteren Menschen auf. Symptome einer chronischen Bronchitis: Husten, Atemnot, Auswurf.
Erste Anzeichen
Wenn Ihre Körpertemperatur angestiegen ist, Ihre Arbeitsfähigkeit nachgelassen hat, Sie unter Schwächegefühl und trockenem Husten leiden, der mit der Zeit feucht wird, besteht die Möglichkeit, dass es sich um eine Bronchitis handelt.
Die ersten Anzeichen einer akuten Bronchitis, auf die ein Erwachsener achten sollte:
- eine starke Verschlechterung des Gesundheitszustands und des allgemeinen Körpergefühls;
- Förderung Temperaturregime Körper;
- Manifestation eines feuchten Hustens (manchmal kann er trocken sein);
- Engegefühl in der Brust;
- starke Atemnot und schnelle Ermüdung während des Trainings;
- Appetitlosigkeit und allgemeine Apathie;
- das Auftreten von Darmstörungen, Verstopfung;
- Schmerzen im Kopf und Muskelschwäche;
- Schweregefühl und Brennen hinter dem Brustbein;
- Schüttelfrost und Kältegefühl, Verlangen, nicht aufzustehen;
- starke laufende Nase.
Symptome einer Bronchitis bei Erwachsenen
Diese Krankheit kommt recht häufig vor; jeder Mensch hat mindestens einmal in seinem Leben an einer Bronchitis gelitten, daher sind die Symptome gut bekannt und werden schnell erkannt.
Die Hauptsymptome einer Bronchitis:
- Der Husten kann trocken (ohne Auswurf) oder nass (mit Auswurf) sein.
- Ein trockener Husten kann bei einer viralen oder atypischen Infektion auftreten. Die häufigste Entwicklung des Hustens verläuft von trocken zu nass.
- Der Auswurf von Auswurf, insbesondere mit grüner Tönung, ist ein sicheres Kriterium für eine bakterielle Entzündung. Wenn die Farbe des Auswurfs weiß ist, wird der Zustand des Patienten als normaler Krankheitsverlauf angesehen. Eine gelbliche Farbe bei Bronchitis tritt meist bei Patienten auf, die lange rauchen; Asthma und Lungenentzündung werden durch diese Farbe bestimmt. Brauner Auswurf oder blutiger Auswurf sollten Sie alarmieren – dies ist ein gefährliches Zeichen und erfordert dringend ärztliche Hilfe.
- Die Stimme Erwachsener, insbesondere derjenigen, die eine schlechte Angewohnheit haben, zu rauchen, verschwindet einfach und sie können nur noch flüsternd sprechen. Oft ist einfach nur ein Keuchen in der Stimme und ein schweres Sprechen zu hören, als würde das Sprechen zu körperlicher Ermüdung führen. Aber tatsächlich ist es so! Zu diesem Zeitpunkt wird die Atmung durch häufige Atemnot und Schweregefühl verursacht. Nachts atmet der Patient nicht durch die Nase, sondern durch den Mund und stößt dabei starkes Schnarchen aus.
Bei einer akuten Bronchitis unterscheiden sich die Symptome und die Behandlung bei Erwachsenen deutlich von denen, die für die Erkrankung bei einer chronischen Form charakteristisch sind.
Eine eingeschränkte Durchgängigkeit der Bronchien vor dem Hintergrund eines sehr langen Krankheitsverlaufs kann auf das Vorliegen eines chronischen Prozesses hinweisen.
- Das Auftreten eines ausgeprägten Hustens, der bald von trocken zu nass wechselt;
- Die Körpertemperatur steigt und kann 39 Grad erreichen;
- Zum allgemeinen Unwohlsein kommt vermehrtes Schwitzen hinzu;
- Es kommt zu Schüttelfrost, die Leistungsfähigkeit lässt nach;
- Die Symptome sind entweder mittelschwer oder schwer;
- Beim Abhören der Brust hört der Arzt trockenes Keuchen und raues, diffuses Atmen;
- Tachykardie,
- Schmerzen und Unwohlsein beim Husten,
- blasse Haut,
- Schwankungen der Körpertemperatur,
- starkes Schwitzen
- Keuchen beim Ausatmen,
- schweres Atmen
- Husten. Bei dieser Krankheitsform ist sie anhaltend, kontinuierlich, mit unbedeutender Sputumproduktion und wiederkehrend. Es ist sehr schwierig, die Angriffe zu stoppen.
Komplikationen
In den meisten Fällen ist die Krankheit selbst nicht gefährlich. Eine größere Gefahr stellen Komplikationen nach einer Bronchitis dar, die bei unzureichend wirksamer Behandlung auftreten. Die Auswirkungen betreffen vor allem die Atemwege, es können jedoch auch andere Organe betroffen sein.
Komplikationen einer Bronchitis sind:
- Akute Lungenentzündung;
- Chronisch obstruktive Lungenerkrankung;
- Asthmatische Bronchitis, die das Risiko für die Entwicklung von Asthma bronchiale erhöht;
- Emphysem;
- Pulmonale Hypertonie;
- Exspiratorische Trachealstenose;
- Chronisches Cor pulmonale;
- Herz-Lungen-Versagen;
- Bronchiektasie.
Diagnose
Wenn die ersten Krankheitssymptome auftreten, sollten Sie einen Therapeuten aufsuchen. Er führt alle diagnostischen Maßnahmen durch und verschreibt die Behandlung. Es ist möglich, dass der Therapeut den Patienten an spezialisiertere Spezialisten überweist, beispielsweise an einen Lungenarzt, einen Spezialisten für Infektionskrankheiten oder einen Allergologen.
Die Diagnose „akute oder chronische Bronchitis“ wird von einem qualifizierten Arzt nach Untersuchung des Patienten gestellt. Die Hauptindikatoren sind Beschwerden, auf deren Grundlage die Diagnose gestellt wird. Der Hauptindikator ist das Vorhandensein von Husten mit weißem und gelbem Auswurf.
Die Diagnose einer Bronchitis umfasst:
- Eine Röntgenaufnahme des Brustkorbs kann bei der Diagnose einer Lungenentzündung oder einer anderen Krankheit helfen, die den Husten verursacht. Röntgenaufnahmen werden am häufigsten Rauchern, auch ehemaligen Rauchern, verschrieben.
- Die Lungenfunktionsprüfung wird mit einem Gerät namens Spirometer durchgeführt. Es bestimmt die grundlegenden Eigenschaften der Atmung: wie viel Luft die Lunge aufnehmen kann und wie schnell die Ausatmung erfolgt.
- Allgemeiner Bluttest - Leukozytose, Verschiebung der Leukozytenformel nach links, erhöhte BSG.
- Biochemische Studien – erhöhte Blutspiegel von Akute-Phase-Proteinen, a2- und γ-Globulinen, erhöhte Aktivität des Angiotensin-Converting-Enzyms. Manchmal entwickelt sich eine Hypoxämie.
- Bakteriologische Untersuchung – Sputumkultur.
- Serologische Analyse – Bestimmung von Antikörpern gegen Viren oder Mykoplasmen.
Behandlung von Bronchitis bei Erwachsenen
Die Behandlung von Bronchitis ist ein umstrittenes und vielschichtiges Thema, da es viele Methoden zur Unterdrückung der Symptome und der primären Krankheitsursachen gibt. Hier wichtige Rolle spielen die Prinzipien, auf denen therapeutische Maßnahmen basieren.
Wenn die Aufgabe gestellt wird, wie Bronchitis bei Erwachsenen behandelt werden soll, können vier Hauptstadien der Behandlung unterschieden werden:
- Der erste Schritt ist die freiwillige Raucherentwöhnung. Dadurch wird die Wirksamkeit der Behandlung deutlich erhöht.
- Im zweiten Stadium werden Medikamente verschrieben, die die Bronchien erweitern, indem sie Rezeptoren stimulieren: Bromid, Salbutamol, Terbutalin, Fenoterol, Ipratropiumbromid.
- Verschreiben Sie schleimlösende und schleimlösende Medikamente, die die Sputumproduktion fördern. Sie stellen die Leistungsfähigkeit des Bronchialepithels wieder her und verdünnen den Auswurf.
- Im vierten Stadium der Behandlung von Bronchitis werden nur Antibiotika verschrieben: oral, intramuskulär und intravenös.
Einhaltung des Regimes:
- Vor dem Hintergrund einer Verschlimmerung der Bronchitis wird traditionell empfohlen, viel Flüssigkeit zu sich zu nehmen. Bei einem Erwachsenen sollte die tägliche Flüssigkeitsaufnahme mindestens 3 – 3,5 Liter betragen. Basisches Fruchtgetränk, heiße Milch und Borjomi im Verhältnis 1:1 werden in der Regel gut vertragen.
- Die Zusammensetzung der täglichen Nahrungsaufnahme erfährt mehrere Veränderungen, die hinsichtlich Proteinen und Vitaminen vollständig sein sollen. Die tägliche Ernährung muss eine ausreichende Menge an Proteinen und Vitaminen enthalten. Es ist wichtig, so viel Obst und Gemüse wie möglich aufzunehmen.
- Beseitigung physikalischer und chemischer Faktoren, die Husten auslösen (Staub, Rauch usw.);
- Wenn die Luft trocken ist, ist der Husten viel stärker. Versuchen Sie daher, die Luft im Raum, in dem sich der Patient befindet, zu befeuchten. Hierzu nutzen Sie am besten einen Luftreiniger und Luftbefeuchter. Es empfiehlt sich außerdem, täglich eine Nassreinigung des Patientenzimmers durchzuführen, um die Luft zu reinigen.
Physiotherapie
Physiotherapie ist bei Bronchitis sehr wirksam und wird zusätzlich zur medikamentösen Therapie verordnet. Zu den physiotherapeutischen Verfahren zählen Quarzbehandlung, UHF, Ozekirit und Inhalationen.
- Erwärmung der Brust – nur zusätzlich verordnet medizinische Verfahren nachdem die Verschlimmerung einer chronischen Bronchitis gelindert wurde oder die erste Stufe der Behandlung einer akuten Bronchitis abgeschlossen ist.
- Massage – durchgeführt, wenn der Auswurf schlecht abgesondert wird, sorgt für eine bessere Öffnung der Bronchien und eine Beschleunigung des Abflusses von serös-eitrigem oder eitrigem Auswurf.
- Therapeutische Atemübungen – helfen, die normale Atmung wiederherzustellen und Atemnot zu beseitigen.
- Inhalationen. Es ist schwierig, sie ausschließlich als körperliche Eingriffe zu bezeichnen, da es sich bei solchen Eingriffen größtenteils um vollwertige Therapien handelt.
Medikamente gegen Bronchitis für Erwachsene
Bevor Sie Medikamente einnehmen, konsultieren Sie unbedingt Ihren Arzt.
Bronchodilatatoren
Um den Auswurf von Sputum zu verbessern, werden Bronchodilatatoren verschrieben. Erwachsenen mit Bronchitis mit feuchtem Husten werden in der Regel Tabletten verschrieben:
Expektorantien:
- Mukaltin. Verflüssigt zähen Schleim und erleichtert so dessen Austritt aus den Bronchien.
- Produkte auf Basis des Krauts Thermopsis – Thermopsol und Codelac Broncho.
- Gerbionsirup, Stoptussin Phyto, Bronchicum, Pertusin und Gelomirtol basieren auf Heilkräutern.
- ACC (Acetylcystein). Ein wirksames Produkt mit direkter Wirkung. Hat eine direkte Wirkung auf den Auswurf. Bei falscher Dosierung kann es zu Durchfall, Erbrechen und Sodbrennen kommen.
Es ist notwendig, diese Medikamente gegen Symptome einer akuten Bronchitis zur Behandlung einzunehmen, bis der Schleim die Bronchien vollständig verlassen hat. Die Behandlungsdauer mit Kräutern beträgt etwa 3 Wochen, mit Medikamenten 7-14 Tage.
Antibiotika
Eine antibakterielle Therapie wird in komplizierten Fällen einer akuten Bronchitis eingesetzt, wenn die symptomatische und pathogenetische Therapie keine Wirksamkeit zeigt, bei geschwächten Personen, wenn sich der Auswurf verändert (schleimiger Auswurf wird eitrig).
Sie sollten nicht versuchen, selbst herauszufinden, welche Antibiotika gegen Bronchitis bei Erwachsenen am wirksamsten sind – es gibt mehrere Medikamentengruppen, die jeweils gegen bestimmte Mikroorganismen wirksam sind. Am häufigsten verwendet:
- Penicilline (Amoxiclav),
- Makrolide (Azithromycin, Rovamycin),
- Cephalosporine (Ceftriaxon),
- Fluorchinolone (Levofloxacin).
Auch die Dosierung muss vom Arzt festgelegt werden. Wenn Sie unkontrolliert Medikamente mit antibakterieller Wirkung einnehmen, können Sie die Darmflora ernsthaft stören und die Immunität erheblich schwächen. Sie müssen diese Medikamente streng nach Zeitplan einnehmen, ohne den Behandlungsverlauf zu verkürzen oder zu verlängern.
Antiseptika
Arzneimittel mit antiseptischer Wirkung werden überwiegend in Form von Inhalationen eingesetzt. Bei akuter Bronchitis werden Erwachsene zur Linderung der Symptome mit Inhalationen durch einen Vernebler mit Lösungen von Medikamenten wie Rivanol, Dioxidin behandelt.
Die Prognose von Bronchitis-Symptomen ist bei rationeller Behandlung bei Erwachsenen in der Regel günstig. Die vollständige Heilung erfolgt in der Regel innerhalb von 2–4 Wochen. Die Prognose einer Bronchiolitis ist schwerwiegender und hängt vom rechtzeitigen Beginn einer intensiven Behandlung ab. Bei verspäteter Diagnose und vorzeitiger Behandlung können sich Symptome einer chronischen Ateminsuffizienz entwickeln.
Volksheilmittel gegen Bronchitis
- Etwas Wasser aufkochen, 2 Tropfen Tannen-, Eukalyptus-, Kiefern- oder Teebaumöl hinzufügen. Beugen Sie sich über den Behälter mit der resultierenden Mischung und atmen Sie den Dampf 5-7 Minuten lang ein.
- Ein sehr altes und wirksames Rezept ist ein Rettich. Darin wird eine kleine Vertiefung gemacht, in die ein Teelöffel Honig gegeben wird. Nach einiger Zeit produziert der Rettich Saft und kann dreimal täglich verzehrt werden. Dies ist eine gute Möglichkeit, Husten zu lindern, wenn Sie nicht allergisch gegen Honig sind.
- Wir behandeln Bronchitis mit Ringelblumenblüten. Gießen Sie 2 Esslöffel Ringelblumenblüten in ein Glas kochendes Wasser und lassen Sie es 15 Minuten lang im Wasserbad stehen. Nehmen Sie für Erwachsene 1-2 Esslöffel dreimal täglich 15 Minuten vor den Mahlzeiten ein.
- Gießen Sie ein Glas Milch in eine Emailleschüssel, fügen Sie 1 Esslöffel trockenes Salbeikraut hinzu, decken Sie es fest mit einem Deckel ab, bringen Sie es bei schwacher Hitze zum Kochen, lassen Sie es abkühlen und abseihen. Anschließend erneut zum Kochen bringen und mit einem Deckel abdecken. Trinken Sie das fertige Produkt heiß vor dem Schlafengehen.
- Meerrettich und Honig. Das Produkt hilft im Kampf gegen Bronchitis und Lungenerkrankungen. Vier Teile Meerrettich durch eine Reibe geben und mit 5 Teilen Honig vermischen. Nehmen Sie einen Löffel nach den Mahlzeiten ein.
- Nehmen Sie 2 Teile Süßholzwurzel und 1 Teil Lindenblüte. Machen Sie einen Sud aus dem Kraut und verwenden Sie ihn bei trockenem Husten oder übermäßig zähem Auswurf.
- 10 g getrocknete und zerkleinerte Mandarinenschale in 100 ml kochendes Wasser geben, stehen lassen und abseihen. 5-mal täglich 1 Esslöffel vor den Mahlzeiten einnehmen. Wird als schleimlösendes Mittel verwendet.
Eine langfristige Behandlung einer Bronchitis zu Hause führt oft zu gefährlichen Komplikationen. Wenn der Husten nach einem Monat nicht verschwindet, wenden Sie sich an die Klinik. Die Verweigerung der Behandlung oder das Vertrauen auf das Wissen eines Apothekers bei Erwachsenen und älteren Menschen kann zu Bronchotracheitis, eitriger Infektion, Tracheobronchitis, Tracheitis und langer Rehabilitation führen.
Verhütung
Primäre Präventionsmaßnahmen:
- Bei Erwachsenen ist es zur Vorbeugung einer Bronchitis wichtig, vollständig mit dem Rauchen aufzuhören und regelmäßig Alkohol zu trinken. Solche Missbräuche wirken sich negativ auf den Allgemeinzustand des Körpers aus und können zu Bronchitis und anderen Krankheiten führen.
- Einfluss begrenzen Schadstoffe und Gase, die eingeatmet werden müssen;
- rechtzeitig mit der Behandlung verschiedener Infektionen beginnen;
- den Körper nicht unterkühlen;
- achten Sie auf die Aufrechterhaltung der Immunität;
- Halten Sie während der Heizperiode eine normale Luftfeuchtigkeit im Raum aufrecht.
Zur Sekundärprävention gehören:
- Alle oben eliminieren die aufgeführten Faktoren Risiko. Rechtzeitige Diagnose und frühzeitige Behandlung einer akuten Bronchitis (oder Exazerbationen einer chronischen Bronchitis).
- Den Körper im Sommer abhärten.
- Prävention akuter respiratorischer Virusinfektionen (ARVI) während der Epidemie (normalerweise von November bis März).
- Prophylaktische Anwendung antibakterieller Medikamente für 5–7 Tage während der Verschlimmerung einer durch ein Virus verursachten Bronchitis.
- Tägliche Atemübungen (verhindert Schleimstau und Infektionen im Bronchialbaum).
Bronchitis bei Erwachsenen ist eine gefährliche Krankheit, die nicht allein behandelt werden kann. Eine Selbstmedikation kann schwerwiegende Folgen in Form von Arbeitsunfähigkeit haben, in manchen Fällen besteht sogar Lebensgefahr. Eine rechtzeitige Konsultation eines Arztes und eine rechtzeitige Diagnose helfen bereits im Anfangsstadium einer Bronchitis, Komplikationen zu vermeiden und die Symptome zu lindern.
Kommentar hinzufügen Antwort abbrechen
© Alle Informationen auf der Website „Symptome und Behandlung“ dienen zu Informationszwecken. Machen Sie keine Selbstmedikation, sondern konsultieren Sie einen erfahrenen Arzt. | Nutzungsvereinbarung und Kontakte |
1568 0
Chronische Bronchitis (CB)- eine chronisch fortschreitende Erkrankung, die auf einer degenerativ-entzündlichen Schädigung der Schleimhaut des Tracheobronchialbaums beruht und sich in der Regel als Folge einer anhaltenden Reizung der Atemwege durch Schadstoffe mit Umstrukturierung des Sekretionsapparats und klinisch sklerotischen Veränderungen der Bronchialwand entwickelt äußert sich durch Husten, Auswurf und (oder) Atemnot.
Nach WHO-Kriterien können wir nur dann von CB sprechen, wenn das Hauptsymptom der Krankheit vorliegt- Bei dem Patienten wurde seit mindestens zwei Jahren Husten beobachtet (in jedem Jahr müssen Hustenanfälle vom Patienten oder Arzt mindestens drei Monate lang aufgezeichnet werden). In anderen Fällen muss die Frage gestellt werden, ob der Patient entweder an einer rezidivierenden akuten oder an einer länger anhaltenden Bronchitis leidet.
Darüber hinaus kann eine CB-Diagnose bei einem Patienten nur gestellt werden, wenn die sogenannte „sekundäre Bronchitis“ (B.E. Votchal), die mit anderen Organen und Systemen des Körpers einhergeht, oder eine andere Art von Entzündung des Tracheobronchialbaums (Asthma bronchiale) ausgeschlossen wird , Tuberkulose, Tumor, Urämie, Kreislaufversagen, Mukoviszidose usw.).
Ätiologie und Pathogenese
Grundlage der chronischen Bronchitis ist in allen Fällen eine degenerativ-entzündliche Schädigung der Schleimhaut des Tracheobronchialbaums, die sich in einer chronischen Schleimhautentzündung mit anschließender irreversibler Umstrukturierung mit Ersatz des Flimmerepithels durch mehrschichtiges Epithel, Hypertrophie und anschließend äußert Atrophie der Bronchialdrüsen, Zerstörung der elastischen Kollagenbasis der Lunge und Bildung von Fibrose und sekundärem obstruktivem Emphysem.Gleichzeitig sind die Hauptfaktoren für die Bildung von CB eine langfristige Belastung der Atemwege durch verschiedene Schadstoffe (Tabakrauch aus Aktiv- und Passivrauchen, Kohlenmonoxid, Industriestaub aller Art etc.), die zu Schäden führt zur Schleimhaut des Tracheobronchialbaums. Sehr selten ist die Entwicklung von CB mit wiederkehrenden viralen und bakteriellen Infektionen (Keuchhusten, Parainfluenza usw.) verbunden, begleitet von tiefen nekrotischen und anschließend narben-atrophischen Läsionen der Schleimhaut des Tracheobronchialbaums.
Alle diese Faktoren lösen einen einzigen pathomorphologischen Prozess aus: Zunächst kommt es zu einer Reizung der Schleimhaut mit einer Überproduktion von Schleim, gefolgt vom Absterben des Flimmerepithels und dessen Ersatz durch ein mehrschichtiges, und es entwickelt sich eine Hypertrophie der Schleimdrüsen. All dies führt zu Störungen der mukoziliären Clearance des Tracheobronchialbaums und zu einer Verzögerung von Schleim und Fremdstoffen in den Lumen der Atemwege, was zusammen mit den daraus resultierenden Störungen im lokalen Lungenabwehrsystem zur Anreicherung von Eiterstoffen beiträgt Entzündungen, die tiefe irreversible Schäden an den Schleim- und Submukosaschichten der Bronchien und Bronchiolen bis hin zur Entwicklung von Bronchiektasen weiter verschlimmern.
Gleichzeitig kommt es zur Entwicklung eines entzündlichen Ödems der Schleimhaut der distalen Bronchien und Bronchiolen, eines vorübergehenden Bronchospasmus aufgrund der Aktivierung des parasympathischen Nervensystems des Bronchialbaums sowie einer Verstopfung des Lumens kleiner Bronchien mit Schleim der Bronchialobstruktion, die zu Gasaustauschstörungen und Störungen der alveolären Ventilation in Form von alveolärer Hypoxämie und Hyperkapnie führt. Durch die Überdehnung der Alveolen entsteht nach und nach ein Emphysem, das auch durch die Zerstörung der elastischen Kollagenbasis ihrer Wände aufgrund eines sekundären Mangels des Enzyms Alpha-1 – Antitrypsin infolge der Einwirkung von Tabakrauch begünstigt wird.
Das daraus resultierende Emphysem löst wiederum einen Teufelskreis aus: Es kommt zu einer fortschreitenden mechanischen Kompression der terminalen Bronchiolen durch geschwollene Alveolen, und die Hypoventilation der Alveolen nimmt mit der alveolären und in der Folge arteriellen Hypoxämie zu.
Um die nachteiligen Auswirkungen einer ungleichmäßigen Belüftung der Alveolen auf den Körper zu überwinden, kommt es zu einem Reflexkrampf der Arteriolen des Lungenkreislaufs, der mit fortschreitender Krankheit und Entwicklung einer Hypoxämie einen generalisierten Charakter annimmt und die Entwicklung einer anhaltenden Erkrankung bestimmt arterielle Hypertonie im Lungenkreislauf und die Entstehung einer natürlichen Hypertrophie der rechten Herzkammer, des sogenannten Lungenherzens. Die Endphase der Krankheitsentwicklung ist der Beginn der Dekompensation des Cor pulmonale.
Krankheitsbild
Das klinische Bild einer chronischen Bronchitis ist vielfältig und hängt von der Form der Erkrankung, dem Stadium und dem Vorliegen bestimmter Komplikationen ab. Traditionell werden mehrere klinische Formen der chronischen Bronchitis berücksichtigt.Chronische Simplex-Bronchitis (Katarrhal, Raucherhusten).
Bei dieser Krankheitsform ist das wichtigste und oft einzige Krankheitssymptom ein Husten, der normalerweise produktiv ist und morgens und tagsüber kleine Mengen schleimigen Auswurfs freisetzt. Meistens stört der Husten des Patienten ihn nicht wesentlich; die Menschen halten ihn oft für charakteristisch für ihren Körper und betrachten ihn als eine natürliche Reaktion auf das Rauchen. Wie die Praxis zeigt, ist es nur durch gezielte, häufig durchgeführte Screenings, Untersuchungen und Befragungen möglich, dieses Stadium (Form) einer chronischen Erkrankung bei einem Patienten festzustellen. Gleichzeitig ist es bei einer körperlichen und instrumentellen Untersuchung des Patienten nicht möglich, körperliche Symptome zu erkennen (nur manchmal werden Atembeschwerden festgestellt).Eine endoskopische Untersuchung des Tracheobronchialbaums kann Anzeichen einer lokalen und seltener einer diffusen katarrhalischen Endobronchitis mit hyperämischer und ödematöser Schleimhaut aufdecken.
Chronische eitrige Bronchitis (CPB)
Ein charakteristisches Merkmal dieser Form von CB ist die Hinzufügung (permanent oder während Phasen der Exazerbation) einer eitrigen Entzündung, die meist mit ätiologischen Erregern wie Haemophilus influenzae, Moraxella catarrhalis und Streptococcus pneumoniae verbunden ist. Ein charakteristisches Symptom ist die Freisetzung von eitrigem Auswurf beim Husten. Häufig wird die Entwicklung von CGD durch sekundäre Defekte des Immunsystems begünstigt, die sich im Körper in Form einer Hypogammaglobulinämie bilden, einem Mangel bei der Produktion von Immunglobulinen bestimmter Klassen, vor allem des sekretorischen Immunglobulins A.Bei dieser Krankheitsform sind die Phasen der Exazerbation und Remission recht deutlich sichtbar; eine Exazerbation tritt häufig bei Unterkühlung und zusätzlich einer respiratorischen Virusinfektion auf und äußert sich in Form von leichtem Fieber, zunehmender Schwäche und Müdigkeit usw eine merkliche Zunahme der Auswurfmenge. Charakteristisch sind endoskopische Krankheitszeichen – Erkennung eines Bildes einer lokalen oder diffusen katarrhalisch-eitrigen (eitrigen) Endobronchitis bei der Bronchoskopie. Bei länger anhaltender eitriger Entzündung im Tracheobronchialbaum wird der Verlauf der CGD durch die Entwicklung einer Bronchiektasie erschwert.
Chronisch obstruktive Bronchitis
Chronisch obstruktive Bronchitis (COB)- eine spezielle klinische Form der chronischen Bronchitis, die durch eine fortschreitende Obstruktion der Atemwege gekennzeichnet ist, bestehend aus reversiblem Anschwellen der Schleimhaut, Hypersekretion von Schleim mit Obstruktion des Bronchiolenlumens und in geringerem Maße einem Spasmus der glatten Bronchien Muskeln der Bronchien) und irreversible (obstruktives Emphysem mit Kompression kleiner Atemwege, entzündliche Obliteration der Bronchiolen) Komponenten.Das charakteristische Syndrom dieser Form der chronischen Erkrankung ist eine mit der Zeit zunehmende exspiratorische Atemnot, die in einem sehr weiten Spektrum variiert – vom Atemnotgefühl bei erheblicher körperlicher Anstrengung bis hin zu schwerem Atemversagen, das bereits bei geringer körperlicher Belastung festgestellt werden kann Bewegung und in Ruhe. Gleichzeitig wird der Patient von Husten mit Auswurf geplagt, der in manchen Fällen eitrig werden kann (chronische eitrig-obstruktive Bronchitis). Mit fortschreitender Krankheit wird der Verlauf durch das Hinzukommen eines sekundären obstruktiven Emphysems der Lunge und des Cor pulmonale erschwert, was das Atemversagen und die Schwere des Zustands des Patienten weiter verschlimmert.
Das klinische Bild des fortgeschrittenen komplizierten Stadiums von COB, mit dem Ärzte am häufigsten konfrontiert werden, ist recht gut bekannt – der Arzt sieht vor sich einen Patienten, der über Atemnot, die sich bei körperlicher Aktivität verschlimmert, und Husten mit Auswurf klagt. Gleichzeitig stellt der Patient fest, dass er sich in Ruhe recht gut fühlt und Atemnot erst bei einer bestimmten körperlichen Aktivität zu stören beginnt.
Im Gegensatz zu Patienten mit Asthma bronchiale werden Erstickungsanfälle in Ruhe oder im Schlaf in der Regel nicht beobachtet; Patienten mit COB vertragen das Einatmen stechender Gerüche und kalter Luft recht gelassen. Bei der Untersuchung und körperlichen Untersuchung wird auf eine Vergrößerung des Brustvolumens und eine Einschränkung seiner Auslenkung beim Atmen, auf erweiterte Interkostalräume, eine Vorwölbung der Fossa supraclavicularis und das Vorhandensein einer epigastrischen Pulsation hingewiesen.
Bei der Perkussion wird ein Kastenklang bestimmt; aufgrund der Schwere des Emphysems ist es oft schwierig, die Grenzen der Herzdämpfung zu bestimmen. Die Atmung ist meist deutlich geschwächt (manchmal diagnostizieren Ärzte bei diesen Patienten fälschlicherweise eine „stille Lunge“ oder sogar einen Pneumothorax), wogegen nur vereinzelt leises Keuchen zu hören ist. In fortgeschrittenen Fällen ist häufig eine vergrößerte Leber sowie das Vorliegen einer Pastosität und Schwellung der Beine festzustellen.
Eine Röntgenuntersuchung der Brustorgane zeigt bei der Untersuchung klassische Anzeichen eines Emphysems und einer Pneumosklerose Funktionen des äußeren Atmungsapparates (REV)- das Vorliegen einer Atemwegsobstruktion in Form einer Verengung forciertes Exspirationsvolumen in 1 Sekunde (FEV1), Verhältnis von FEV1 zu Vitalkapazität der Lunge (VC) oder zu forcierte Vitalkapazität (FVC), Reduzierung der maximalen exspiratorischen Flussrate bei 25 %, 50 % oder 75 % FVC. Gleichzeitig kann es zu einer Abnahme der Vitalkapazität und einer Erhöhung der restlichen Lungenkapazität kommen.
Ein ähnlicher Verlauf von COB ist auch durch das Vorhandensein von Hyperkapnie und Hypoxämie des arteriellen Blutes gekennzeichnet. Eine frühzeitige Überprüfung der Entwicklung eines Cor pulmonale und einer auftretenden Hypertonie im Lungenarteriensystem ist wichtig für die Bestimmung der Prognose. In diesem Zusammenhang ist es zwingend erforderlich, den Druck in der Lungenarterie durch Aufnahme einer Jugularphlebographie oder Plethysmographie zu bestimmen sowie eine Ultraschalluntersuchung des rechten Herzens (der Dicke der Wände des rechten Ventrikels) durchzuführen.
Patienten mit den Anfangsstadien einer chronisch obstruktiven Bronchitis konsultieren viel seltener einen Arzt, wenn die obstruktive Komponente vorübergehend und reversibel ist und den Patienten subjektiv nicht stört. In diesen Fällen ist es bei einem Patienten, der über einen längeren Zeitraum hustet, bei einer körperlichen Untersuchung nur in Zeiten der Verschlimmerung der Krankheit möglich, das Vorhandensein einzelner pfeifender Geräusche über der Lunge und bei der Untersuchung der Atemfunktion festzustellen ist es möglich, obstruktive Atemstörungen zu erkennen und auf dieser Grundlage festzustellen, ob bei dem Patienten ein COB im Anfangsstadium vorliegt. In diesen Fällen ist es von größter Bedeutung, einen Test mit Bronchodilatatoren durchzuführen, um die Reversibilität der bestehenden bronchoobstruktiven Komponente und die Durchführbarkeit einer langfristigen Bronchodilatatortherapie festzustellen.
In diesem Zusammenhang werden alle Patienten nach der ersten Feststellung des Zustands der Durchgängigkeit der Bronchien einer Inhalation eines Bronchodilatators unterzogen. Bei Screening-Studien im ambulanten Bereich sollte Berodual (2 Atemzüge aus einer dosierten Aerosoldose) bevorzugt werden, und im Krankenhausbereich wird die Inhalation von Atrovent oder Traventol (2 Atemzüge) durchgeführt. Nach 10-15 Minuten wird der Zustand der Bronchialdurchgängigkeit erneut erfasst. Wenn sich die Bronchialobstruktionsindikatoren gegenüber dem Ausgangswert um 15 Prozent oder mehr verbessern, wird auf einen positiven Test geschlossen. Nach 12 Stunden oder am nächsten Tag wird der Test mit einem Sympathomimetikum (Berotec, Ventolin etc.) wiederholt.
Einstufung
Gemäß der Internationalen Klassifikation der Krankheiten, Verletzungen und Todesursachen 10 (1995) der WHO werden chronische Krankheiten wie folgt überarbeitet:- J.41 einfache und schleimig-eitrige chronische Bronchitis;
- J.41. 0 einfache chronische Bronchitis;
- J.41. 1 mukopurulente chronische Bronchitis;
- J.44 andere chronisch obstruktive Lungenerkrankungen, darunter: chronisch asthmatische (obstruktive) Bronchitis, emphysematöse chronische Bronchitis, obstruktive chronische Bronchitis, chronische Bronchitis mit Atembeschwerden.
Es ist zu beachten, dass die chronische asthmatische Bronchitis im ICD 10 unter der Rubrik J.46.9 – Asthma bronchiale – klassifiziert wird. Aus diesem Grund ist von der Verwendung des Begriffs „asthmatische Bronchitis“ abzuraten, da eine klare Unterscheidung zwischen zwei verschiedenen nosologischen Formen – Asthma bronchiale und COB – nicht möglich ist.
Prüfungsprogramm
Der Plan für die Labor- und Instrumentenuntersuchung von Patienten mit chronischer Bronchitis umfasst:A) In Ambulanzen und Kliniken:
- allgemeine Blutanalyse;
- allgemeine Sputumanalyse, einschließlich Bestimmung des Eosinophilengehalts;
- Untersuchung der externen Atmungsfunktion – Pneumotachometrie und Spirometrie, Aufzeichnung der FVC-Kurve sowie Durchführung eines pharmakologischen Tests mit Berodual;
- Röntgenaufnahme des Brustkorbs und der Nasennebenhöhlen; - EKG;
- Untersuchung durch einen HNO-Arzt.
- Durchführung pharmakologischer Tests zur Untersuchung der Atemfunktion mit Atrovent und Berotek (Ventolin);
- Bestimmung der Blutproteinfraktionen und bei COB – Alpha-Antitrypsin (falls möglich);
- Untersuchung des immunologischen Status (bei chronischer eitriger Bronchitis);
- Durchführung einer Bronchoskopie und bei chronischer eitriger Bronchitis - Bronchographie;
- Bestimmung des Partialdrucks von Sauerstoff und Kohlendioxid im Kapillarblut (bei chronisch obstruktiver Bronchitis);
- Untersuchung des Drucks in der Lungenarterie (juguläre Venographie, Plethysmographie, Echokardiographie) bei COB.
Diagnose und Differentialdiagnose
Die Diagnose von CB basiert auf der Identifizierung eines Patienten mit anhaltendem (mindestens 2 Jahre) Husten mit oder ohne Sputumproduktion und dem Vorhandensein von Risikofaktoren für die Entwicklung von CB (langfristiges Rauchen) im Tracheobronchialbaum , Exposition gegenüber gefährlichen Arbeitsbedingungen, schwere Virusinfektionen usw. .).Wenn davon ausgegangen wird, dass ein Patient an einer chronischen Bronchitis leidet, ist es notwendig, mit dem gesamten Spektrum klinischer, radiologischer, endoskopischer und anderer Methoden andere Krankheiten und pathologische Zustände (Krebs oder Bronchialadenom, Tuberkulose, chronische Sinusitis, Asthma bronchiale, Fremdkörper der Bronchien usw.), was sich in anhaltendem Husten und Atemnot äußern kann. Mit anderen Worten: Die Diagnose CB kann nur durch Ausschluss gestellt werden, nachdem die Möglichkeit ausgeschlossen wurde, dass ein Patient, der schon lange hustet, an einer „sekundären Bronchitis“ leidet.
Der Diagnose von COB kommt daher eine besondere Bedeutung zu diese Form HB trägt am meisten schwieriger Charakter Im weiteren Verlauf kommt es zur Entwicklung schwerwiegender Komplikationen (Emphysem, Cor pulmonale), die den Patienten schnell behindern und zum Tod führen. In diesem Zusammenhang sind zwei Bereiche der Diagnostik von größter Bedeutung. Zunächst muss die Diagnose einer chronischen Bronchitis gestellt werden. Zweitens Durchführung einer gezielten Untersuchung der Funktion des äußeren Atemapparates bei allen Patienten mit CB zum Zweck der frühen (präklinischen) Erkennung des Vorliegens einer Bronchialobstruktion (FVC1-Studie, Bestimmung der maximalen exspiratorischen Flussrate auf dem Niveau von 75). -25 % der forcierten Vitalkapazität der Lunge).
Bei der Identifizierung obstruktiver Atemstörungen sind zur Feststellung der Reversibilität des bronchoobstruktiven Syndroms und zur anschließenden Auswahl einer bronchodilatatorischen Therapie pharmakologische Tests mit Bronchodilatatoren (Sympathomimetikum Ventolin oder Berotec und anticholinerger Blocker Atropin oder Atrovent) indiziert. Der Test gilt als positiv (reversible Bronchialobstruktion), wenn nach Inhalation eines Bronchodilatators die Durchgängigkeit der Bronchien um 15 % oder mehr im Vergleich zum Ausgangswert zunimmt.
Die größten Schwierigkeiten haben Ärzte bei der Differenzialdiagnose von COB und Asthma bronchiale (BA), zumal es bei älteren Patienten, die schon lange rauchen, häufig zu Asthmaerkrankungen kommt. Darüber hinaus ist zu berücksichtigen, dass bei einer Reihe von Patienten BA ohne definierte Anfälle verläuft – bei ihnen tritt die Klinik einer verlängerten Bronchialobstruktion in den Vordergrund, die spontan oder unter dem Einfluss der Behandlung periodisch zunimmt und abnimmt. In diesen diagnostisch schwierigen Fällen ist der Nachweis von Eosinophilen im Sputum wichtig für die Diagnose BA (das Sputum muss erneut untersucht und vor der Mikroskopie nach Ziehl-Nielson oder Romanovsky-Giemsa gefärbt werden!).
Von besonderer Bedeutung für die Überprüfung der Diagnose von Asthma bronchiale ist die Untersuchung von Biopsieproben der Schleimhaut des Tracheobronchialbaums (BA ist durch das Vorhandensein einer Verdickung der Basalmembran und einer Infiltration der Submukosaschicht durch Eosinophile gekennzeichnet) sowie Ex-Juvantibus-Diagnose - eine signifikante Verbesserung des Zustands des Patienten vor dem Hintergrund einer kurzen aktiven entzündungshemmenden Therapie mit inhalativen Glukokortikoid-Medikamenten (Inhacort, Ventolin usw.) sowie der Nachweis erhöhter Spiegel des gesamten Immunglobulins E in Im Gegensatz zur chronisch obstruktiven Bronchitis ist BA auch durch eine ausgeprägte Variabilität der Peak-Fluometrie-Indikatoren gekennzeichnet.
Behandlung chronischer Bronchitis
Die Hauptrichtung der Behandlung und Vorbeugung des Fortschreitens von CB besteht darin, die Auswirkungen schädlicher Verunreinigungen in der Atemluft auf die Atemwege zu beseitigen (Rauchverbot, rationelle Beschäftigung usw.). Die Behandlung der chronischen Bronchitis selbst sollte je nach Krankheitsform und Vorliegen bestimmter Komplikationen differenziert erfolgen.Bei einfachen (katarrhalischen) chronischen Erkrankungen ist die wichtigste und in den meisten Fällen einzige Behandlungsmethode die Verwendung von Expektorantien, die darauf abzielen, die mukoziliäre Clearance zu normalisieren und die Entstehung eitriger Entzündungen zu verhindern.
Traditionell werden Expektorantien nach ihrem Wirkmechanismus unterteilt:
- Reflexwirkung - Thermopsis und Epicuan, Eibisch, wilder Rosmarin, die die Nervenenden in der Magenschleimhaut direkt reizen und dadurch reflexartig eine erhöhte Schleimsekretion durch die Bronchialdrüsen verursachen;
- resorptive Wirkung – Kaliumjodid, Bromhexin (Bisolvon), Thymianöl usw., die bei Aufnahme ins Blut die Bronchialdrüsen erreichen und durch direkte Einwirkung auf diese eine erhöhte Schleimsekretion bewirken;
- Mukolytika und Mukoregulatoren - Ambroxol (Lazolvan), Acetylcestein (Fluimucil, Mucomist), Carbocystein (Broncatar, Mucodin, Mistabron), die Mucopolysaccharide zerstören und die Synthese von Sialumucinen im Sputum stören.
Im Falle einer chronischen katarrhalisch-eitrigen Bronchitis, zusammen mit der Verwendung von schleimlösenden Mitteln, wenn eine Verschlimmerung der Krankheit auftritt, und dies ist angezeigt, wenn sich die Beschaffenheit des Auswurfs zu eitrig verändert, leichtes Fieber und Unwohlsein auftreten, Es werden 1-2-wöchige antibakterielle Therapiekurse durchgeführt.
Gleichzeitig werden (vor Erhalt der Ergebnisse der Sputumkultur und des Antibiogramms des isolierten Erregers) antibakterielle Arzneimittel bevorzugt, auf die Influenzabazillus, Pneumokokken und Moraxellen sehr empfindlich reagieren - Makrolide der neuen Generation (Sumamed, Rovamycin), Amoxicillin, Amoxicillin + Clavulansäure (Augmentin, Clavocillin), Clindamycin in Kombination mit schleimlösenden Arzneimitteln. Nach Erhalt der Ergebnisse der bakteriologischen Untersuchung werden je nach klinischer Wirkung und isolierter Mikroflora Anpassungen der Behandlung vorgenommen (Cephalosporine, Fluorchinolone etc.).
Bei schwerer eitriger Endobronchitis während der Verschlimmerung einer chronischen eitrigen Bronchitis ist es ratsam, wiederholte sanitäre Bronchofibroskopien durchzuführen.
Die Behandlung der chronisch obstruktiven Bronchitis ist eine komplexe und komplexe Aufgabe. Es hat mehrere strategische Richtungen.
Nivellierung (Reduzierung) der Manifestationen einer Bronchialobstruktion, die zur Entwicklung irreversibler Veränderungen aufgrund der Bildung eines obstruktiven Emphysems und einer reflektorischen Hypertonie im Lungenarteriensystem und im Lungenherz als Reaktion auf eine alveoläre Hypoxämie beiträgt. Spezielle Bedeutung diese Richtung Die Behandlung erfolgt im Anfangsstadium der COB, wenn die bestehenden sekundären Veränderungen noch funktioneller Natur sind und medikamentös korrigiert werden können.
Dabei ist zu berücksichtigen, dass an der Entstehung des bronchoobstruktiven Syndroms bei Patienten mit COB verschiedene pathogenetische Faktoren beteiligt sind, von denen viele aktiv beeinflusst werden können. So haben Krämpfe der glatten Muskulatur der Bronchien und Schwellungen der Schleimhaut sowie die Verstopfung des Lumens der Bronchien und Bronchiolen mit Schleim eine gewisse Bedeutung für die Entstehung des bronchoobstruktiven Syndroms. Deshalb spielen neben dem Einsatz von Mukolytika auch verschiedene Bronchodilatatoren eine wichtige Rolle bei der Behandlung von COB. Die Verordnung dieser Medikamente sollte differenziert nach den Ergebnissen der Atemfunktionsprüfung und der Prüfung mit Bronchodilatatoren erfolgen.
Traditionell werden inhalative selektive Sympathomimetika (Salbutamol, Berotec) und anticholinerge Blocker (Atrovent) zur Behandlung der chronisch obstruktiven Bronchitis eingesetzt. Sie werden normalerweise in mittleren therapeutischen Dosen verschrieben, 1 Inhalation 3-4 mal täglich. Die Praxis zeigt jedoch, dass Sympathomimetika im Gegensatz zu Patienten mit Asthma bronchiale bei Patienten mit COB deutlich weniger wirksam sind und häufig Arzneimitteln mit anticholinerger Wirkung unterlegen sind. Deshalb gewinnen anticholinerge Blocker in der Behandlung von Patienten mit COB, insbesondere während der Langzeittherapie, auch bei Patienten mit bestehendem Lungenemphysem, zunehmend an Bedeutung und gelten zu Recht als Mittel der ersten Wahl bei der Behandlung von COB.
Üblicherweise wird Atrovent (Ipratropiumbromid) verwendet, ein kompetitiver Antagonist von Acetylcholin. Es blockiert Muskarinrezeptoren der glatten Muskulatur des Trachebronchialbaums, reduziert die Sekretion der Bronchialdrüsen und die Schwellung der Schleimhaut und verhindert außerdem die Acetylcholin-vermittelte Stimulation der sensorischen Fasern des Vagusnervs bei Reizung durch verschiedene Faktoren. Normalerweise wird das Medikament über einen langen Zeitraum (Monate) 2 Inhalationen 3-4 mal täglich angewendet.
Gleichzeitig ist die Verwendung von Bronchodilatatoren bei der Behandlung von Patienten mit chronisch obstruktiver Bronchitis traditionell und gerechtfertigt. Dabei handelt es sich um eine Kombination aus einem anticholinergen Blocker und einem Sympathomimetikum – Solutan, Theophedrin. Eine gute Alternative dazu ist die Verwendung des Arzneimittels Berodual – einer Kombination aus Ipratropiumbromid und Fenoterolhydrobromid, entweder in Form von Inhalationen (2 Inhalationen 3-4 mal täglich) mit einem Dosieraerosol oder mit einem tragbaren Vernebler. Methylxanthine, insbesondere ihre verlängerten Retardformen, haben auch eine gewisse Bedeutung bei der Behandlung von Patienten mit COB.
Da der entstehende Auswurf auch die Erscheinungen einer Bronchialobstruktion verschlimmern kann, ist der Einsatz schleimlösender Medikamente bei der Behandlung von COB zwingend erforderlich.
Die wichtigste Richtung bei der Behandlung von COB, insbesondere wenn der Verlauf durch die Entwicklung eines Emphysems und eines Cor pulmonale erschwert wird, ist die langfristige Low-Flow-Sauerstofftherapie. Das Hauptziel dieser Behandlung besteht darin, die Entwicklung zu verlangsamen und eine bestehende alveoläre Hypoxämie auszugleichen, was zu einer Verbesserung der Blutgaszusammensetzung führt (Ziel ist die Aufrechterhaltung des Sauerstoffpartialdrucks auf dem Niveau von 55-60 mm Hg). eine Abnahme des Drucks in der Lungenarterie und letztendlich eine Verbesserung klinischer Zustand und die Prognose des Patienten. Bei anhaltendem Absinken des Sauerstoffpartialdrucks unter 55 mmHg wird eine Low-Flow-Sauerstofftherapie verordnet. Kunst. (Hämoglobin-Sauerstoffsättigung 55 %).
Bei der Verabreichung einer Sauerstofftherapie reicht es in der Regel aus, mindestens 18 Stunden am Tag, auch während des Schlafs, einen geringen Fluss (2–5 l/min) von 100 % befeuchtetem Sauerstoff durch Nasenkanülen zu verwenden (eine Sauerstofftherapie während des Schlafs verringert das Risiko). Arrhythmien).
Der Einsatz von Glukokortikoiden ist nur bei einer Kombination von chronisch obstruktiver Bronchitis mit Asthma bronchiale gerechtfertigt, wenn die Beteiligung des allergischen Mechanismus an der Bildung des Bronchos, auch im Labor (Nachweis von Eosinophilen im Sputum), nachgewiesen wurde -obstruktive Komponente.
Während der Exazerbation von COB ist bei Vorliegen klinischer Vergiftungssymptome und dem Auftreten von eitrigem Auswurf eine antibakterielle Therapie obligatorisch.
Der Einsatz verschiedener kardiovaskulärer Medikamente bei Patienten mit COB mit Anzeichen einer Kreislaufdekompensation ist recht umstritten und oft widersprüchlich. Somit besteht kein Zweifel daran, dass der vorsichtige Einsatz von Herzglykosiden bei Anzeichen einer Durchblutungsstörung im Lungenkreislauf gerechtfertigt ist, in anderen Fällen ist der Einsatz dieser Arzneimittel jedoch nicht immer gerechtfertigt. Der weit verbreitete Einsatz von Arzneimitteln mit direkter gefäßerweiternder Wirkung (Nitrate, Calciumantagonisten etc.) ist nicht ratsam, da diese Arzneimittel aufgrund der Gefäßerweiterung im Lungenarteriensystem die Durchblutung in ausreichend belüfteten Bereichen verringern und in begrenzten Bereichen zunehmen können Beatmung, die zu einem Abfall des Partialdrucks im Blut führt und die Gewebehypoxie verschlimmert.
Diese ungünstige Wirkung von Nitraten wird bis zu einem gewissen Grad durch die ausgeprägte bronchodilatatorische Wirkung von Calciumantagonisten (Nefidipin) ausgeglichen, weshalb diese Medikamente recht erfolgreich bei der Behandlung schwerer Fälle von COB eingesetzt werden. Die ersten Erfahrungen mit dem Einsatz von Angiotensin-Converting-Enzym-Inhibitoren zur Behandlung der chronisch obstruktiven Bronchitis sind vielversprechend.
Einen wichtigen Platz bei der Behandlung von COB nehmen Methoden therapeutischer Atemübungen ein, die darauf abzielen, die Drainagefunktion des Bronchialbaums zu verbessern und die Atemmuskulatur zu trainieren. Dabei kommt den physiotherapeutischen Behandlungsmethoden und der therapeutischen Massage der Atemmuskulatur eine gewisse Bedeutung zu.
V.G. Alekseev, V.N. Jakowlew
Bronchitis: klinische Manifestationen, Ursachen, Entwicklungsmechanismus
Bronchitis bezeichnet Erkrankungen der Atemwege und ist eine diffuse Entzündung der Schleimhaut der Luftröhre und der Bronchien. Das klinische Bild einer Bronchitis kann je nach Form des pathologischen Prozesses sowie der Schwere seines Verlaufs unterschiedlich sein.
Nach der internationalen Klassifikation wird Bronchitis in akute und chronische unterteilt. Die erste ist durch einen akuten Verlauf, eine erhöhte Auswurfproduktion und einen trockenen Husten gekennzeichnet, der sich nachts verschlimmert. Nach ein paar Tagen wird der Husten feucht und es beginnt Auswurf auszutreten. Eine akute Bronchitis dauert in der Regel 2–4 Wochen.
Gemäß den Richtlinien der Weltgesundheitsorganisation sind Anzeichen einer Bronchitis, die eine Einstufung als chronisch ermöglichen, ein Husten mit intensiver Bronchialsekretion, der 2 Jahre in Folge länger als 3 Monate anhält.
Beim chronischen Verlauf breitet sich die Schädigung auf den Bronchialbaum aus, die Schutzfunktionen der Bronchien werden gestört, es kommt zu Atembeschwerden, reichlicher Bildung von zähem Auswurf in der Lunge und anhaltendem Husten. Der Hustenreiz mit Auswurf ist morgens besonders stark.
Gründe für die Entstehung einer Bronchitis
Verschiedene Formen der Bronchitis unterscheiden sich in ihren Ursachen, ihrer Pathogenese und ihren klinischen Erscheinungsformen deutlich voneinander.
Grundlage für die Einteilung ist die Ätiologie der akuten Bronchitis, nach der Erkrankungen in folgende Typen eingeteilt werden:
- infektiös (bakterielle, virale, viral-bakterielle, selten Pilzinfektion);
- Aufenthalt unter ungünstigen schädlichen Bedingungen;
- nicht spezifiziert;
- gemischte Ätiologie.
Mehr als die Hälfte aller Krankheitsfälle werden durch virale Erreger verursacht. Die Erreger der viralen Form der Krankheit sind in den meisten Fällen Rhinoviren, Adenoviren, Influenza, Parainfluenza und interstitielle Atemwegsviren.
Von den Bakterien wird die Krankheit am häufigsten durch Pneumokokken, Streptokokken, Haemophilus influenzae und Pseudomonas aeruginosa, Moraxella catarrhalis und Klebsiella verursacht. Pseudomonas aeruginosa und Klebsiella werden häufiger bei Patienten mit Immunschwäche, die Alkohol missbrauchen, nachgewiesen. Bei Rauchern wird die Krankheit häufiger durch Moraxella oder Haemophilus influenzae verursacht. Eine Verschlimmerung der chronischen Form der Krankheit wird häufig durch Pseudomonas aeruginosa und Staphylokokken hervorgerufen.
Eine gemischte Ätiologie der Bronchitis kommt sehr häufig vor. Der primäre Krankheitserreger dringt in den Körper ein und beeinträchtigt die Schutzfunktionen des Immunsystems. Dies schafft günstige Voraussetzungen für die Hinzufügung einer Sekundärinfektion.
Die Hauptursachen einer chronischen Bronchitis sind neben Bakterien und Viren die Einwirkung schädlicher physikalischer und chemischer Faktoren auf die Bronchien (Reizung der Bronchialschleimhaut durch Kohle, Zement, Quarzstaub, Dämpfe von Schwefel, Schwefelwasserstoff, Brom, Chlor, Ammoniak), längerer Kontakt mit Allergenen. In seltenen Fällen wird die Entwicklung einer Pathologie durch genetische Störungen verursacht. Es besteht ein Zusammenhang zwischen der Inzidenzrate und klimatischen Faktoren; in der feuchtkalten Zeit ist ein Anstieg zu beobachten.
Atypische Formen der Bronchitis werden durch Krankheitserreger verursacht, die eine Zwischennische zwischen Viren und Bakterien besetzen. Diese beinhalten:
Atypische Erkrankungen sind durch uncharakteristische Symptome mit der Entwicklung einer Polyserositis, Schäden an Gelenken und inneren Organen gekennzeichnet.
Merkmale der Pathogenese einer Bronchialentzündung
 Die Pathogenese der Bronchitis besteht aus neuroreflexiven und infektiösen Stadien der Krankheitsentwicklung. Unter dem Einfluss provozierender Faktoren werden trophische Störungen in den Wänden der Bronchien beobachtet. Eine Infektionskrankheit beginnt mit der Anheftung eines infektiösen Erregers an die Epithelzellen der Schleimhaut der Atemwege der Lunge. In diesem Fall werden lokale Schutzmechanismen wie Luftfiltration, Befeuchtung, Reinigung gestört und die Aktivität der phagozytischen Funktion von Alveolarmakrophagen und Neutrophilen verringert.
Die Pathogenese der Bronchitis besteht aus neuroreflexiven und infektiösen Stadien der Krankheitsentwicklung. Unter dem Einfluss provozierender Faktoren werden trophische Störungen in den Wänden der Bronchien beobachtet. Eine Infektionskrankheit beginnt mit der Anheftung eines infektiösen Erregers an die Epithelzellen der Schleimhaut der Atemwege der Lunge. In diesem Fall werden lokale Schutzmechanismen wie Luftfiltration, Befeuchtung, Reinigung gestört und die Aktivität der phagozytischen Funktion von Alveolarmakrophagen und Neutrophilen verringert.
Das Eindringen von Krankheitserregern in das Lungengewebe wird auch durch eine Störung des Immunsystems, eine erhöhte Empfindlichkeit des Körpers gegenüber Allergenen oder toxischen Substanzen, die während des Lebens von Krankheitserregern des Entzündungsprozesses entstehen, erleichtert. Bei ständigem Rauchen oder Kontakt mit schädlichen Bedingungen verlangsamt sich die Beseitigung kleinerer Reizstoffe aus der Lunge.
Mit weiterem Fortschreiten der Erkrankung kommt es zu einer Obstruktion des Tracheobronchialbaums, es kommt zu Rötungen und Schwellungen der Schleimhaut und es beginnt eine verstärkte Abschuppung des Hautepithels. Dadurch entsteht ein Exsudat schleimiger oder mukopurulenter Natur. Manchmal kann es zu einer vollständigen Verstopfung des Lumens der Bronchiolen und Bronchien kommen.
In schweren Fällen bildet sich eitriger Auswurf von gelblicher oder grünlicher Farbe. Bei Blutungen aus den Blutgefäßen der Schleimhaut nimmt das Exsudat eine hämorrhagische Form mit braunen Klumpen (rostiger Auswurf) an.
Ein milder Krankheitsgrad ist durch eine Schädigung nur der oberen Schleimhautschichten gekennzeichnet, in schweren Fällen unterliegen alle Schichten der Bronchialwand morphologischen Veränderungen. Bei einem günstigen Verlauf verschwinden die Folgen des Entzündungsprozesses innerhalb von 2-3 Wochen. Bei einer Panbronchitis dauert die Wiederherstellung der tiefen Schleimhautschichten etwa 3-4 Wochen. Wenn pathologische Veränderungen irreversibel werden, wird die akute Phase der Krankheit chronisch.
Die Bedingungen dafür, dass die Pathologie chronisch wird, sind:
- eine Abnahme der körpereigenen Abwehrkräfte gegen Krankheiten, Allergenexposition und Unterkühlung;
- virale Atemwegserkrankungen;
- Herde infektiöser Prozesse in den Organen des Atmungssystems;
- allergische Erkrankungen;
- Herzinsuffizienz mit Lungenstauung;
- Verschlechterung der Drainagefunktion aufgrund von Motilitätsstörungen und Störungen des Flimmerepithels;
- Vorhandensein einer Tracheotomie;
- sozial ungünstige Lebensbedingungen;
- Funktionsstörung des neurohumoralen Regulierungssystems;
- Rauchen, Alkoholismus.
Das Wichtigste bei dieser Art von Pathologie ist die Funktion des Nervensystems.
Die Gesamtheit der Erscheinungsformen einer Bronchitis
Die Symptome einer Bronchitis weisen je nach Krankheitsform erhebliche Unterschiede auf. Um den Zustand des Patienten richtig einzuschätzen und eine geeignete Behandlung zu verschreiben, ist es daher notwendig, ihn rechtzeitig zu erkennen Unterscheidungsmerkmale Pathologie.
Klinisches Bild einer akuten Bronchitis
 Das klinische Bild einer akuten Bronchitis im Anfangsstadium äußert sich in Anzeichen akuter Atemwegsinfektionen, laufender Nase, allgemeiner Schwäche, Kopfschmerzen, leichtem Anstieg der Körpertemperatur, Rötung, Halsschmerzen. Zusammen mit diesen Symptomen tritt ein trockener, schmerzhafter Husten auf.
Das klinische Bild einer akuten Bronchitis im Anfangsstadium äußert sich in Anzeichen akuter Atemwegsinfektionen, laufender Nase, allgemeiner Schwäche, Kopfschmerzen, leichtem Anstieg der Körpertemperatur, Rötung, Halsschmerzen. Zusammen mit diesen Symptomen tritt ein trockener, schmerzhafter Husten auf.
Die Patienten klagen über ein wundes Gefühl hinter dem Brustbein. Nach einigen Tagen nimmt der Husten einen feuchten Charakter an, wird weicher und das Schleimexsudat beginnt zu verschwinden (katarrhalische Form der Krankheit). Wenn zu einer viralen Pathologie eine Infektion mit einem bakteriellen Erreger hinzukommt, wird der Auswurf schleimig-eitrig. Eitriger Auswurf bei akuter Bronchitis ist äußerst selten. Bei starken Hustenanfällen kann das Exsudat blutig sein.
Wenn sich vor dem Hintergrund einer Bronchitis eine Entzündung der Bronchiolen entwickelt, können Symptome einer Ateminsuffizienz wie Atemnot und bläuliche Haut auftreten. Schnelles Atmen kann auf die Entwicklung eines Bronchialobstruktionssyndroms hinweisen.
Beim Klopfen auf die Brust verändern sich der Schlagklang und das Zittern der Stimme meist nicht. Schweres Atmen ist zu hören. Im Anfangsstadium der Krankheit wird trockenes Keuchen beobachtet, wenn der Auswurf austritt, wird er feucht.
Im Blut kommt es zu einem mäßigen Anstieg der Leukozytenzahl, wobei Neutrophile überwiegen. Die Blutsenkungsgeschwindigkeit kann leicht ansteigen. Es besteht eine hohe Wahrscheinlichkeit des Auftretens von C-reaktivem Protein, erhöhten Sialinsäurespiegeln und Alpha-2-Globulinen.
Die Art des Erregers wird durch Bakterioskopie von Lungenexsudat oder Sputumkultur bestimmt. Um eine Verstopfung der Bronchien oder Bronchiolen rechtzeitig zu erkennen, wird eine Peak-Flowmetrie oder Spirometrie durchgeführt.
Bei einer akuten Bronchitis wird im Röntgenbild meist keine Pathologie der Lungenstruktur beobachtet.
Bei einer akuten Bronchitis erfolgt die Genesung innerhalb von 10–14 Tagen. Bei Patienten mit geschwächtem Immunsystem verläuft die Krankheit langwierig und kann mehr als einen Monat dauern. Bei Kindern werden ausgeprägtere Anzeichen einer Bronchitis beobachtet, die Krankheitstoleranz ist bei pädiatrischen Patienten jedoch leichter als bei Erwachsenen.
Symptome einer chronischen Bronchitis
Eine chronische nicht-obstruktive oder obstruktive Bronchitis äußert sich unterschiedlich, je nach Dauer der Erkrankung, der Wahrscheinlichkeit einer Herzinsuffizienz oder eines Emphysems. Die chronische Form der Krankheit hat die gleichen Varianten wie die akute.
 Bei chronischer Bronchitis werden folgende klinische Manifestationen der Krankheit festgestellt:
Bei chronischer Bronchitis werden folgende klinische Manifestationen der Krankheit festgestellt:
- erhöhte Sekretion und Freisetzung von eitrigem Auswurf;
- Pfeifen während der Inspiration;
- Schwierigkeiten beim Atmen, schweres Atmen beim Zuhören;
- starker schmerzhafter Husten;
- häufiger trockenes Keuchen, feucht mit viel zähem Auswurf;
- hohe Temperatur;
- Schwitzen;
- Muskelzittern;
- Veränderungen in der Häufigkeit und Dauer des Schlafes;
- starke Kopfschmerzen in der Nacht;
- Aufmerksamkeitsstörungen;
- schneller Herzschlag, erhöhter Blutdruck;
- Krämpfe.
Das Hauptsymptom einer chronischen Bronchitis ist ein heftiger, paroxysmaler, bellender Husten, besonders morgens, mit reichlichem Auswurf von zähem Auswurf. Nach einigen Tagen dieses Hustens treten Brustschmerzen auf.
Die Art des abgesonderten Auswurfs, seine Konsistenz und Farbe unterscheiden sich je nach den folgenden Arten chronischer Bronchitis:
- katarrhalisch;
- katarrhalisch-eitrig;
- eitrig;
- fibrinös;
- hämorrhagisch (Hämoptyse).
Mit fortschreitender Bronchitis kommt es auch ohne körperliche Anstrengung zu Atemnot.. Äußerlich äußert sich dies durch eine Zyanose der Haut. Die Brust nimmt die Form eines Fasses an, die Rippen ragen in eine horizontale Position und die Grübchen über den Schlüsselbeinen beginnen hervorzutreten.
Die hämorrhagische Bronchitis wird als eigenständige Form klassifiziert. Die Krankheit ist nicht obstruktiver Natur, hat einen langfristigen Verlauf und ist durch Hämoptyse gekennzeichnet, die durch eine erhöhte Durchlässigkeit der Gefäßwand verursacht wird. Die Pathologie ist recht selten; um eine Diagnose zu stellen, müssen andere Faktoren bei der Bildung von mit Blut vermischtem Schleimsekret aus der Lunge ausgeschlossen werden. Dazu bestimmt die Bronchoskopie die Dicke der Wände der Schleimhautblutgefäße.
Die fibrinöse Form der Bronchitis wird sehr selten festgestellt. Ein charakteristisches Merkmal dieser Pathologie ist das Vorhandensein von Fibrinablagerungen, Kurshman-Spiralen und Charcot-Leyden-Kristallen. Die Klinik äußert sich in einem Husten mit Auswurf von Abgüssen in Form eines Bronchialbaums.
Bronchitis ist eine häufige Erkrankung. Bei adäquater Therapie ist die Prognose günstig. Bei Selbstmedikation besteht jedoch eine hohe Wahrscheinlichkeit, dass schwerwiegende Komplikationen auftreten oder die Krankheit chronisch wird. Daher sollten Sie bei den ersten Symptomen, die für eine Bronchialentzündung charakteristisch sind, einen Arzt aufsuchen.
Akute Bronchitis – Symptome, Diagnose und Behandlung der akuten Bronchitis
Akute Bronchitis
Akute Bronchitis- Eine diffuse akute Entzündung des Tracheobronchialbaums ist eine der häufigsten Atemwegserkrankungen.
Am häufigsten tritt es in Zeiten mit Temperaturschwankungen in der Natur auf – Herbst- und Frühlingsperioden während einer Grippeepidemie, nach Unterkühlung;
Abkühlung, Tabakrauchen, Alkoholkonsum, chronische fokale Infektionen im Nasopharynxbereich, beeinträchtigte Nasenatmung, Deformation des Brustkorbs, schlechte Ernährung und Stress begünstigen die Erkrankung und schwächen die Abwehrkräfte des Immunsystems.
Ätiologie und Pathogenese
Mechanismus der akuten Bronchitis – Der schädigende Erreger dringt mit der eingeatmeten Luft hämatogen oder lymphogen in die Luftröhre und die Bronchien ein (urämische Bronchitis).
Die Krankheit wird verursacht durch:
- Viren(Influenzaviren, Parainfluenza, Adenoviren, Respiratory Syncytial, Masern, Pertussis usw.),
- Bakterien(Staphylokokken, Streptokokken, Pneumokokken usw.);
- Physikalische und chemische Faktoren(trockene, kalte, heiße Luft, Stickoxide usw.). Akute toxisch-chemische Bronchitis entsteht beim Einatmen von Luft, die Chrom, Nickel, Vanadium, Wolfram, Kobalt, Fluor, Diphosgen, Formaldehyd, Arsenanhydrid, Schwefeldioxid, Benzol, Aceton, Benzindämpfe, Säuren, Dimethylsulfat, Thomasschlacke enthält. Das Einatmen von Luft mit hohem Staubgehalt, insbesondere organischem Staub, führt zur Entwicklung einer akuten Staubbronchitis.
Am häufigsten leidet eine Person vor der Entwicklung einer akuten Bronchitis an anderen entzündlichen Erkrankungen der oberen Atemwege: akute Atemwegsinfektionen, Tracheitis, Wunden, Mandelentzündung, Sinusitis – unbehandelt oder schwer.
Pathologische Anatomie
In leichten Fällen Die Veränderungen beschränken sich auf die Schleimhaut und betreffen in schweren Fällen alle Schichten der Bronchialwand. Die Schleimhaut erscheint ödematös, hyperämisch mit schleimigem, mukopurulentem oder eitrigem Exsudat auf der Oberfläche.
Bei schwere Formen Krankheiten Häufig werden Blutungen in die Schleimhaut beobachtet und das Exsudat kann hämorrhagischen Charakter haben. In einigen Fällen kommt es zu einer vollständigen Obstruktion mit Sekretion des Lumens kleiner Bronchien und Bronchiolen. Entzündungen können weit verbreitet oder begrenzter Natur sein.
Krankheitsbild (Symptome einer akuten Bronchitis)
Eine Bronchitis infektiöser Ätiologie beginnt oft vor dem Hintergrund einer akuten Rhinitis und Laryngitis.
Bei leichten Erkrankungen Es gibt ein Rauheitsgefühl hinter dem Brustbein, einen trockenen, seltener nassen Husten, ein Gefühl der Schwäche und Schwäche. Es treten keine körperlichen Anzeichen auf oder es werden schweres Atmen und trockenes Keuchen über der Lunge festgestellt. Die Körpertemperatur ist subfebril oder normal. Die Zusammensetzung des peripheren Blutes ändert sich nicht. Dieser Verlauf wird häufiger bei Schäden an der Luftröhre und den großen Bronchien beobachtet.
Für mittelschwere Fälle Allgemeines Unwohlsein und Schwäche sind deutlich ausgeprägt, gekennzeichnet durch starken trockenen Husten mit Atembeschwerden und Kurzatmigkeit, Schmerzen im unteren Brustbereich und in der Bauchdecke verbunden mit Muskelzerrung beim Husten. Der Husten wird allmählich feucht, der Auswurf wird schleimig-eitrig oder eitrig. Schweres Atmen, trockene und feuchte, fein sprudelnde Rasselgeräusche sind über der Lungenoberfläche zu hören. Die Körpertemperatur bleibt mehrere Tage lang niedrig. Es gibt keine ausgeprägten Veränderungen in der Zusammensetzung des peripheren Blutes.
Schwerer Krankheitsverlauf beobachtet, in der Regel mit überwiegender Schädigung der Bronchiolen (Ausbreitung des Entzündungsprozesses auf die kleinsten Äste der an die Atemwege der Lunge angrenzenden Ventilationswege) (siehe Bronchiolitis). Akute Krankheitssymptome klingen am 4. Tag ab und verschwinden bei günstigem Verlauf bis zum 7. Tag vollständig. Akute Bronchitis mit beeinträchtigter Bronchialobstruktion verläuft tendenziell langwierig und entwickelt sich zu einer chronischen Bronchitis.
Akute Bronchitis toxisch-chemischer Ätiologie ist schwerwiegend. Die Krankheit beginnt mit einem schmerzhaften Husten mit der Freisetzung von schleimigem oder blutigem Auswurf, es entwickelt sich schnell ein Bronchospasmus (trockenes Keuchen ist vor dem Hintergrund längerer Ausatmung zu hören) und die Atemnot schreitet voran (bis zum Ersticken), Atemversagen und Hypoxämie nehmen zu.
Röntgenaufnahmen können Symptome eines akuten Lungenemphysems aufdecken. Die symptomatische Erythrozytose bricht zusammen, der Hämatokrit steigt. Auch eine akute Staubbronchitis kann einen schweren Verlauf nehmen. Neben Husten (zunächst trocken und dann nass) werden starke Atemnot und Zyanose der Schleimhäute beobachtet. Es werden ein kastenförmiger Schlagton, raues Atmen und trockenes Keuchen wahrgenommen. Eine leichte Erythrozytose ist möglich. Im Röntgenbild lässt sich eine erhöhte Transparenz der Lungenfelder und eine mäßige Ausdehnung der Lungenwurzeln erkennen.
Mit Schlagzeug Oberhalb der Lunge ist ein deutliches Lungengeräusch zu erkennen, oft mit einem kastenförmigen Ton.
Die Auskultation zeigt in den ersten Krankheitstagen eine Blasenatmung mit längerem Ausatmen, trockenem Pfeifen oder summendem Keuchen. Manchmal nimmt die Zahl der Keuchgeräusche nach dem Husten ab, und bei ruhiger Atmung sind keine Keuchgeräusche zu hören, sondern nur bei forcierter Atmung zu hören. Nach 3-4 Tagen können feuchte Rasselgeräusche unterschiedlicher Größe (große, mittlere und kleine Blasen) auftreten.
Änderungen von anderen Behörden oft unbedeutend. Tachykardie, vegetative Symptome (vermehrtes Schwitzen), Appetitlosigkeit, Schlafstörungen können beobachtet werden.
Eine Röntgenuntersuchung zeigt oft keine Veränderungen. In einigen Fällen kommt es zu einer Erweiterung des Schattens der Lungenwurzeln.
Eine Untersuchung der Funktion der äußeren Atmung zeigt häufig eine Abnahme der Vitalkapazität der Lunge (um 15–20 % des erwarteten Wertes). Die Sauerstoffsättigung des Blutes bleibt aufgrund einer Zunahme des Atemvolumens (durch eine Zunahme der Atemtiefe und -frequenz) zunächst normal. Wenn kleine Bronchien am pathologischen Prozess beteiligt sind, werden Störungen der Bronchialleitung festgestellt: eine Abnahme der Pneumotachymetrie-Indikatoren (bis zu 80 % des Normalwerts) und eine erzwungene Vitalkapazität der Lunge.
Blutuntersuchungen zeigen am häufigsten eine neutrophile Leukozytose (bis zu 10–12 G/l) und eine beschleunigte ESR.
Bronchitis
Es gibt kaum einen Menschen auf der Welt, der noch nie an einer Bronchitis erkrankt wäre. Ein schmerzhafter Husten ist das Hauptsymptom einer Bronchitis – die Folge eines akuten oder chronischen Entzündungsprozesses der Bronchialschleimhaut.
Ursachen einer Bronchitis
Bei einem gesunden Menschen wird die Luft, die durch die oberen Atemwege strömt, von Staub und Schwebstoffen befreit, erwärmt und befeuchtet. Daher gelangt ein Strom bereits gereinigter, desinfizierter Luft in die Bronchien. In einigen Fällen, beispielsweise wenn die oberen Atemwege von einer Virusinfektion betroffen sind, enthält die Luft, die mit der Bronchialschleimhaut in Kontakt kommt, jedoch Mikroben oder Reizstoffe. In solchen Fällen reagiert die Schleimhaut auf die Einführung eines Infektions- oder Reizstoffs mit der Sekretion großer Mengen Schleim. Überschüssiger Schleim erschwert die Bewegung der Luft durch die Atemwege und verursacht Husten. So entsteht eine akute Bronchitis.
Wenn ein pathogener Faktor regelmäßig die Schleimhaut des Bronchialbaums befällt, entwickelt sich eine Entzündung und schreitet langsam voran: Die Wand der Bronchien wird dicker und weniger elastisch, die Durchlässigkeit des Bronchialbaums nimmt ab, es kommt zu einer Verformung und Verengung der Bronchien. Dies geschieht bei systematischer Reizung der Bronchien durch reizende oder toxische Substanzen, bei chronischen Infektionsprozessen sowie bei verminderter Immunität. In diesem Fall spricht man von chronischer Bronchitis.
Klinisches Bild der Krankheit
Die Symptome einer Bronchitis hängen von der Schwere und Form des pathologischen Prozesses ab. Dem Ausbruch der Krankheit gehen meist Schnupfen, Heiserkeit, Muskelschmerzen, Kopfschmerzen und Schwäche voraus.
Akute Bronchitis beginnt mit einem Temperaturanstieg, allgemeiner Schwäche und Unwohlsein. Das Hauptsymptom einer Bronchitis ist Husten. Zu Beginn der Krankheit ist es trocken und paroxysmal, auf dem Höhepunkt der Krankheit wird es feucht und es kommt zu reichlich Auswurf. In manchen Fällen kommt noch ein bronchoobstruktives Syndrom hinzu, das mit einem Reflexkrampf der kleinen Bronchien einhergeht und sich in Atemnot und Atembeschwerden äußert.
Die Krankheit dauert 7-10 Tage.
Bei einer chronischen Bronchitis kann der Husten ständig vorhanden sein oder sporadisch auftreten. In der Regel handelt es sich um einen feuchten Husten mit reichlich eitrigem Auswurf, der sich morgens verschlimmert.
Diagnose, Vorbeugung und Behandlung von Bronchitis
Die Diagnose einer Bronchitis basiert auf einer Analyse der Beschwerden und Symptome sowie auf dem auskultatorischen Bild: Es ist schweres Atmen mit längerem Einatmen zu hören, trockenes Keuchen, das im Stadium der Abheilung der Krankheit durch feuchtes Keuchen ersetzt wird. was auf die Entfernung von Sputum hinweist. Um Komplikationen auszuschließen, greifen sie außerdem häufiger auf die Röntgendiagnostik zurück. Bei einer Bronchitis zeigt das Röntgenbild eine gewisse Ausdehnung der Lungenwurzeln und eine Zunahme des Lungenmusters.
Bei der Behandlung von Bronchitis werden mehrere Medikamentengruppen eingesetzt. Mukolytika und Mukokinetika (Expektorantien) tragen dazu bei, den Schleim zu verdünnen und ihn aus den Bronchien zu entfernen. Bronchodilatatoren in Kombination mit schleimlösenden Mitteln werden eingesetzt, wenn Symptome einer Bronchialobstruktion auftreten. Antibiotika sollen den Infektionsprozess im Bronchialbaum bekämpfen. Weit verbreitet Hausmittel: Abkochungen medizinische Pflanzen Und Kräutertees die eine schleimlösende Wirkung haben. Bei Bronchitis ist es ratsam, Immunstimulanzien und Vitamine zu verschreiben, da die Krankheit am häufigsten vor dem Hintergrund einer Abnahme der allgemeinen Immunität auftritt.
Dies geschieht dadurch, dass bei jedem Entzündungsprozess das Immunsystem aktiviert wird und sogenannte Entzündungsmediatoren ins Blut abgegeben werden. Sie tragen dazu bei, die Gefäßpermeabilität und die Migration von Immunzellen zum Ort der Pathologie zu erhöhen. Dies führt zur Entwicklung von Ödemen und einer Verdickung der Bronchienwände, was die Sichtbarkeit bei der Untersuchung mit Röntgenstrahlen verringert.
Wie sieht eine Bronchitis im Röntgenbild aus?
Ein Röntgenbild zeigt jedes Organ anders; das menschliche Herz sieht im Allgemeinen wie ein Lichtpunkt aus. Gesunde Lungen haben im Bild eine einheitliche Farbe; wenn eine Pathologie vorliegt, erscheinen diese als Flecken unterschiedlicher Intensität. Dunkel gefärbte Läsionen in der Lunge weisen auf eine Schwellung und Entzündung hin.
Die Fluorographie zeigt nicht das vollständige Bild der Krankheit; diese Diagnosemethode wird als vorbeugende Untersuchung eingesetzt. Daraus können Sie den Zustand des Organgewebes ermitteln, Fibrose und Fremdstoffe erkennen. Die Fluorographie ist hinsichtlich der Strahlenbelastung weniger gefährlich, aber wenn eine Pathologie festgestellt wird, verschreibt der Arzt dennoch eine Röntgenaufnahme des Brustkorbs.
Wie sieht eine Bronchitis auf einem Bild aus und wie kann man sie diagnostizieren:
- das Muster der Lunge ist verändert – kleine Gefäße sind unsichtbar;
- Sie können Bereiche sehen, in denen das Gewebe kollabiert.
- die Lungenwurzel verliert ihre klare Kontur und vergrößert sich;
- die Wände der Bronchien verdicken sich;
- Infiltratherde machen sich bemerkbar;
- die Kontur verliert ihre Klarheit;
- Gewebebereiche ohne Blutgefäße können erkennbar sein;
- Helle Blasen können im unteren Teil der Lunge lokalisiert sein; eine helle Farbe zeigt an, dass sie luftig sind.
Wenn die Fachsprache des Radiologen in einfache Sprache übersetzt wird, die jeder versteht, dann kann man anhand des Bildes erkennen, ob ein Lungenödem vorliegt, ob Narbengewebe vorhanden ist oder ob die Bronchien deformiert sind.
Eine Röntgenaufnahme zeigt keine Bronchitis selbst, sondern zeigt diffuse Veränderungen im Gewebe und erkennt Veränderungen in der Form und im Inhalt der Atmungsorgane. Wenn die Bronchitis fortgeschritten ist, bemerken Sie möglicherweise Anzeichen eines Emphysems.
Bei einer Bronchitis zeigt das Bild eine Verformung (Krümmung) der Bronchien sowie eine Vermehrung des Bindegewebes. Bei chronischer Bronchitis ist der Bereich pathologischer Veränderungen größer und daher im Bild besser sichtbar. Auffällig sind die basalen Lumen der Lunge, die von oben durch schmale Streifen schattiert werden; im Allgemeinen ähnelt das Muster Schienen.
Wenn eine Fibrose auftritt, wird das Muster der Lunge retikulär; dieser Indikator wird zur Bestimmung einer akuten oder chronischen Bronchitis verwendet. Kommt es zu einer Lumenverengung in den Bronchialgängen, wird das Lungengewebe luftig, was anhand des Bildes erkennbar ist.
Bronchitis ist eine schwere entzündliche Erkrankung der Bronchien. Es wurde festgestellt, dass Männer häufiger von dieser Krankheit betroffen sind als Frauen. Gefährdet sind ältere Menschen, Raucher und Berufe, die mit Atemwegsverstopfungen einhergehen.
Wie sieht eine obstruktive Bronchitis auf einem Bild aus?
Eine Röntgenaufnahme des Brustkorbs kann eine Obstruktion erkennen. Dies ist ein gefährliches Symptom, das den Prozess der Verstopfung der Atemwege und der Beeinträchtigung der Lungenbelüftung kennzeichnet. Bei obstruktiver Bronchitis verändert sich das Bild etwas, alle aufgeführten Anzeichen werden durch folgende Merkmale ergänzt:
- merkliche Verdickung und Verschiebung des Zwerchfells;
- das Herz steht vertikal, es hat eine schlechte Wirkung auf das Hauptorgan;
- das Lungengewebe wird transparent und die Luft ist nicht wahrnehmbar;
- es kommt zu einer spürbaren Verschlechterung der Blutversorgung, was zu einer Verstopfung der Lunge führt;
- das Muster der Lunge wird fokal, die Krümmung ist im Unterlappen erkennbar;
- Die Bronchien sind stark verdichtet, die Struktur ist geschädigt;
- die Konturen sind stark verschwommen, das Muster des Bronchialbaums ist deutlich erkennbar.
Bei schwieriger Diagnose oder Verdacht auf Tuberkulose wird eine Röntgenaufnahme in mehreren Ebenen oder eine MRT des Brustkorbs verordnet. Darüber hinaus kann eine Röntgenaufnahme eine Reihe indirekter Symptome zeigen, die eine genauere Diagnose ermöglichen.
Es ist wichtig zu verstehen, wie das Herz einer Person auf einem Bild mit Bronchitis aussehen sollte. Dies wird helfen, pulmonale Hypertonie zu erkennen. Bei einer Bronchitis nimmt die Größe des Herzens aufgrund einer Durchblutungsstörung im Lungenkreislauf ab, bei anderen Erkrankungen ist dies jedoch nicht der Fall.
Indikationen für eine Röntgenaufnahme des Brustkorbs
Wenn die Bronchitis einfach ist und nicht durch eine Obstruktion kompliziert wird, ist sie auf dem Bild nicht sichtbar. Um zu einer Röntgenaufnahme überwiesen zu werden, müssen daher bestimmte Indikatoren vorliegen:
- hohe Temperatur, begleitet von Fieber und Atemnot;
- Labortests zeigten Veränderungen in der Blutzusammensetzung;
- Es wurde bereits eine Behandlung durchgeführt, die sich jedoch als unwirksam erwies.
- Die Behandlung wurde durchgeführt, es ist jedoch notwendig, das Ergebnis zu konsolidieren und zu prüfen, ob noch versteckte Entzündungsprozesse vorhanden sind.
Kontraindikationen
Röntgenstrahlen haben als solche keine Kontraindikationen. Es gibt Einzelfälle, in denen sich eine Person in einem ernsten Zustand befindet. Wenn weiterhin Röntgenaufnahmen erforderlich sind, wird der Eingriff nach Stabilisierung des Zustands des Patienten durchgeführt.
Um den Fötus nicht zu bestrahlen, werden während der Schwangerschaft keine Röntgenaufnahmen verschrieben. Wenn die Gefahr für die Gesundheit der Mutter jedoch erheblich ist, wird die Studie durchgeführt, indem der Bauch mit einem speziellen Sieb abgedeckt wird.
Viele Menschen interessieren sich dafür, wie viele sichere Bestrahlungssitzungen jährlich durchgeführt werden können. Es kommt auf die Indikationen und Empfehlungen des Arztes an. Die normale Strahlenbelastung des Menschen beträgt 100 Röntgen pro Jahr.
Röntgen mit Kontrastmittel
Treten Schwierigkeiten bei der Diagnose der Erkrankung auf, wird eine Bronchographie durchgeführt. Dieser Eingriff wird äußerst selten unter örtlicher Betäubung durchgeführt. Dem Patienten wird ein warmes Kontrastmittel in die Bronchien gespritzt und anhand einer Röntgenaufnahme kann der Arzt untersuchen, was in den Atemwegen passiert, wie schwerwiegend die Erkrankung ist, wo sie lokalisiert ist und welche Veränderungen aufgetreten sind.
Die Bronchographie liefert heute das genaueste Bild von Pathologien der Atmungsorgane. Darüber hinaus wird eine Bronchoskopie durchgeführt, die es Ihnen ermöglicht, die Bronchien auch von innen zu untersuchen. All diese Maßnahmen sind jedoch nicht sehr angenehm und werden daher nur in extremen Fällen verordnet.
Wenn eine Bronchitis durch Röntgenuntersuchungen diagnostiziert wurde, wird der Arzt eine Behandlung verschreiben, die in der Regel eine positive Prognose hat. Die Hauptsache ist, rechtzeitig Kontakt mit der Klinik aufzunehmen.
Bronchitis: Symptome, Behandlung, Interpretation von Röntgenaufnahmen
Auf einer Röntgenaufnahme sind Anzeichen einer Bronchitis leicht zu erkennen – das Bild zeigt eine Verdickung der Bronchienwände und eine Veränderung des Lungenmusters. Bei dieser Erkrankung werden kleine Gefäße im Röntgenbild unsichtbar und die Lungenwurzel verdickt sich und verformt sich.
Bronchitis ist eine entzündliche Erkrankung der Atemwege, die durch eine direkte Schädigung der Bronchien gekennzeichnet ist. Eine Schädigung des Bronchialbaums kann entweder als Folge eines isolierten Prozesses (neu auftretend) oder als Komplikation früherer Erkrankungen auftreten. Vor dem Hintergrund einer Entzündung beginnen die Bronchien verstärkt ein spezielles Sekret (Sputum) zu produzieren und der Reinigungsprozess der Atmungsorgane wird gestört.
Gründe für die Entstehung der Krankheit
Es gibt viele Gründe, warum eine akute Bronchitis auftreten kann. Die wichtigsten sind:
- Komplikation von ARVI und akuten Atemwegsinfektionen (Viren, Bakterien);
- andere Infektionserreger (Pilze, Mykoplasmen, Chlamydien usw.);
- Einatmen von Reizstoffen (Nikotin);
- Arbeiten in gefährlichen Industrien und Einatmen verschmutzter Luft;
- Manifestation einer allergischen Reaktion.
Bei der Diagnose ist es sehr wichtig, die Art der Bronchitis des Patienten zu bestimmen (viral, bakteriell, pilzbedingt, chemisch oder allergisch). Dies ist der Schlüssel zu einer richtigen Behandlung und einer schnellen Genesung.
Klinisches Bild einer Bronchitis
Es gibt zwei Formen der Bronchitis: akute und chronische. Das klinische Bild der Formen unterscheidet sich geringfügig voneinander. Symptome der akuten Form (Hustendauer nicht länger als 2 Wochen):
- In den ersten 2 Tagen ist der Husten trocken, anhaltend und unruhig und führt bei Kindern und einigen Erwachsenen zu Erbrechen.
- Ab dem 2. bis 3. Tag wird der Husten feucht, der Auswurf kann nur schwer oder ohne Husten ausgeschieden werden.
- ein Anstieg der Körpertemperatur von 37-38 Grad (wenn die Bronchien durch Viren geschädigt sind, kann die Temperatur auf 40 Grad ansteigen);
- allgemeine Schwäche, Unwohlsein, Kopfschmerzen, Muskelschmerzen und im ganzen Körper.
Symptome der chronischen Form der Krankheit:
- Hustendauer von 3 Wochen oder mehr;
- nasser Husten mit schwer abtrennbarem Auswurf, hauptsächlich morgens;
- es wird kein Anstieg der Körpertemperatur beobachtet (maximal bis zu 37,3-37,5 Grad);
- mindestens 2 Mal im Jahr geht es mit Rückfällen einher (besonders in der kühlen Jahreszeit).
Diagnose einer Bronchitis
Um eine Diagnose zu stellen, sind keine komplexen Verfahren oder Tests erforderlich. Die Schlussfolgerung erfolgt auf Basis von Anamnese, Auskultation und Perkussion, Spirometrie und Röntgen der Lunge.
Anamnese ist eine Reihe von Daten, die ein Arzt von einem Patienten sammelt, um eine weitere Diagnose zu stellen und die Prognose der Krankheit zu bestimmen. Der Prozess des Sammelns von Informationen wird als Geschichtserfassung bezeichnet.
Auskultation und Perkussion sind diagnostische Methoden, die es ermöglichen, Geräusche durch Klopfen oder mit einem Stethoskop abzuhören.
Röntgen bei Bronchitis ist eine weit verbreitete Methode, mit der der Bereich der Lungenschädigung, das Relief der Schleimhaut, Konturen und andere Parameter bestimmt werden können. Auf dem Röntgenbild können sich auch weitere Anzeichen einer Bronchitis zeigen, die oben bereits erwähnt wurden.
Röntgenaufnahme der Lunge bei Bronchitis Foto:
Derzeit ist die Röntgenaufnahme bei der Diagnosestellung nicht zwingend erforderlich, da es sich nicht um eine zwingende Diagnosemethode handelt. Auf diese Methode greifen sie überwiegend nur bei Verdacht auf schwerwiegendere Komplikationen (Lungenentzündung etc.) zurück. Dies geschieht, um die Strahlenbelastung, der der Patient während des Eingriffs ausgesetzt ist, zu minimieren.
Behandlung von Bronchitis
Sobald die Ursache der Erkrankung richtig erkannt wurde, kann der Arzt mit der Verschreibung von Medikamenten beginnen.
Bei einer bakteriellen Bronchitis können Sie auf die Hilfe antibakterieller Medikamente nicht verzichten. Bevorzugt werden folgende Antibiotikagruppen eingesetzt: Penicilline (Augmentin), Makrolide (Azithromycin), Cephalosporine (Ceftriaxon) und Fluorchinole (Moxifloxacin). Bei viraler Bronchitis werden häufig antivirale Medikamente (Kipferon, Anaferon, Grippferon und andere) eingesetzt.
Wenn die Temperaturschwelle auf 38 Grad ansteigt, werden Antipyretika (Paracetomol, Nurofen) verschrieben. Bei nassem Husten kommen schleimlösende Mittel zum Einsatz (Prospan, Lazolvan, ACC). Bei trockenem Husten und keiner erhöhten Körpertemperatur ist die Inhalation mit Kochsalzlösung angezeigt.
Bei Atemnot kommen Bronchodilatatoren (Eufillin) zum Einsatz. Es können auch Medikamente mit kombinierter Wirkung (Erespal, Ascoril) verschrieben werden.
Zusätzlich zur Einnahme von Medikamenten müssen Sie einige einfache Regeln beachten: viel trinken, den Raum häufig lüften und den Raum regelmäßig nass reinigen.
Traditionelle Rezepte zur Linderung von Bronchitis
Es sollte daran erinnert werden, dass die Behandlung mit traditioneller Medizin nicht die Haupttherapiemethode sein sollte. Vergessen Sie nicht, Ihren Arzt zu konsultieren, bevor Sie eine Methode anwenden.
Rezept Nr. 1. Kartoffelkuchenkompresse
Um Kartoffelkuchen zuzubereiten, müssen Sie ein paar kleine Kartoffeln nehmen und sie mit der Schale kochen. Nach dem Kochen kann die Schale entfernt oder zusammen mit den Kartoffeln zerkleinert werden. Falls gewünscht, wird der resultierenden Masse eine von mehreren Zutaten hinzugefügt: Senfpulver, Honig, Sonnenblumenöl. Die resultierende Zusammensetzung wird erneut gut gemischt, auf beiden Seiten (Vorder- und Rückseite) auf die Brust des Patienten aufgetragen und für mindestens 2-3 Stunden mit einer Plastiktüte abgedeckt. Der Patient wird von oben mit einer Decke isoliert. Wischen Sie die Haut nach dem Eingriff bei Bedarf mit einem feuchten Handtuch ab.
Rezept Nr. 2. Zitronensaft mit Glycerin und Honig
Geben Sie eine ganze Zitrone in einen Behälter mit Wasser und kochen Sie sie bei schwacher Hitze etwa 10 Minuten lang. Danach wird die Zitrone in zwei Teile geschnitten und gründlich ausgepresst. Dem Saft werden 4 Teelöffel Glycerin und Honig hinzugefügt. Bei seltenem Husten tagsüber einen halben Esslöffel und viermal täglich einen Teelöffel auf nüchternen Magen einnehmen.
Rezept Nr. 3. Schwarzer Rettich und Honig
Die Oberseite des vorgewaschenen Wurzelgemüses wird abgeschnitten und im Hauptteil ein Loch ausgeschnitten, in das 2 Esslöffel Honig gegeben werden. Der Honig sollte das Loch nicht vollständig ausfüllen, da der Rettich mit der Zeit anfängt, seinen Saft abzugeben (mindestens 20 Stunden ruhen lassen). Erwachsene nehmen die resultierende Mischung aus Honig und Saft dreimal täglich einen Esslöffel ein. Kinder erhalten einen Teelöffel pro Tag.
Vorbeugung von Bronchitis
Um Ihre Sicherheit bei ARVI- und Influenza-Epidemien zu gewährleisten, müssen Sie einfache Regeln befolgen:
- vor dem Ausbruch einer Epidemie gegen Virusinfektionen impfen;
- Lüften Sie die Räumlichkeiten häufig und führen Sie eine Nassreinigung durch.
- Waschen Sie Ihre Hände, nachdem Sie nach draußen gegangen sind und öffentliche Orte besucht haben.
- schlechte Gewohnheiten aufgeben, insbesondere das Rauchen;
- Kontakt mit Allergenen verhindern;
- mache Atemübungen.
Wenn Ihr Arbeits- oder Wohnort nicht umweltfreundlich ist und regelmäßig gesundheitliche Probleme verursacht, ändern Sie ihn. Denken Sie daran, dass Gesundheit der wichtigste menschliche Wert ist.
Es sollte daran erinnert werden, dass jede Krankheit leichter zu verhindern als zu behandeln ist. Deshalb ist die Vorbeugung von Erkrankungen der Atemwege ein wichtiges Ereignis im Leben eines jeden Menschen.
Klinisches Bild einer chronischen Bronchitis
Die Hauptsymptome der Krankheit, die den Patienten zum Arztbesuch zwingen, sind zunehmende Atemnot, begleitet von Husten, manchmal auch Auswurf und pfeifenden Atemgeräuschen.
Kurzatmigkeit – kann in einem sehr breiten Spektrum variieren: vom Gefühl von Luftmangel bei normaler körperlicher Aktivität bis hin zu schwerem Atemversagen.
Atemnot entwickelt sich meist schleichend. Bei Patienten mit COB ist Kurzatmigkeit die Hauptursache für die Verschlechterung der Lebensqualität.
Die überwiegende Mehrheit der Husten ist produktiv. Die Menge und Qualität des produzierten Sputums kann je nach Schwere des Entzündungsprozesses variieren. Eine große Menge Auswurf ist jedoch nicht typisch für COB.
In Stufe I der diagnostischen Suche werden die Hauptsymptome identifiziert Chronische Bronchitis(COB): Husten und Auswurf. Darüber hinaus werden Symptome identifiziert allgemein(Schwitzen, Schwäche, erhöhte Körpertemperatur, Müdigkeit, verminderte Arbeitsfähigkeit usw.), die während einer Verschlimmerung der Krankheit oder als Folge einer längeren chronischen Vergiftung (eitrige Bronchitis) auftreten oder als Manifestation einer Hypoxie mit der Entwicklung von auftreten können Atemversagen und andere Komplikationen.
Zu Beginn der Krankheit kann der Husten unproduktiv und oft trocken sein und der Auswurf erfolgt normalerweise morgens (beim Waschen). In der Phase der stabilen klinischen Remission zeigen diese Patienten keine Beschwerden, ihre Arbeitsfähigkeit kann über viele Jahre vollständig erhalten bleiben. Patienten betrachten sich nicht als krank.
Exazerbationen der Krankheit sind selten, bei den meisten Patienten nicht öfter als 2 Mal im Jahr. Die Saisonalität von Exazerbationen ist typisch – während der sogenannten Nebensaison, d.h. im zeitigen Frühjahr oder Spätherbst, wenn die Veränderungen der Wetterfaktoren am stärksten ausgeprägt sind.
Husten ist die typischste Manifestation der Krankheit. Aufgrund der Art des Hustens und des Auswurfs kann von der einen oder anderen Version des Krankheitsverlaufs ausgegangen werden.
Bei der katarrhalischen Bronchitis geht der Husten mit der Freisetzung einer kleinen Menge schleimigen, wässrigen Auswurfs einher, häufiger morgens danach körperliche Bewegung. Zu Beginn der Erkrankung stört der Husten den Patienten nicht. Wenn es in Zukunft paroxysmal wird, deutet dies auf eine Verletzung der Bronchialobstruktion hin. Der Husten nimmt einen bellenden Ton an und ist paroxysmaler Natur mit ausgeprägtem exspiratorischem Kollaps (Prolaps) der Luftröhre und der großen Bronchien.
In der akuten Phase wird das Wohlbefinden des Patienten durch den Zusammenhang zwischen zwei Hauptsyndromen bestimmt: Husten und Rausch. Das Intoxikationssyndrom ist durch allgemeine Symptome gekennzeichnet: erhöhte Körpertemperatur, Schwitzen, Schwäche, Kopfschmerzen, verminderte Leistungsfähigkeit. Es werden Veränderungen der oberen Atemwege festgestellt: Schnupfen, Halsschmerzen beim Schlucken usw. Gleichzeitig verschlimmern sich auch chronische Erkrankungen des Nasopharynx. Im Falle einer Verschlimmerung der Krankheit wird der Auswurf eitrig, seine Menge kann zunehmen und es kommt zu Atemnot aufgrund der Hinzufügung obstruktiver Störungen. In dieser Situation wird der Husten unproduktiv und lästig, Auswurf (sogar eitrig) wird in kleinen Mengen freigesetzt. Bei einigen Patienten, meist in der akuten Phase, kommt es zu einem mäßigen Bronchospasmus, dessen klinisches Zeichen Atembeschwerden sind, die bei körperlicher Aktivität, beim Aufenthalt in einem kalten Raum, bei starkem Husten, manchmal nachts, auftreten.
Das Auftreten von Atemnot bei körperlicher Aktivität zu Beginn der Erkrankung weist in der Regel darauf hin, dass sie mit Begleiterkrankungen (Fettleibigkeit, koronare Herzkrankheit etc.) sowie mit Entzug und körperlicher Inaktivität verbunden ist. In der Anamnese kann sich eine erhöhte Empfindlichkeit gegenüber Kühlung und bei der überwiegenden Mehrheit der Patienten ein Hinweis auf langjähriges Rauchen ergeben. Bei einer Reihe von Patienten geht die Erkrankung mit beruflichen Gefahren am Arbeitsplatz einher. Männer werden sechsmal häufiger krank als Frauen.
Bei der Analyse der Hustenanamnese muss sichergestellt werden, dass der Patient keine andere Pathologie des bronchopulmonalen Apparats (Tuberkulose, Tumor, Bronchiektasie, Pneumokoniose, systemische Bindegewebserkrankungen usw.) hat, die mit denselben Symptomen einhergeht. Dies ist eine unabdingbare Voraussetzung für die Einstufung dieser Beschwerden als Manifestation einer chronisch obstruktiven Bronchitis.
Bei einigen Patienten ist in der Vorgeschichte eine Hämoptyse aufgetreten, die meist mit einer leichten Anfälligkeit der Bronchialschleimhaut einhergeht. Wiederkehrende Hämoptysen weisen auf eine hämorrhagische Form der Bronchitis hin. Darüber hinaus kann Hämoptyse bei chronischer, langanhaltender Bronchitis das erste Symptom von Lungenkrebs sein, der bei Männern auftritt, die lange Zeit stark geraucht haben.
Bronchiektasen können sich auch als Hämoptyse äußern.
In der II. Phase der diagnostischen Suche in Anfangszeit Krankheit können pathologische Symptome fehlen. Anschließend treten bei der Auskultation Veränderungen auf: raues Atmen (mit der Entwicklung eines Emphysems kann es schwächer werden) und trockenes, vereinzeltes Keuchen, dessen Klangfarbe vom Kaliber der betroffenen Bronchien abhängt. In der Regel sind raue, summende, trockene Rasselgeräusche zu hören, die auf eine Beteiligung der großen und mittleren Bronchien hinweisen. Charakteristisch für eine Schädigung der kleinen Bronchien ist ein beim Ausatmen besonders gut hörbares Keuchen, das auf die Hinzufügung eines bronchospastischen Syndroms hinweist. Wenn bei normaler Atmung kein Keuchen zu hören ist, sollte die Auskultation sowohl mit forcierter Atmung als auch im Liegen des Patienten durchgeführt werden. Änderungen der Auskultationsdaten sind bei chronisch obstruktiver Bronchitis im Remissionsstadium minimal und am deutlichsten während einer Verschlimmerung des Prozesses, wenn Sie sogar feuchte Rasselgeräusche hören können, die nach gutem Husten und Auswurf verschwinden können. Während einer Exazerbation tritt häufig eine obstruktive Komponente auf, die mit dem Auftreten von Atemnot einhergeht. Bei der Untersuchung eines Patienten werden Anzeichen einer Bronchialobstruktion festgestellt: 1) Verlängerung der Exspirationsphase in Ruhe und insbesondere bei forcierter Atmung; 2) Keuchen beim Ausatmen, das bei forcierter Atmung und im Liegen deutlich hörbar ist. Die Entwicklung einer Bronchitis sowie zusätzliche Komplikationen verändern die Daten, die bei der direkten Untersuchung des Patienten gewonnen wurden. In fortgeschrittenen Fällen treten Anzeichen eines Emphysems und einer Ateminsuffizienz auf.
Der klinische Bluttest veränderte sich während des Zeitraums stabiler Erkrankung nicht. Bei chronisch obstruktiver Bronchitis wird manchmal eine sekundäre Erythrozytose festgestellt, die auf eine chronische Hypoxie mit schwerem Atemversagen zurückzuführen ist. Die Aktivität des Entzündungsprozesses spiegelt sich in einem allgemeinen Bluttest in geringerem Maße wider als bei anderen Krankheiten. „Akutphasen“-Indikatoren sind oft mäßig ausgeprägt: Die ESR kann normal oder mäßig erhöht sein (aufgrund der Erythrozytose wird manchmal eine Abnahme der ESR festgestellt); Die Leukozytose ist normalerweise gering und es kommt zu einer Verschiebung der Leukozytenformel nach links.
Im Blut ist eine Eosinophilie möglich, die in der Regel auf allergische Manifestationen der Krankheit hinweist. Zur Abklärung der Aktivität des Entzündungsprozesses wird ein biochemischer Bluttest durchgeführt. Bestimmt wird der Gehalt an Gesamtprotein und seinen Fraktionen sowie an CRP, Sialinsäuren und Seromucoid im Blutserum. Ein Anstieg ihres Spiegels ist typisch für den Entzündungsprozess jeder Lokalisation. Die entscheidende Rolle bei der Beurteilung des Grades der Entzündungsaktivität in den Bronchien kommt den Daten des bronchoskopischen Bildes, der Untersuchung des Bronchialinhalts und des Auswurfs, zu.
Bei unkontrolliertem Fortschreiten des Prozesses sollte eine immunologische Untersuchung des Blutes und/oder des Bronchialinhalts durchgeführt werden. Die Untersuchung des Auswurfs und des Bronchialinhalts hilft dabei, Art und Schwere der Entzündung festzustellen. Bei schwerer Entzündung ist der Inhalt überwiegend eitrig oder eitrig-schleimig, es gibt viele Neutrophile, einzelne Makrophagen und dystrophisch veränderte Zellen des Flimmer- und Plattenepithels sind kaum vertreten.
Eine mittelschwere Entzündung ist dadurch gekennzeichnet, dass der Inhalt eher schleimig-eitrig ist; die Zahl der Neutrophilen stieg leicht an. Die Zahl der Makrophagen, des Schleims und der Bronchialepithelzellen nimmt zu.
Der Nachweis von Eosinophilen weist auf lokale allergische Reaktionen hin. Das Vorhandensein atypischer Zellen, Mycobacterium tuberculosis und Fasern im Sputum spielt eine wichtige Rolle bei der Überarbeitung des bisher bestehenden Diagnosekonzepts für bronchogenen Krebs, Tuberkulose und Lungenabszess. Mikrobiologische Untersuchung von Sputum und Bronchialinhalten zur Ermittlung der Ätiologie der Exazerbation einer chronisch obstruktiven Bronchitis und zur Wahl des antimikrobiellen Mittels.
Das Kriterium für die ätiologische Bedeutung eines Erregers in einer quantitativen mikrobiologischen Untersuchung ist:
a) Nachweis eines Krankheitserregers (Pneumokokken oder Haemophilus influenzae) im Sputum in einer Konzentration von 10″ in 1 µl oder mehr ohne antibakterielle Therapie;
b) Nachweis opportunistischer Mikroorganismen in einer Konzentration von 106 in 1 μl oder mehr in 2-3 Studien im Abstand von 3-5 Tagen;