Messung der anatomischen und funktionellen Länge der Extremität. Bestimmung der Länge und des Umfangs der Gliedmaßen
Messung der Länge und des Umfangs der Gliedmaßen ist eine sehr wertvolle Methode zur zusätzlichen Information über den Zustand des Bewegungsapparates. Diese Forschungsmethode sollte in einer vergleichenden Beurteilung der erkrankten und gesunden Gliedmaßen durchgeführt werden, indem diese miteinander verglichen, per Auge oder anhand der Ergebnisse von Messungen mit einem Zentimeterband gemessen werden. Um den Umfang einer Gliedmaße zu messen, ist es notwendig, dies in gleichen Abständen von bestimmten Identifikationspunkten (dem unteren Pol der Patella oder der Tuberositas tibiae – für den Unterschenkel, dem oberen Pol der Patella – für den Oberschenkel usw.) zu tun .) (Abb. 10).

Reis. 10. Messen des Gliedmaßenumfangs.
Messung der Länge und des Umfangs von Gliedmaßen in Zentimetern ermöglicht es Ihnen, den Unterschied zwischen einzelnen Gliedmaßensegmenten genau zu erfassen und diese Asymmetrie über die Zeit zu überwachen. Die Messtechnik mit einem Zentimeterband ist relativ einfach und besteht aus der Messung der Abstände zwischen erkennbaren Knochenvorsprüngen. Die Grundregel der Messung besteht darin, eine gewisse Konsistenz bei der Lage der Gliedmaßen und des Rumpfes beizubehalten. Die Messung erfolgt auf einer harten Liege. Die anterosuperioren Wirbelsäulen des Beckens sollten entlang einer Linie senkrecht zur Körperachse liegen. Die Arme und Beine liegen parallel zur Längsachse. Kommt es zu Kontrakturen oder einer schmerzbedingten Zwangsstellung einer Gliedmaße, wird die gesunde Gliedmaße in eine symmetrische Stellung gebracht.
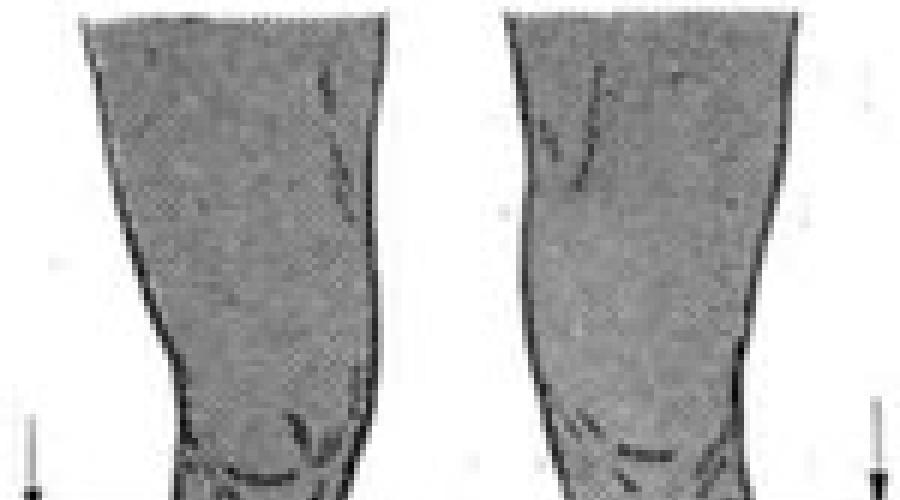
Länge der oberen Gliedmaßen gemessen vom Akromialfortsatz des Schulterblatts bis zum Styloidfortsatz des Radius oder der Spitze des dritten Fingers (Abb. 11, a), wird die Länge des Schultersegments vom Akromialfortsatz des Schulterblatts bis zum Olekranonfortsatz gemessen ( Abb. 11, b). Der Arm sollte am Ellenbogengelenk im rechten Winkel angewinkelt sein. Die Länge des Unterarms wird von der Spitze des Processus olecranon bis zum Processus styloideus des Radius gemessen (Abb. 11, c).

Reis. 11. Messen der Länge der oberen Extremität (a), der Schulter (b) und des Unterarms (c).
Länge der unteren Gliedmaßen gemessen von der Spina iliaca anterosuperior bis zur Spitze des Innen- oder Außenknöchels (Abb. 12). Die Länge des Femurs wird vom hervorstehenden Punkt des Trochanter major oder der Spina anterosuperior des Beckenflügels bis zum Spalt des Kniegelenks gemessen (Abb. 13). Die Länge des Unterschenkels wird von der Lücke des Kniegelenks bis zur Oberseite des Außen- oder Innenknöchels entlang der Außen- oder Innenkante des Unterschenkels gemessen (Abb. 14).

Reis. 12. Messen der Länge der unteren Extremität.

Reis. 13. Messung der relativen Länge des Oberschenkels.

Reis. 14. Messung der Unterschenkellänge

Reis. 15. Arten der Beinverkürzung. a - scheinbare Verkürzung (z. B. bei Beugekontraktur des Kniegelenks). Die Projektion schräg stehender Segmente ist kürzer als die Gesamtlänge; b – echte Verkürzung der unteren Extremität (z. B. bei einer verschobenen Fraktur); a – relative Verkürzung der unteren Extremität, beispielsweise durch Hüftluxation.
Die Ergebnisse und Messbedingungen werden in der Krankengeschichte festgehalten. Durch die genaue Erfassung der Identifikationsmesspunkte ist es möglich, Längen- und Volumenänderungen der Extremität während der Behandlung zu beobachten und die Ergebnisse auszuwerten therapeutische Maßnahmen. Die bei der Messung festgestellte Verkürzung oder Verlängerung der Gliedmaßen kann unterschiedlicher Art sein: tatsächlich, scheinbar und relativ.
Offensichtliche oder in der Regel auftretende Flexionsverkürzungen sind auf eine erzwungene Flexion zurückzuführen, so dass die segmentale Messung keine Längenänderungen ergibt. Die scheinbare Längenänderung ist auf eine pathologische Situation in einem der Gelenke (Kontraktur, Ankylose, Steifheit) zurückzuführen (Abb. 15, c).
Echte Veränderung der Gliedmaßenlänge verbunden mit organischen Veränderungen in einem der Gliedmaßensegmente (verlagerter Bruch, Wachstumsstörung, Knochenzerstörung durch einen pathologischen Prozess). Die wahre Veränderung der Gliedmaßenlänge wird sowohl bei allgemeinen als auch bei segmentalen Messungen sichtbar (Abb. 15, b).
Relative Änderung der Gliedmaßenlänge(Verkürzung, Verlängerung) ist mit einem Verstoß verbunden relative Position artikulierende Gliedmaßensegmente. Diese Art der Längenänderung wird auch als artikulär bezeichnet; sie tritt bei Luxationen und intraartikulären Frakturen auf. Das Konzept der klinischen oder vollständigen Veränderung der Gliedmaßenlänge (Verkürzung, Verlängerung) umfasst scheinbar, relativ und wahr (Abb. 15, a, b, c).

Reis. 16. Vergleich der Beinlängen.

Reis. 17. Vergleich der Schulterlängen.
Zusätzlich zur Messung der Gliedmaßenlänge mit einem Maßband können Sie die Gliedmaßenlänge in einer vergleichenden Beurteilung nach Augenmaß vergleichen. Dazu wird der Patient auf eine harte Liege gelegt und die Lage der oberen Pole der Patella und der Knöchel sowie der oberen Beckenwirbelsäule verglichen. Stimmen die angegebenen Punkte nicht überein, lässt sich ermitteln, welches Segment für die Längenänderung verantwortlich ist. Wenn der Patient also auf dem Rücken auf einer harten Couch liegt, sind die Beine an den Knie- und Hüftgelenken angewinkelt. Wenn man den Patienten von der Seite der Beine betrachtet, erkennt man Unebenheiten in den Kniegelenken, die auf eine Verkürzung (oder Verlängerung) des Oberschenkelsegments hinweisen. Die Länge der Schienbeine wird mit der des Patienten verglichen, der mit den Schienbeinen nach unten auf der Tischkante sitzt (Abb. 16). Die Länge der oberen Gliedmaßen wird bestimmt, indem die Arme „an den Nähten“ positioniert werden.
Für Bestimmung der Schulterlänge Die Arme sind an den Ellenbogengelenken rechtwinklig angewinkelt und bei der Untersuchung des Patienten von hinten zeigt sich eine Diskrepanz zwischen den Ellenbogen (Abb. 17). Der Längenunterschied der Unterarme lässt sich ermitteln, indem man beide Ellbogen auf den Tisch legt und die Handflächen zusammenfügt. Die Ungleichheit der Unterarme wird durch die Lage der Styloidfortsätze und der Fingerspitzen bestimmt.
Verschieden Arten von Fußdeformitäten untersucht anhand von Abdrücken der Fußkonturen (Subgramm). Die Fußsohlen werden mit Farbe beschmiert, der Patient tritt auf ein Blatt Papier und hinterlässt Abdrücke, anhand derer die Pathologie beurteilt wird.
Wirbelsäulenmessungen werden entsprechend ihrer Verformungen in der sagittalen (Skoliose), frontalen (Kyphose, Lordose) und horizontalen (Rotation) Ebene durchgeführt. Die seitliche Krümmung wird in vertikaler Position entlang einer Lotlinie gemessen. Markieren Sie dazu die Dornfortsätze mit einem Filzstift, einer Brillantgrünlösung oder Tinte und stellen Sie durch Drücken des Lotfadens am Foramen occipitalis Abweichungen von der vertikalen Linie fest. Ohne Verformung fallen die Lotlinie und die Dornfortsätze zusammen. Die Verformung in der Frontalebene wird mit einem Neigungsmesser – einem Kyphometer – durch Zeichnen von Konturen gemessen. Mit einem Kyphometer wird die Krümmungsdynamik in mehreren Positionen untersucht: in normaler Haltung, gestreckt, gebeugt und gestreckt.
Traumatologie und Orthopädie. Yumashev G.S., 1983
Die Länge der unteren Extremität wird von der Spina iliaca anterior superior bis zum Malleolus medialis gemessen.
Die Länge der unteren Extremität wird von der Spina iliaca anterosuperior bis zur Spitze des Innen- oder Außenknöchels gemessen (Abb. 2); die Länge des Oberschenkels – vom hervorstehenden Punkt des Trochanter major oder der anterosuperioren Wirbelsäule des Beckenflügels bis zum Spalt des Kniegelenks (Abb. 3); die Länge des Unterschenkels – von der Lücke des Kniegelenks bis zur Spitze des Außen- oder Innenknöchels, entlang der Außen- oder Innenkante des Unterschenkels (Abb. 4).
Reis. 2. Messen der Länge der unteren Extremität

Reis. 3. Messung der Oberschenkellänge

Reis. 4. Messung der Wadenlänge
Die bei der Messung festgestellte Verkürzung oder Verlängerung der Gliedmaßen kann unterschiedlicher Art sein: scheinbar, tatsächlich und relativ.
Ersichtlich, oder in der Regel Flexion, Verkürzung ist auf eine erzwungene Flexion zurückzuführen, sodass die Segmentmessung keine Längenänderungen erkennen lässt. Die scheinbare Längenänderung ist auf einen pathologischen Zustand in einem der Gelenke zurückzuführen: Kontraktur, Ankylose, Steifheit (Abb. 5, c).
WAHR Eine Längenänderung einer Extremität ist mit organischen Veränderungen in einem ihrer Segmente verbunden (verlagerter Bruch, Wachstumsstörung, Knochenzerstörung durch einen pathologischen Prozess). Die tatsächliche Änderung der Gliedmaßenlänge wird sowohl bei allgemeinen als auch bei segmentalen Messungen sichtbar (Abb. 5, b).
Relativ Veränderungen der Gliedmaßenlänge (Verkürzung, Verlängerung) sind mit einer Verletzung der relativen Position ihrer Gelenksegmente verbunden. Diese Art der Längenänderung der Gliedmaßen wird auch artikulär genannt; es tritt bei Luxationen und intraartikulären Frakturen auf. Das Konzept der klinischen oder totalen Veränderung der Gliedmaßenlänge (Verkürzung, Verlängerung) umfasst scheinbare, wahre und relative.

ABC
Reis. 5. A – scheinbare Verkürzung mit Beugekontraktur des Kniegelenks. Die Projektion abgewinkelter Segmente ist kürzer als die Gesamtlänge; b – echte Verkürzung der unteren Extremität während einer verschobenen Fraktur; c – relative Verkürzung aufgrund einer Hüftluxation
Zusätzlich zur Messung mit einem Maßband können Sie die Länge der Gliedmaßen in einer vergleichenden Beurteilung nach Augenmaß vergleichen. Dazu wird die Person auf eine harte Liege gelegt und die Lage der oberen Pole der Kniescheibe und der Knöchel sowie der oberen Beckenwirbelsäule verglichen. Sollten die angegebenen Punkte nicht übereinstimmen, können Sie ermitteln, welches Segment für die Längenänderung verantwortlich ist. Wenn der Patient also auf dem Rücken auf einer harten Couch liegt, sind die Beine an den Knie- und Hüftgelenken angewinkelt. Bei der Untersuchung des Patienten von den Beinen aus werden Unebenheiten der Kniegelenke festgestellt, die auf eine Verkürzung oder Verlängerung des Oberschenkelsegments hinweisen. Länge der Schienbeine verglichen mit dem Patienten, der mit abgesenkten Beinen auf der Tischkante sitzt
Dies ist ein Kapitel aus einem völlig neuen Lehrbuch „Traumatologie und Orthopädie“. Herausgeber: Korrespondierendes Mitglied der Russischen Akademie der Medizinischen Wissenschaften, geehrt. Aktivitäten Wissenschaft der Russischen Föderation Professor N.V. Kornilov und Professor E.G. Gryaznukhin, St. Petersburg, hrsg. „Hippokrates“, 2006. Das heißt, neu und frisch.Das Kapitel über Skoliose aus demselben Buch habe ich bereits gepostet:
Band 1.
Kapitel 4
FORSCHUNGSMETHODEN IN DER TRAUMATOLOGIE UND ORTHOPÄDIE
Klinische Untersuchung von Erwachsenen. Autoren: E.G. Gryaznukhin, V.I. Ostashko, G.G. Epstein
Beurteilung des Grades der Beeinträchtigung der statisch-dynamischen Funktion und deren Kompensation anhand klinischer Untersuchungsdaten
Diagnostik in der Kinderorthopädie. Autoren: M.G. Dudin, S.F. Lesnova, D. Yu. Pinchuk
Klinische Diagnose Bewegungsapparat bei Kindern ,
Instrumentelle Diagnostik des Bewegungsapparates bei Kindern ,
Radiologische Forschungsmethoden
Röntgenmethoden(A.P. Medwedew)
Grundprinzipien der Skelett-Röntgenbildanalyse
Computer- und Magnetresonanztomographie(A. F. Panfilenko)
Radionuklidforschung(M.G. Dudin)
Laborforschungsmethoden(G. E. Afinogenov, A. G. Afinogenova)
Blut
Allgemeiner klinischer Bluttest ,
Knochenmarkpunktion
Urin,
Flüssigkeiten seröser Hohlräume und Zysten
Liquor cerebrospinalis
Kal,
Biochemische Studien
Protein und Proteinfraktionen
Indikatoren für den Stickstoffstoffwechsel
Glukose und Metaboliten des Kohlenhydratstoffwechsels ,
Lipide
Indikatoren für den Pigmentstoffwechsel
Enzyme und Isoenzyme
Wasser-Elektrolyt-Stoffwechsel
Indikatoren für den Eisenstoffwechsel
Hämostasesystem
Methoden zur Beurteilung des Immunstatus
Vorbereitungen für eine immunorientierte Therapie
Zweieinhalb Seiten fehlen, weil... widmen sich akuten Verletzungen und sind für mich nicht von Interesse.
Die systematische Untersuchung der Opfer erfolgt in einer bestimmten Reihenfolge: Kopf, Hals, Brust, Bauch, Becken, Wirbelsäule, Gliedmaßen.
Die wichtigsten Untersuchungstechniken sind Inspektion, Palpation, Perkussion, Auskultation, Bestimmung des Bewegungsumfangs in Gelenken, Vermessung und lokales Röntgen. (Schlagzeug (von lateinisch percussio, wörtlich – schlagen, hier – klopfen; Auskultation – Hören von Geräuschen, die in den Parenchym- und Hohlorganen einer Person (Herz, Lunge, Darm, Pleurahöhle) entstehen – H.B.) Die wichtigsten Werkzeuge eines orthopädischen Traumatologen bei der Untersuchung von Patienten sind ein Zentimeterband und ein Winkelmesser. Bei allen Patienten müssen Vergleichsmessungen der Gliedmaßenlänge (relativ, absolut), der Achsenlinien, Kreise und der Amplitude der aktiven und passiven Bewegungen in den Gelenken durchgeführt werden.
28. Schema der Vergleichsmessungen an Knochenvorsprüngen.
Im Gegensatz zu Verletzungen gibt es bei orthopädischen Erkrankungen keine klare Grenze für das Auftreten pathologischer Veränderungen. Das Schmerzsyndrom, das den Patienten dazu zwingt, einen Arzt aufzusuchen, ist in der Regel eine Spätmanifestation des pathologischen Zustands. Bei der Anamneseerhebung ist eine Abklärung erforderlich
- erbliche Faktoren,
- mögliche Geburtsverletzungen,
- übertragen Infektionskrankheiten,
- Traumata, die man in der Kindheit erlitten, aber vergessen hat.
Das Untersuchungsschema umfasst auch die Bestimmung morphofunktioneller Veränderungen unter dosierter Belastung, die Analyse von Laboruntersuchungsergebnissen und chirurgische Eingriffe (Punktion, Biopsie).
Bei der Untersuchung der Beschwerden des Patienten ist eine Klärung erforderlich
- Zeitpunkt und Art des Ausbruchs der Krankheit,
- provozierende Faktoren,
- Schmerzmerkmale,
- Achten Sie beim Gehen, Sitzen und Liegen auf die Position des Patienten.
- über seinen Geisteszustand und sein Verhalten. Bei der Anamneseerhebung ist es wichtig, Vorerkrankungen, Verletzungen, allergische Reaktionen, Lebens- und Arbeitsbedingungen zu erfahren. Eine sorgfältig erhobene Anamnese leitet den Arzt richtig bei der Lösung von Fragen der Diagnose, der Behandlungstaktik und des Umfangs der Eingriffe.
Eine gründliche und systematische Untersuchung hilft, viele Diagnosefehler zu vermeiden. Von allgemeines Erscheinungsbild Anhand der Position des Patienten, seines Gesichtsausdrucks und seiner Hautfarbe kann man die Schwere des Allgemeinzustands des Patienten und die vorherrschende Lokalisation des pathologischen Herdes beurteilen. Anhand der typischen Körperhaltung und charakteristischen Lage der Extremität kann ein erfahrener Arzt „auf den ersten Blick“ eine Diagnose stellen. Dies schließt jedoch die Notwendigkeit einer vollständigen Prüfung nicht aus. Die passive Haltung einer Gliedmaße kann die Folge einer Prellung, eines Bruchs, einer Parese oder einer Lähmung sein. Eine Zwangshaltung wird bei starken Schmerzen (sanfte Lagerung) der Wirbelsäule oder der Gliedmaßen, bei eingeschränkter Beweglichkeit der Gelenke (Luxation, Kontraktur) als Folge des Ausgleichs einer Gliedmaßenverkürzung (Beckendistorsion, Skoliose) beobachtet.
29. Achse der unteren Extremität, a – normal, b, c – Varus- und Valguskrümmung.

Bei der Untersuchung werden Störungen in den Formen und Umrissen der Gliedmaßen und Körperteile festgestellt. Eine Verletzung der Achse eines Gliedmaßensegments sowie Winkel- und Rotationsverformungen deuten auf eine Fraktur hin; eine Verletzung der Achse des gesamten Gliedmaßens ist häufiger mit orthopädischen Erkrankungen verbunden.
Viele orthopädische Erkrankungen sind nach typischen Skelettdeformitäten benannt – Klumpfuß, Klumphand, Torticollis, Plattfuß, Skoliose, Kyphose usw.
Für Vergleichsmessungen werden Knochenvorsprünge an Gliedmaßen und Rumpf herangezogen. Identifikationspunkte sind einerseits Akromion, Olekranon, Processus styloideus der Ulna und des Radius. An der unteren Extremität - der Spina iliaca superior anterior, der Trochanter major des Femurs, die distalen Enden der Femurkondylen, der Wadenbeinkopf, die lateralen und medialen Knöchel (Abb. 28). Am Körper befinden sich der Schwertfortsatz, die Winkel der Schulterblätter und die Dornfortsätze der Wirbel.
Achse der unteren Extremität Betrachtet wird eine gerade Linie, die die Spina iliaca superior anterior und den ersten Zeh verbindet. Bei einem geraden Bein liegt der mediale Rand der Patella auf dieser Achse, bei einer Valguskrümmung ist die Patella nach medial und bei einer Varuskrümmung nach lateral verschoben (Abb. 29).
Die Achse der oberen Extremität Man betrachtet eine gerade Linie, die den Kopf des Oberarmknochens, den Kopf des Kondylus des Oberarmknochens, den Kopf des Radius und den Kopf der Ulna verbindet. Bei der Valgusdeformität liegt der Ulnakopf lateral der Achse, bei der Varusdeformität eher medial (Abb. 30).
30. Achse der oberen Extremität. a – normal: b, c – Valgus- und Varuskrümmungen

Länge der unteren Gliedmaßen gemessen durch den Abstand von der Spina iliaca anterior superior zum Malleolus medialis.
Die Länge des Femurs wird von der Spitze des Trochanter major bis zum Gelenkspalt des Kniegelenks bestimmt, die Länge des Schienbeins wird vom Gelenkspalt bis zum Außenknöchel bestimmt.
Die Länge der oberen Extremität wird vom Akromion bis zum Processus styloideus des Radius oder dem Ende des dritten Fingers gemessen, die Länge der Schulter – vom Akromion bis zum Olekranon, die Länge des Unterarms – vom Olekranon bis zum Styloidfortsatz der Ulna (Abb. 31).
Eine Gliedmaßenverkürzung kann sein:
- wahr (anatomisch - wenn der Knochen eines der Segmente direkt verkürzt ist),
- relativ (für Luxationen),
- Projektion (mit Beugekontraktur, Ankylose),
- gesamt (funktionell - beim Gehen, Stehen, wenn alle verfügbaren Verkürzungsarten addiert werden).
(http://www.ncbi.nlm.nih.gov/pubmed/3403498?ordinalpos=1&itool=EntrezSystem2.PEntrez.Pubmed.Pubmed_ResultsPanel.Pubmed_DiscoveryPanel.Pubmed_Discovery_RA&linkpos=1&log$=latedarticles&logdbfrom=pubmed
Genauigkeit und Präzision der klinischen Schätzung von Beinlängenungleichheit und Lendenskoliose: Vergleich klinischer und radiologischer Messungen.
Friberg O, Nurminen M, Korhonen K, Soininen E, Mänttäri T.
Forschungsinstitut für Militärmedizin, Zentrales Militärkrankenhaus, Helsinki, Finnland.
Die Ergebnisse von 196 klinischen Bestimmungen der Beinlängenungleichheit und der posturalen Beckenkippskoliose bei 21 Patienten wurden analysiert und mit zuverlässigen radiologischen Messungen verglichen. Klinische Methoden haben sich als ungenau und äußerst ungenau erwiesen. Der Beobachterfehler betrug +/- 8,6 mm für die direkte und +/- 7,5 mm für die indirekte Messung der Beinlängenungleichheit sowie +/- 6,4 Grad für die Schätzung der posturalen Lendenskoliose. Mehr als die Hälfte (53 %) der Beobachtungen waren fehlerhaft, wenn das Kriterium der Beinlängenungleichheit 5 mm betrug. Bei 54 Messungen (27 % der Gesamtzahl) konnte nicht festgestellt werden, ob eine Längenungleichheit von mehr als 5 mm vorliegt. Bei 12 % der direkten und bei 13 % der indirekten Messungen irrten sich die Beobachter bei der Entscheidung, welches Bein länger war; Selbst wenn die radiologische Untersuchung eine Beinlängenungleichheit von bis zu 25 mm ergab, traten Abweichungen auf.
Kurz und auf Russisch: Es ist unmöglich, den Längenunterschied der Gliedmaßen durch Messung der hervorstehenden Teile zuverlässig zu bestimmen - H.B.)
Umfangsmessung Gliedmaßen- und Gelenksegmente werden streng in symmetrischen Bereichen ausgeführt. Wiederholte Messungen müssen auf gleicher Höhe erfolgen; Knochenvorsprünge dienen als Orientierungspunkte.
Bewegungsumfang in Gelenken mit einem Winkelmesser bestimmt. Als Ausgangsposition wird die vertikale Position des Rumpfes und der Gliedmaßen angenommen. Die Zweige des Winkelmessers werden entlang der Achse der Gelenksegmente installiert und die Achse wird mit der Gelenkachse ausgerichtet (Abb. 32). Flexion und Extension erfolgen in der Sagittalebene, Abduktion und Adduktion – in der Frontalebene, Rotationsbewegungen – um die Längsachse.
Abhängig von der Art der Beweglichkeitsbeeinträchtigung im Gelenk gibt es:
1) Ankylose (völlige Immobilität);
2) Steifigkeit (Schwingbewegungen sind möglich);
3) Kontraktur – Einschränkung der Mobilität
- beim Beugen (Extensionskontraktur),
- während der Streckung (Flexionskontraktur),
- während der Abduktion (Adduktionskontraktur).
31. Messen der Länge der unteren und oberen Gliedmaßen.a - relative Länge der unteren Extremität; b - Oberschenkellänge; c - Länge des Unterschenkels;

d – relative Länge der oberen Extremität; d - schulterlang; a ist die Länge des Unterarms.

Ankylose es gibt
- wahr (Knochen) und
- falsch (faserig), was durch Röntgen festgestellt wird.
Je nach Ätiologie gibt es auch verschiedene Arten von Kontrakturen:
- dermatogen,
- desmogen,
- tendogen,
- myogen,
- arthrogen,
- neurogen,
- psychogen,
- gemischt.
32. Messung des Bewegungsbereichs in Gelenken.a - Schulterabduktion; b - Beugung am Schultergelenk; c - Beugung am Ellenbogengelenk; d - Flexion-Extension im Handgelenk; d – Adduktion-Abduktion der Hand: f – Hüftabduktion; g - Beugung der Hüft- und Kniegelenke; h - Flexion-Extension am Sprunggelenk.

Bei der Untersuchung eines orthopädischen Patienten werden wichtige Informationen mithilfe von Konturzeichnungsmethoden, Drucken, Gipsabdrücken, fotografischen Aufzeichnungen und optischer Topographie gewonnen (Abb. 33). (Es gibt NEIN wissenschaftliche Beweise jeglichen Wert dieser Informationen. Siehe - H.B.)

Die Feststellung einer übermäßigen Beweglichkeit, einer ungewöhnlichen („abnormalen“) Bewegung im Gelenkbereich entlang eines knöchernen Segments der Extremität, kann für die Diagnose von entscheidender Bedeutung sein.
Anhand der Anamnese werden die Beschwerden des Patienten über Schmerzen, Einschränkungen oder Funktionsstörungen sowie Deformationen geklärt, die zu Verletzungen und Erkrankungen des Bewegungsapparates führen.
Lebensgeschichte ermöglicht es Ihnen, sich ein Bild von der Persönlichkeit des Patienten zu machen und den Grad der Kommunikation mit ihm zu bestimmen, um Informationen über die Lebens- und Arbeitsbedingungen zu erhalten. Bei angeborenen Erkrankungen gibt die Familienanamnese Aufschluss über eine mögliche erbliche Übertragung (angeborene Hüftgelenksluxation, Klumpfuß, Skoliose, Arthrogryposis, Hämophilie). (Weder Klumpfuß noch Skoliose an sich werden vererbt. Diese Maximen sind einfach eine Hymne an den Analphabetismus, völlig unverzeihlich für die Medizin, die die Dreistigkeit hat, sich selbst als „wissenschaftlich“ zu bezeichnen – H.B.) . Die Lebens- und Arbeitsbedingungen ermöglichen die Beurteilung möglicher Umwelteinflüsse (geochemische, toxische und strahlenbedingte) Auswirkungen, die sich primär genetisch oder sekundär auf den Körper und den Bewegungsapparat auswirken und zum Auftreten von systemischer Osteoporose, Harnwegserkrankungen, Vibrationserkrankungen usw. beitragen können. toxische Arthrose und andere pathologische Veränderungen.
Aus der Anamnese wird das Alter, in dem die Beschwerden aufgetreten sind, ihre Schwere und Dynamik im Zeitverlauf ermittelt. Die im Erstgespräch mit den Ärzten gestellte Diagnose, die durchgeführte Behandlung und deren Wirksamkeit sollten nach Möglichkeit durch Dokumente (Atteste, Auszüge aus der Krankengeschichte, Röntgenbilder, Daten aus Labor- und Instrumentenuntersuchungen) belegt werden. (Vor allem angesichts der Tatsache, dass diese Aussagen oft nicht zu erhalten sind - H.B.)
Durch eine gezielte Befragung des Patienten können Sie Klarheit schaffen
- Schmerzlokalisation,
- seine Verbreitung,
— Zone möglicher Strahlung,
- feststellen, ob es scharf oder stumpf ist,
- ständig oder paroxysmal (Stechen, Schießen, Bohren, Nagen),
— spontan auftretend oder durch Belastung, Körperhaltung oder andere Einflüsse hervorgerufen.
Es sollte geklärt werden
- welche Methoden zur Schmerzlinderung oder -beseitigung angewendet wurden (unabhängig oder auf Empfehlung von Ärzten),
- ihre Wirksamkeit,
- Häufigkeit und Dauer von Rückfällen,
— die Umstände ihres Auftretens und der Zusammenhang mit dem Grad der Funktionsstörung.
Im Falle einer Funktionsstörung ist es außerdem erforderlich, das Alter und die Dauer ihres Auftretens zu ermitteln, welche ersten Symptome aufgetreten sind und inwieweit sie den Patienten im Alltag und im Beruf einschränkten. Stellen Sie fest, ob die Funktionsstörung dem Auftreten der Deformität vorausging oder sich später entwickelte. Um ihre Dynamik, die durchgeführte Behandlung und ihre Wirksamkeit zu klären.
Verdacht auf orthopädische Erkrankungen oder Verletzungen Bewegungsapparat und ihre Konsequenzen werden während der Untersuchung geklärt, indem ihre Ergebnisse mit Untersuchungsdaten symmetrischer Körperteile oder mit Indikatoren verglichen werden, die den Vorstellungen von der Norm entsprechen.
Die Lage des Körpers und das Verhältnis seiner Teile werden anhand einfachster geometrischer Konstruktionen verdeutlicht, die es ermöglichen, die Achsenlinien der Körperteile und die relative Lage der Knochenvorsprünge zu bestimmen.

34. Ungefähre Ebenen, die die Abweichung des Körpers von der neutralen Position bestimmen (frontal, sagittal, horizontal) (nach V.O. Marx, 1978)
Bei einem erwachsenen, normal entwickelten, gesunden Menschen, der in freier vertikaler Position steht, verläuft die hintere Körperachse entlang der Linie, die den Hinterhauptsvorsprung mit der Interglutealfalte verbindet. Vorne wird es durch eine Linie definiert, die den Recessus jugularis, die Spitze des Processus xiphoideus, die Fossa umbilicalis und die Schambeinfuge verbindet und senkrecht zu der Linie verläuft, die die Spina iliaca anterior superior durch seine Mitte verbindet.
Die rechte und linke Körperhälfte sind symmetrisch, die Schultergürtel sind gleich lang, die Taillendreiecke aus den Seitenflächen des Rumpfes, der Lendengegend und der Innenfläche der oberen Gliedmaßen sind symmetrisch und gleich hoch. Die Winkel der Schulterblätter, Kämme und Beckenstacheln liegen auf gleicher Höhe. Symmetrische Gliedmaßen haben die gleiche Länge und das Verhältnis der Krümmungen der Wirbelsäule in der Sagittalebene ist so, dass der Rücken optisch als „gerade oder eben“ (normale Haltung) wahrgenommen wird.
Normale oder lockere Haltung- ein reflexartig akzeptiertes Verhältnis von Körperteilen mit minimalem Energieverbrauch, um es aufrechtzuerhalten. Bei normaler Körperhaltung verlaufen die Verbindungslinien zwischen den Schulterblattstacheln und den hinteren oberen Beckenstacheln parallel und liegen in derselben Ebene (Abb. 34). (Eigentlich entspricht dieser Hinweis nicht dem Bild – H.B.)
Die Gesamtlänge des Körpers (Höhe), die Länge einzelner Teile und Segmente der Gliedmaßen können visuell beurteilt und zur Vergleichbarkeit der erzielten Ergebnisse nach bestimmten Regeln anhand von Knochenvorsprüngen gemessen werden.
Die durchschnittliche Körpergröße eines erwachsenen Mannes liegt bei 170–175 cm, bei Frauen bei 165–170 cm. Eine Körpergröße von 175 bis 185 cm für Männer und von 170 bis 180 cm für Frauen ist hoch, und eine Überschreitung dieser Werte ist sehr hoch. (1) Die Körpergröße hängt von der ethnischen Zugehörigkeit einer Person ab; 2) Diese Daten beziehen sich auf die Mitte, wenn nicht den Anfang des 20. Jahrhunderts. Seitdem sind die Menschen im Schnitt um 10 cm gewachsen. An solch niedlichen Markierungen kann man leicht erkennen, wie alte Scheiße über Jahrhunderte hinweg von Lehrbuch zu Lehrbuch geschleppt wurde, ohne dass es zu einer Bearbeitung oder auch nur schwachen Versuchen gekommen wäre, den Stoff zu überdenken - H.B.)
Länge vorderer Rumpf gemessen von der Kerbe jugularis bis zum oberen Rand der Schambeinfuge und posterior bestimmt durch den Abstand zwischen der Linie, die die Akromionen verbindet, und der Linie, die die hinteren oberen Beckenstacheln verbindet. Länge vordere Wirbelsäule bestimmt durch den Abstand von der Nasenspitze bis zum oberen Rand der Schambeinfuge und von hinten – vom Hinterhauptsvorsprung bis zur Spitze des Steißbeins.
Über Verhältnismäßigkeit Der Körperbau kann auch anhand der Beziehung bestimmter Körperteile beurteilt werden. Beispielsweise entspricht die Länge des Fußes ungefähr der Länge des Halses und der Länge des Unterarms vom Ellenbogen bis zum Processus styloideus der Elle. Die Länge des Schlüsselbeins entspricht der Länge des Brustbeins ohne Schwertfortsatz, der Länge der Wirbelkante des Schulterblatts, dem Abstand zwischen den Schulterblättern und der Länge der Hand.
Der Grad der Weichteilentwicklung wird anhand der Messung des Umfangs von Körperteilen oder Gliedmaßensegmenten auf mehreren Ebenen symmetrisch zu den Knochenvorsprüngen beurteilt.
Bei einer klinischen Untersuchung wird die Muskulatur anhand der Schwere der Muskelentlastung, des Tonus und der Stärke der Kontraktionen beurteilt. (Die Muskelentlastung hängt tatsächlich von der Fettmenge ab – H.B.) Die Stärke der Kontraktionen wird mit einem 5-Punkte-System bestimmt oder mit Dynamometern gemessen (Tabelle 6).
Tabelle 6. Muskelfunktionsbewertung
Die normale Beweglichkeit wird visuell festgestellt, indem der Kopf aktiv nach vorne geneigt wird, bis das Kinn das Brustbein berührt. (Wodurch wird Mobilität bestimmt? - H.B.) , nach hinten - in die horizontale Position des Hinterhauptsvorsprungs, zur Seite - bis er den Schultergürtel berührt, und beim Drehen den Akromionbereich mit dem Kinn berühren.
Durch die Neigung des Oberkörpers nach vorne mit gestreckten Beinen können Sie mit den Fingern zur Auflagefläche und zur Seite – bis zum unteren Drittel der Außenfläche des Unterschenkels – greifen.
Der Körperbau kann auch anhand des Pinier-Index beurteilt werden. Der Index entspricht der Differenz zwischen Körpergröße in Zentimetern, Körpergewicht in Kilogramm und der Länge des Brustumfangs auf Brustwarzenhöhe beim Ausatmen in Zentimetern. Ein Unterschied von weniger als 10 weist auf einen starken Körperbau hin, von 10 bis 20 auf einen guten, von 20 bis 25 auf einen durchschnittlichen und von 25 bis 35 auf einen schwachen.
Anhand des allgemeinen Erscheinungsbildes, der Hautfarbe, der Aktivität und der Position des Patienten können Sie sich einen ersten Eindruck von seinem Zustand verschaffen. Proportionsänderungen und das Vorhandensein von Deformationen deuten auf ihre mögliche Ursache hin oder lokalisieren den Bereich pathologischer Veränderungen. (Hm, die Hautfarbe ist besonders relevant in einem Land mit 50 % mongoloider Bevölkerung – H.B.)
Das Erscheinungsbild kann sich aufgrund von Entwicklungsstörungen (Wachstum) des Körpers oder seiner einzelnen Teile, angeborenen Erkrankungen, systemischen Skeletterkrankungen, endokrinen Erkrankungen oder aufgrund von Verletzungen und deren Folgen verändern. Die charakteristischen Merkmale einiger Deformitäten können die Diagnose bestimmen: Torticollis, Skoliose, Kyphose, Klumpfuß, Luxationen und einige Frakturstellen.
Angeborene Erkrankungen, die durch genetische (häufig erbliche Faktoren) oder endogene und exogene Einflüsse während der intrauterinen Entwicklung verursacht werden, können sich in verschiedenen Fehlstellungen, Fehlbildungen und Funktionsstörungen äußern (Abb. 35).

35. Beispiele für Skelettfehlbildungen.
a – b – multiple Skelettfehlbildung (diaphysäre Dysplasie bei einem 8-jährigen Mädchen – a – Vorderansicht; b – Seitenansicht); c – isolierte Skelettfehlbildung (rechtsseitiger Klumpfuß)
Es kann zu Anomalien der Knochenentwicklung kommen
- quantitativ (numerisch),
— strukturell (anatomisch und morphologisch),
- einzeln und mehrfach,
- einseitig und zweiseitig.
Eine quantitative Anomalie kann sich durch das Fehlen eines oder mehrerer Knochen (z. B. Schlüsselbein, Schulterblatt, Wirbel, Rippen) oder das Vorhandensein zusätzlicher Knochen (Rippen, Wirbel, Fußknochen) äußern.
Unterentwicklung, Hypoplasie oder Dysplasie der Knochen führen zu strukturellen Veränderungen und Störungen der Knochenform, Varusverformung der Oberschenkelhälse, Störung der Beziehungen in den Gelenken (normalerweise in der Hüfte und im Knie), keilförmig und halb -keilförmige Verformung der Wirbel, Synostose (beeinträchtigte Differenzierung) der Rippen und Wirbel. Bei lokaler Unterentwicklung nicht nur der Knochen, sondern auch des umgebenden Gewebes bilden sich Veränderungen, die nosologische Bedeutung erlangen. Dazu gehören vor allem angeborene Skoliose, Myelodysplasie (eine Kombination aus spinaler Dysplasie und Dysplasie des Rückenmarks und seiner Membranen), angeborene Klumphand, Morbus Madelung, angeborene Subluxation oder Luxation der Hüfte, Luxation der Patella, angeborener Plattfuß und Klumpfuß. Eine Unterentwicklung kann sich auf das Gewicht des Gliedmaßengewebes erstrecken und sich durch das völlige Fehlen oder das Vorhandensein nur eines Rudiments (Peromelie) äußern.
Als Verkürzung oder Fehlen eines Gliedmaßensegments wird bezeichnet Ektromelie. Wenn einer der Knochen des Zweiknochensegments fehlt oder verkürzt ist, spricht man von longitudinal, und wenn beide abnormal sind, spricht man von transversal. Der Erhalt der Hand ohne Schulter und Unterarm lässt das Rudiment wie eine Robbenflosser aussehen und wird „Phokomelie“ genannt.
Proportionsstörungen und Deformationen können durch eine Verletzung der Entwicklung und topografischen Lage der Muskeln verursacht werden. Bei angeborener Lateroposition des Musculus quadriceps femoris kommt es zu einer Valgusabweichung der Tibia. Eine Verkürzung des M. sternocleidomastoideus führt zum Torticollis. Es liegt ein angeborenes Fehlen eines oder beider Brustmuskeln vor.
Bei systemischen und endokrinen Erkrankungen kommt es zu schweren Wachstumsstörungen. Zwergwuchs (Nanismus), der auftritt, wenn die Funktion des Hypophysenvorderlappens unzureichend ist, ist durch die Erhaltung der richtigen Körperproportionen gekennzeichnet. Wenn eine Funktion herabgestuft wird oder verloren geht Schilddrüse Das Zwergwachstum geht mit einer Verletzung der Körperproportionen einher – einer Vergrößerung des Schädels, einer Verformung des Gesichtsskeletts und einer Varusdeformität der Hüften.
Bei Hyperthyreose (Morbus Basedow), die vor dem Ende des Wachstums auftritt, kommt es zu einer frühen Synostose der Wachstumszonen und bei Erwachsenen werden Verkürzungen und Verformungen der Knochen festgestellt.
Am ausgeprägtesten Proportionsstörungen und Deformationen bei Zwergen mit Chondrodystrophie. Ungewöhnlich hohes Wachstum – Gigantismus – tritt bei einer Überfunktion der Hypophyse auf, die meist durch ein eosinophiles Adenom verursacht wird. Bei einer früh einsetzenden Überfunktion ist ein gigantisches Wachstum zu beobachten. Treten nach dem Verschluss der Wachstumszonen Veränderungen in der Hypophyse auf, kommt es zu einer überproportionalen Vergrößerung des Gesichtsschädels, des Rumpfes und der Gliedmaßen (insbesondere Unterkiefer, Hände und Füße).
Bei anderen systemischen Osteopathien werden Veränderungen der Körperproportionen durch Störungen des Knochenwachstums, Veränderungen in deren Struktur und daraus resultierende Deformationen (hyperparathyroidale Osteodystrophie, Morbus Itsenko-Kushnang, Morbus Braitsev) und pathologische Frakturen verursacht. Am häufigsten entstehen pathologische Frakturen aufgrund einer unvollständigen Knochenbildung.
Vitaminmangel wirkt sich gezielt auf das Skelett aus. Bei einem Vitamin-A-Mangel kommt es aufgrund des Epiphysenknorpels zu einem übermäßigen Wachstum der Röhrenknochen, und ein Mangel an B-Vitaminen führt zu einem Wachstumsstopp. Ein Vitamin-C-Mangel führt zu Störungen der Stoffwechselprozesse im Knochengewebe, Knochenschwund und Anfälligkeit für Knochenbrüche.
Kombinationen angeborener und systemischer pathologischer Deformationen und funktioneller Veränderungen werden als Symptomkomplexe – Syndrome – identifiziert, deren Kenntnis die Diagnose erleichtert. Die typischsten sind:
Ahner-Syndrom – Turmschädel, mondförmiges Gesicht, abgeflachte Nase, hervorstehende Augen, hohe Gaumenspalte, Poly- oder Syndaktylie, radioulnare Synostose mit Steifheit im Ellenbogengelenk;
Generalisierte verknöchernde Periostose oder Periostitis – Bamberger-Marie-Syndrom;
Eine Kombination aus Krümmung der Wirbelsäule mit einer trichterförmigen Deformation des Brustkorbs, Missverhältnis des Oberarmknochens, Deformationen der Füße und Finger sowie Hauterscheinungen (Narbenveränderungen, trichterförmige Einziehungen, Behaarung);
Das Bremer-Syndrom ist eine klinische Manifestation eines dysraphischen Status;
Die Kombination von Dolichozephalie mit verschiedenen Formen der Deformation von Brust und Wirbelsäule, unverhältnismäßig langen und dünnen Gliedmaßen sowie Fingern und Zehen (Arachnodaktylie) – Marfan-Syndrom – wird durch einen angeborenen mesenchymalen Mangel verursacht.
Weitere Formen der angeborenen Unterentwicklung von Kollagenstrukturen sind neben der kyphoskoliotischen Deformität der Wirbelsäule auch die Hyperelastizität der Haut, Muskelhypotonie, Gelenkschlaffheit, Herz-Kreislauf-Erkrankungen, Gefäßbrüchigkeit und Blutungsneigung sowie eine Schädigung des Sehorgans - Ehlers- Danlos-Syndrom.
Zur Beurteilung der statisch-dynamischen Funktion anhand klinischer Daten ist es notwendig und ausreichend, eine Reihe klinisch ermittelter Indikatoren zu ermitteln und zu analysieren:
- Beweglichkeit der Gelenke,
- Beckenverzerrung,
- Beckenneigung,
- das Ausmaß der Valgus- oder Varusdeformation des Oberschenkels, Beins und Fußes,
— Referenz und berechnete Verkürzung,
- Fähigkeit zur Unterstützung der Gliedmaßen,
- Muskelkraft der Beuger und Strecker,
- Länge und Breite der Stufe,
- Gehgeschwindigkeit.
Die Gelenkbeweglichkeit wird in Grad gemessen. Mobilität in Hüftgelenk Wenn möglich, wird die Messung in Rückenlage durchgeführt, wobei das gegenüberliegende Bein an den Hüft- und Kniegelenken maximal gebeugt ist (Thomas-Pose).
Die Beweglichkeit in der Sagittalebene wird ab 180° gezählt, die Abduktions-Adduktions- und Rotationsbeweglichkeit ab 0° (Natürlich für mehr Fans – H.B.) .
Die Einschränkung der Mobilität wird in Punkten bewertet. Eingeschränkter Bewegungsumfang (Kontraktur)
- 15-25 % im Vergleich zur Norm entsprechen 1 Punkt,
- um 26-35% - 2, und
- um 36 % und mehr - 3 Punkte.
Eine Kontraktur wird als leicht beurteilt, wenn die Summe der bei der Messung der Beweglichkeit in jeder der für die Bewegung möglichen Ebenen ermittelten Punkte den Wert 8 nicht überschreitet. Bei einem Wert von 9 bis 14 wird die Kontraktur als mittelschwer und ab 15 n als schwer beurteilt.
(Wo ist die Beurteilung der Hypermobilität? - H.B.)
Verkürzung der Gliedmaßen besteht aus
- anatomisch (falls vorhanden),
- Luxation,
- Projektion und
- Verkürzung durch Adduktorenkontraktur (eine Abduktionskontraktur führt zu einer funktionellen Verlängerung).
Alle 10° der Kontraktur führt zu einer Änderung der funktionellen Länge von 1 cm. Um die Verkürzung zu bestimmen, messen Sie die relative Verkürzung von der Spina iliaca anterius bis zum Innenknöchel und addieren Sie dazu die Verkürzung aufgrund der Adduktorenkontraktur. (Ich wiederhole: Alle diese Messungen mit einem Zentimeter am Knie sind unzuverlässig – das ist wissenschaftlich bewiesen – H.B.)
Stützverkürzung berücksichtigt nicht die kompensatorische Beckenverzerrung, da sie bei der Ausrichtung der vorderen oberen Beckenstacheln gemessen wird. Beckenneigung und -schiefstellung treten auf, um die durch Flexions- und Abduktions- oder Adduktionskontrakturen verursachte Verkürzung auszugleichen.
Bei Vorliegen einer Abduktoren- oder Adduktionskontraktur sollte die relative Länge der Extremität vom Schwertfortsatz des Brustbeins bis zum Innenknöchel bei parallelen Beinen gemessen werden. Damit die Beine parallel sind, neigt sich das Becken während der Abduktionskontraktur in Richtung des abduzierten Beins und die relative Länge dieses Beins nimmt zu. Mit anderen Worten: Durch die Beckenneigung wird entweder die Länge der Extremität auf der Seite der Abduktionskontraktur erhöht oder die Verkürzung (oder ein Teil davon) ausgeglichen, wenn eine Beugekontraktur und/oder eine anatomische Verkürzung aufgetreten ist. Eine Adduktorenkontraktur verringert die relative Länge der Extremität, gemessen vom Schwertfortsatz, durch Anheben des Beckens auf der Seite der Kontraktur. Diese Angaben sind bei der Beurteilung der Kompensation statisch-dynamischer Störungen sehr wichtig. (Es ist sehr klar beschrieben, wie und was gemessen werden soll. Und was am wichtigsten ist: Diese Tests sind statistisch und wissenschaftlich verifiziert, ja – H.B.)
Stützverkürzung- der Abstand von der Plantarfläche des Fußes zur Stützebene im Stehen und wenn die Bispinallinie parallel zur Stützebene verläuft. Der einfachste Weg zur Messung besteht darin, Messbretter unter den Fuß zu legen, bis die Beckenverformung beseitigt ist.
In Rückenlage wird der Patient so gelagert, dass die Körperachse senkrecht zur Bispinallinie steht und die Füße auf den Stützen aufliegen. Messen Sie den Abstand vom Schwertfortsatz zum Innenknöchel.
Berechnete Verkürzung- Verkürzung, die ohne Entschädigung eintreten würde. Sie besteht aus einer relativen Verkürzung, gemessen von der Spina iliaca anterior superior bis zum Malleolus medialis und einschließlich (falls vorhanden) anatomischer und dislokativer Veränderungen sowie Längenänderungen, die bei Abduktions- oder Adduktionskontrakturen auftreten.
Eine geschätzte Verkürzung von 2–4 cm wird als leicht, um 4–6 cm als mäßig und von 4–6 cm als mäßig angesehen
7 cm oder mehr - wie angegeben.
Beckenverzerrung. Beim Ausgleich einer funktionellen Verkürzung kommt es zu einer Lageveränderung des Beckens in der Frontalebene (Analphabetismus. Es kann viele Gründe für eine Beckenverzerrung geben – H.B.) .
Die Drosselklappenneigung wird durch Messung des Winkels zwischen der vertikalen Achse des Rumpfes und der Bispinallinie bestimmt. Normalerweise beträgt dieser Winkel 90°.
Wenn das Glied in der Abduktionsposition fixiert ist, kippt das Becken zur Wiederherstellung der Stützfähigkeit in Richtung des abduzierten Beins und es kommt zu einer funktionellen Verlängerung. Bei der Adduktionskontraktur hebt sich das Becken und vergrößert so die bestehende Verkürzung.
Der gewünschte Neigungswinkel für die Abduktorenkontraktur entspricht dem bei der Messung erhaltenen Wert minus 90° und für die Adduktorenkontraktur beträgt er 90° minus dem bei der Messung erhaltenen Winkel. (Zusätzlich zu Kontrakturen gibt es tatsächlich Muskelschwäche – H.B.)
Eine Neigung des Beckens zum verkürzten Bein alle 3° gleicht die Verkürzung um 1 cm aus. (Die Zahlen sind wie immer aus der Luft gegriffen, muss man meinen? – H.B.)
Muskelschwund. Der Muskelschwund wird in Bezug auf den symmetrischen „gesunden“ Abschnitt der Extremität bestimmt. Der Umfang wird auf symmetrischen Ebenen gemessen und seine relative prozentuale Abnahme bestimmt. Eine Hypotrophie von bis zu 5 % gilt als mild. 5 bis 10 % gelten als mittelschwer und mehr als 10 % als schwerwiegend. (Ich frage mich, warum irgendjemand glaubt, dass ein großes Glied gesund und nicht hypertrophiert ist? – H.B.)
Muskelkraft. Die Muskelkraft wird mit einem Rückgrat-Dynamometer bestimmt, indem die Kräfte gemessen werden, die der Proband bei maximaler Beugung und Streckung entwickelt. Eine Abnahme der Muskelkraft im Vergleich zu symmetrisch Gesunden um nicht mehr als 40 % gilt als leicht, von 40 bis 70 % als mäßig und über 70 % als ausgeprägt.
Unterstützbarkeit bestimmt durch die Ergebnisse der „getrennten“ Wägung. Die Testperson wird auf zwei Bodenwaagen gestellt und ihre Messwerte werden als Prozentsatz des Körpergewichts, Verhältnis und Differenz ermittelt absolute Werte. Anhand der erhaltenen Daten können wir die Verteilung der Belastung auf die Gliedmaßen und den Unterstützungskoeffizienten (Verhältnis der absoluten Werte) beurteilen, der normalerweise gleich 1 ist.
Stehen und gehen. Mithilfe der aus der Analyse von Abdrücken von 3–5 Doppelschritten gewonnenen Daten ist es möglich, biomechanische Eigenschaften des Stehens und Gehens zu ermitteln und so den Zustand der statisch-dynamischen Funktion zu beurteilen.
Schrittlänge- der Abstand zwischen den Abdrücken der Hinterkante der Ferse bei zwei aufeinanderfolgenden Stützen desselben Beins. Die Schrittlänge eines Erwachsenen entspricht der dreifachen Länge seines Fußes. Im Durchschnitt, ohne Berücksichtigung von Geschlecht, Größe und Alter, sind es 780 mm. (Der bedeutungsloseste Indikator, den man sich vorstellen kann, ist einer, der ohne Berücksichtigung von Geschlecht, Größe und Alter berechnet wird – H.B.)
Schrittweite gemessen am Abstand zwischen der Ferse und der Mittellinie der Bewegung; Der Wert des Indikators variiert je nach Bewegungsgeschwindigkeit, Körpergröße und Gangart und beträgt durchschnittlich 5-7 cm.
Der Drehwinkel des Fußes variiert je nach den oben genannten Gründen und wann Durchschnittsgeschwindigkeit Die Bewegung beträgt 8-15°.
Die Gehgeschwindigkeit beträgt durchschnittlich 4,5 km/h bzw. 75 m/min.
Die Dauer eines Doppelschritts beträgt durchschnittlich 1,38 s. (drei Schritte - 4,14 s.)
Rhythmusfaktor- das Verhältnis der Zeit eines Doppelschritts mit dem rechten und linken Fuß. Normalerweise ist der Koeffizient gleich I.
Marschtest. Bestimmen Sie mit einem Schrittzähler und einer Stoppuhr die Zeit und Anzahl der Schritte, wenn Sie eine Distanz von 100 m zurücklegen. Eine Erhöhung der Schrittanzahl und der Gehzeit deutet auf eine Verlängerung der Doppelfuß- und Einzelfußzeit, also eine Verlängerung der Dauer hin eines Doppelschritts und eines langsameren Gehtempos. Diese Veränderungen werden durch eine eingeschränkte Beweglichkeit der betroffenen Gelenke und die Stärke der Schmerzen verursacht.
Da die Gehgeschwindigkeit 75 m/min beträgt, braucht ein gesunder Mensch 1 Minute, um 100 m zu laufen. 18 s. Bei einer durchschnittlichen Schrittlänge von 78 cm müssen Sie zum Gehen von 100 m 128 Schritte zurücklegen. Die Gehgeschwindigkeit beträgt 98-99 Schritte/Minute.
Messung der Länge und des Umfangs der Gliedmaßen.
Die Gliedmaßenlänge wird mit zwei komplementären Methoden gemessen: der Vergleichsmethode (unter Verwendung symmetrischer Knochenvorsprünge) und der Verwendung Messgeräte. Die Länge der oberen Extremität wird von der Spitze des Akromions bis zum Processus styloideus des Radius oder bis zum Ende des dritten Fingers gemessen; schulterlang – vom Rand des Akromions bis zum Olekranonfortsatz oder bis zum lateralen Epicondylus des Humerus; Die Länge des Unterarms reicht vom Processus olecranon bis zum Processus styloideus der Elle.
Die Länge der unteren Extremität wird bestimmt, Messung des Abstands von der Spina iliaca anterior superior zum Malleolus medialis (Abb. 4); Die Länge des Oberschenkels beträgt vom Trochanter major des Femur bis zum Gelenkspalt des Kniegelenks, die Länge des Schienbeins vom Gelenkspalt des Kniegelenks bis zum Rand des Außenknöchels.
Bei Frakturen des Beckenrings Bei einer Verschiebung muss festgestellt werden, ob eine Verkürzung der Extremität vorliegt. Messen Sie dazu den Abstand vom Schwertfortsatz bis zu den oberen vorderen Beckenstacheln.
Man unterscheidet folgende Arten der Gliedmaßenverkürzung bzw. -verlängerung:
- Anatomische oder echte Verkürzung – wird beobachtet, wenn das Wachstum der Gliedmaßen verzögert ist, der Epiphysenknorpel beschädigt ist und Fragmente verschoben sind; gemessen an den Knochenvorsprüngen der Röhrenknochen.
- Offensichtliche oder Projektionsverkürzung – wird durch eine schlechte Position der Extremität aufgrund einer Kontraktur oder Ankylose im Gelenk verursacht (z. B. führt eine Ankylose im Hüftgelenk in der Flexionsposition zu einer Projektionsverkürzung der Extremität im Vergleich zu einer gesunden Position). obwohl keine anatomische Verkürzung des Knochens vorliegt).
- Relative Verkürzung – tritt bei Lageveränderungen der Gelenksegmente (Luxationen) auf und wird beispielsweise an der unteren Extremität von der Spina iliaca superior anterior bis zum Innenknöchel im Vergleich zu einem möglichst platzierten gesunden Bein gemessen , in der gleichen Position wie der Patient. Es ist notwendig, dass sich das Becken in der richtigen Position befindet und beide oberen vorderen Beckenstacheln auf derselben Linie liegen.
- Die funktionelle Verkürzung wird festgestellt, wenn sich der Patient in aufrechter Position befindet. Legen Sie dazu 1 – 1,5 cm hohe Bretter unter das verkürzte Bein, bis sich beide oberen vorderen Beckenstacheln des Beckens auf gleicher Höhe befinden. Die bestehende kompensatorische Krümmung der Wirbelsäule verschwindet in der Regel, der Patient steht selbstbewusst auf den Beinen. Die Höhe der verlegten Dielen gibt Aufschluss über den Grad der funktionellen Verkürzung.
Der Umfang der Gliedmaßen wird gemessen an symmetrischen Stellen in bestimmten Abständen von Knochenidentifikationspunkten. Bei anschließenden Messungen des Umfangs der verletzten Extremität wird eine Zunahme von Ödemen, Hämatomen, vermehrtem Gelenkerguss und Muskelatrophie beobachtet.
| Arme vom Akromion des Schulterblatts bis zum Processus styloideus des Radius oder bis zum Ende des dritten Fingers | Rechts | Links |
| Schulter a) vom Akromialfortsatz zum äußeren Epikondylus der Schulter b) b) vom Akromialfortsatz zum inneren Epikondylus der Schulter | ||
| Unterarme a) von der Elle bis zum Processus styloideus der Ulna | ||
| b) vom Strahlkopf bis zum Processus styloideus | ||
| Beine von der Spina iliaca anterior superior bis zur Unterkante des Innenknöchels | ||
| Femuren vom Trochanter major bis zum Gelenkspalt des Kniegelenks | ||
| Schienbein vom Gelenkspalt des Kniegelenks bis zur Unterkante des Außenknöchels |
Messen des Gliedmaßenumfangs
Gelenke: Konfiguration, Schwellung, Hautfärbung im Gelenkbereich (Hyperämie, Blutung), Beweglichkeit (aktiv, passiv, forciert), eingeschränkte Beweglichkeit im Gelenk (Ankylose, Kontraktur, Steifheit, pathologische Beweglichkeit). Schmerz, seine Natur, Lokalisierung, Knirschen, Fluktuation.
Messung von Bewegungen in Gliedmaßengelenken
| Ausgehende Position | Rechts | Links | |
| Schultergelenk 1. Flexion (Heben des Arms nach vorne): ohne Beteiligung des Schulterblatts mit Beteiligung des Schulterblatts 2. Extension (Abduktion des Arms nach hinten) 3. Abduktion: a) ohne Beteiligung des Schulterblatts b) mit der Beteiligung des Schulterblatts 4. Rotation (Rotation des Arms um die Längsachse): a) nach außen, b) nach innen | 0 0 0 0 | ||
| Ellenbogengelenk: 1. Flexion 2. Extension 3 Supination (Innenrotation) 4. Pronation (Außenrotation) | 180 0 0 0 | ||
| Handgelenk: 1. Flexion (zur Palmarseite) 2. Extension (zur Dorsalseite) 3. Abduktion: radialer Ulnar | |||
| Hüftgelenk: 1. Flexion 2. Extension 3. Abduktion 4. Adduktion 5. Rotation (Rotation des Beines um die Längsachse): a) nach außen, b) nach innen | 180 0 0 0 | ||
| Kniegelenk: 1.Flexion 2.Extension | 180 0 | ||
| Sprunggelenk: 1. Flexion: dorsal plantar 2. Supination (Adduktion) 3. Pronation (Abduktion) | 115 0 0 0 |
Der Umfang der Gelenke wird in drei Projektionen gemessen (über dem Gelenk, durch die Gelenkmitte und unter dem Gelenk).
Arten von Gelenkbeweglichkeitsstörungen:
1. Ankylose- völlige Immobilität im Gelenk (Knochen, Fasern, extraartikulär).
2. Steifigkeit- Der Erhalt kleinerer, schaukelnder Bewegungen im Gelenk erfolgt durch die Entwicklung ausgedehnten Narbengewebes vor dem Hintergrund veränderter Gelenkflächen.
3. Kontraktur– Einschränkung der Beweglichkeit im Gelenk aufgrund arthrogener, myogener, desmogener und dermatogener Veränderungen und kann auch psychogen (hysterisch), neurogen (zerebral, spinal, reflektorisch, paretisch) sein. Sie unterscheiden sich in ihrer Natur: Flexion, Extension, Adduktion, Abduktion und kombiniert.
4. Übermäßige Mobilität- Erweiterung der Grenzen physiologisch
mögliche Bewegungen.
5. Pathologische Mobilität- Beweglichkeit in atypischen Ebenen, die nicht der Form der Gelenkflächen eines bestimmten Gelenks entsprechen.
ATEMWEGE
Husten(Tussis): sein Charakter (trocken oder mit Auswurf, nasal, „bellend“ usw.); Zeitpunkt des Erscheinens (Tag, Nacht, Morgen); Dauer (konstant, periodisch, paroxysmal); Bedingungen für das Auftreten und die Linderung von Husten.
Sputum(Sputum)-, Beschaffenheit, Farbe und Konsistenz (serös, schleimig, schleimig-eitrig, eitrig, faulig), die Menge des Auswurfs auf einmal und pro Tag, Blutverunreinigungen. Eine Position, die eine optimale Entfernung des Sputums ermöglicht (Drainageposition).
Hämoptyse(Hämoptoe): Blutmenge (Streifen, Klumpen oder reines Blut), Farbe des Blutes (scharlachrot, dunkel, „rostig“ oder purpurrot), Bedingungen für das Auftreten einer Hämoptyse.
Schmerz(dolor) in der Brust: Lokalisation, Art des Schmerzes (scharf, dumpf, stechend), Intensität (schwach, mäßig, stark), Dauer (konstant, paroxysmal), Zusammenhang mit Atembewegungen, Husten und Körperhaltung, Schmerzausstrahlung.
Dyspnoe(Dispnoe): Bedingungen des Auftretens (in Ruhe, bei körperlicher Aktivität, beim Husten, bei Veränderung der Körperhaltung usw.), die Art der Atemnot (inspiratorisch, exspiratorisch, gemischt).
Erstickung(Asthma) -, Zeitpunkt und Bedingungen des Auftretens, Art, Dauer der Anfälle, deren Linderung. Benutzt der Patient ein Mikrodurchflussmessgerät?
Nase: Atmen durch die Nase (frei, schwierig), Charme, Nasenbluten, Trockenheitsgefühl in der Nase, Ausfluss aus der Nase (Charakter, Menge, Geruch, geruchlos).
Brustkorb: normosthenische, hypersthenische, asthenische, pathologische Formen (emphysematöse, paralytische, skaphoide, rachitische, trichterförmige). Ausdruckskraft der Fossae supra und subclavia (voll, eingesunken, zurückgezogen). Die Breite der Interkostalräume (mäßig, breit, schmal), die Größe des Oberbauchwinkels (gerade, spitz, stumpf), die Position der Schulterblätter und Schlüsselbeine (nicht hervorstehend, mäßig hervorstehend, deutlich, flügelförmige Schulterblätter). ), das Verhältnis der anteroposterioren und lateralen Abmessungen des Brustkorbs, die Symmetrie des Brustkorbs (Zunahme oder Abnahme einer der Hälften, lokale Vorsprünge oder Vertiefungen).
Umfang des Brustkorbs, Exkursion des Brustkorbs beim Ein- und Ausatmen, auf Höhe der IV. Rippe.
Wirbelsäulenverkrümmungen: Kyphose, Lordose, Skoliose, Kyphoskoliose.
Atmungstyp: Brust, Bauch, gemischt. Symmetrische Atembewegungen (Atemverzögerung einer Hälfte). Beteiligung der Hilfsmuskulatur an der Atmung. Die Anzahl der Atembewegungen pro Minute. Tiefe der Atmung (flach, tief, ausgedehntes Einatmen, ausgedehntes Ausatmen).
Atemrhythmus: rhythmisch (richtig) arrhythmisch, Atmung von Cussmatius, Cheyne-Stokes und Biot.
Das Verhältnis von Ein- und Ausatmung.
Dyspnoe: Inspiratorisch, exspiratorisch und gemischt.
Palpation: Widerstand, vergleichende Definition von Stimmzittern, Schmerzen. Messung des Brustumfangs auf Brustwarzenhöhe mit Bestimmung der maximalen Atemauslenkung.
Schlagzeug: Vergleichende Perkussion der Lunge: Der Klang ist pulmonal, kastenförmig, trommelfellartig, dumpf-trommelfellartig, dumpf mit genauer Definition der Grenzen jedes Klangs.
Topografische Perkussion (normal):
| Rechts | links | |
| Oberer Rand der Lunge (Höhe der Lungenspitzen): vorne, hinten: Krenig-Felder: | 3-4 cm. VII (sh.p.) des Halswirbels 3-8 cm. | |
| Unterer Rand der Lunge: entlang der parasternalen Linie entlang der Mittelklavikularlinie entlang der vorderen Achsellinie entlang der mittleren Achsellinie entlang der hinteren Achsellinie entlang der Schulterblattlinie entlang der paravertebralen Linie | ||
| V | - | |
| VI-Rippe | - | |
| VII. Rippe | VII. Rippe | |
| VIII. Rippe, IX. Rippe, X. Rippe, Dornfortsatz des XI. Brustwirbels | ||
| Atemexkursion des unteren Lungenrandes: entlang der Mittelklavikularlinie entlang der Mittelaxillarlinie entlang der Schulterblattlinie | 4-6 cm. 6-8 cm. | - 6-8cm. 4-6cm. |
Auskultation: Die Atmung ist vesikulär, bronchial, schwer, gemischt, aphorisch, abgeschwächt, undeutlich, ohne Atemgeräusche. Definieren Sie genau die Grenzen, innerhalb derer jede Art von Atmung bestimmt wird.
Bronchophonie(normal, verstärkt, abgeschwächt).
Keuchen: trocken (niedrige, hohe Tonhöhe), nass (feine, mittlere und große Blasen, klingelnd, nicht klingelnd), pfeifend mit metallischem Farbton. Lokalisierung von Keuchen, Auftreten oder Verschwinden während des Hustenreflexes. Crepitus. Pleurareibungsgeräusch.
Herz-Kreislauf-System
(Kreislaufsystem)
Schmerzen im Herzbereich: Lokalisation (hinter dem Brustbein, im Bereich der Herzspitze, links vom Brustbein auf Höhe der II-VI-Rippen usw.), Bestrahlung, Art (komprimierend, stechend, drückend, schmerzend, usw.), Intensität, konstant oder paroxysmal, Dauer des Schmerzes, Bedingungen des Auftretens (bei körperlicher Aktivität, emotionalem Stress, in Ruhe), was zur Linderung verwendet wird (Validol, Nitroglycerin, Beruhigungsmittel, Medikamente), was den Schmerz begleitet.
Unwohlsein in der Brust.
Dyspnoe(Dispnoe): Bedingungen des Auftretens (bei körperlicher Aktivität, in Ruhe), Art und Dauer der Atemnot, wie sie gelindert wird.
Erstickung(Asthma): Zeitpunkt und Bedingungen des Auftretens (Tag, Nacht, in Ruhe oder bei körperlicher Aktivität), Dauer der Anfälle, deren Linderung.
Herzschlag(Palpitatiocordis): Unterbrechungen im Herzen: die Art der Arrhythmie (konstant, paroxysmal, periodisch), Dauer der Anfälle, ihre Häufigkeit, Bedingungen ihres Auftretens, wie sie gestoppt werden.
Ödem(Ödeme): ihre Lokalisation (Gliedmaßen, unterer Rücken, Gesicht, Bauch), ihre Prävalenz (lokal oder anasarka), ihre Schwere (pastös, mäßig oder ausgeprägt), Zeitpunkt und Bedingungen des Auftretens (am Ende des Arbeitstages, nach einer körperlichen Untersuchung). Aktivität, konstant).
Vorgeschichte von Claudicatio intermittens, Wadenkrämpfen, Krampfadern und Thrombophlebitis.
Untersuchung der arteriellen Palpationen: Köpfe, Hälse, Gliedmaßen, glatte Wände. Gefäße sind gewunden, nicht gewunden, weich, hart, knotig. Corotis-Tanz. Puls (an der Schläfen-, Halsschlagader-, Achsel-, Oberarm-, Radial-, Oberschenkel-, Unterschwellarterie sowie an den Bein- und Fußarterien). Bestimmung von Impulsen gleichzeitig in symmetrischen Arterien. Pulsfrequenz pro Minute. Pulsspannung (normal, hart, weich). Der Rhythmus ist sowohl richtig als auch falsch (Art der Arrhythmie). Füllung (voll, leer). Größe (groß, klein, fadenförmig). Die Geschwindigkeit und Art des Pulses (schnell und hoch, normal, langsam und klein, dikrotisch). Zustand der Arterienwand (weich, dicht, elastisch, knotig).
Inspektion und Palpation von Venen: Venöser Puls (positiv, negativ), venöse Pulsation mit genauer Angabe des Pulsationsortes. Erweiterung der Venen (Extremitäten, Bauchdecke, Brustkorb), die den Ort und die Wand der Erweiterung anzeigt. Verhärtung und Schmerzen der Venen, Angabe der Vene und des Ausmaßes der Verhärtung und Schmerzen.
Schwellung, Rötung entlang der Venen. Bei Krampfadern untere Gliedmaßen Beschreiben Sie das Troyanov-Trendelenburg-Symptom, den Delbe-Perthes-Gazetest und die Symptome des Heckenbruch-Hustenimpulses.
Funktionstests: Langhantel, orthostatischer Test für geschwächte Patienten, Martinet-Kushelevsky (20 Kniebeugen in 30 Sekunden) für genesende und körperlich fitte Patienten.
Untersuchung des Herzbereichs:
Dehnung der Herzregion (Vibbuscordis) - apikaler Impuls - Herzimpuls - Pulsation im zweiten Interkostalraum in der Nähe des Brustbeins - pathologische präkordiale Pulsation.
Ihre Eigenschaften, Lokalisierung, Stärke, Prävalenz, Beziehung zu den Phasen der Herzaktivität.
Epigastrisches Pulsieren: seine Natur (Zusammenhang mit Pulsation der Hosenaorta, des Herzens, der Leber), Prävalenz (begrenzt, diffus)
Krampfadern im Brustbeinbereich.
Palpation:
Apikaler Stoß, seine Lokalisierung (zeigt den Interkostalraum und die Beziehung zur linken Mittelklavikularlinie an), Stärke (geschwächt, verstärkt, angehoben). Fläche (begrenzt, diffus), Höhe (hoch, niedrig), Widerstand (mäßig, erhöht).
Herzschlag: seine Lage, sein Gebiet.
Zittern in der Herzgegend (Fremitus): seine Lokalisierung, Beziehung zu den Phasen der Herzaktivität (systolisch oder diastolisch).
Herzschlag:
Grenzen der relativen Herzstumpfheit (normal):
Rechts – 1 cm nach außen vom rechten Rand des Brustbeins.
Links – 1 cm innerhalb der linken Mittelklavikularlinie.
Oben – auf Höhe der dritten Rippe links.
Der Durchmesser der relativen Stumpfheit des Herzens (11 – 13 cm).
Die Breite des Herzbündels im 1.–2. Interkostalraum (8–9 cm).
Herzkonfiguration (normal, Mitral, Aorta).
Grenze der absoluten Herzstumpfheit (normal):
Rechts - entlang der linken Kante des Brustbeins.
Links – 1–2 cm medial vom linken Rand der absoluten Herzstumpfheit, d. h. 2-3 cm medial von der linken Mittelklavikularlinie;
Oben – auf Höhe der IV. Rippe.
Breite der absoluten Herzstumpfheit (5-6 cm).
Auskultation des Herzens
Töne(klar, taub, akzentuiert, abgeschwächt, gespalten, gegabelt). Rhythmus der Herzaktivität (richtig, falsch, Angabe der Art der Arrhythmie, Pendel-, Holop-Rhythmus, Embryokardie).
Geräusche, ihre Beziehung zu den Phasen der Herzaktivität (systolisch, diastolisch, präsystolisch, protodiastolisch, mesodiastolisch usw.).
Stärke(scharf, schwach).
Charakter des Lärms ( weich, blasend, kratzend, rau usw.) seine Klangfarbe (hoch, niedrig) Dauer (kurz, lang, ansteigend, abnehmend usw.).
Dauer(kurz, lang, zunehmend, abnehmend usw.).