Arten gynäkologischer Operationen. Methoden zur Durchführung einer Hysterektomie-Operation, angemessene Vorbereitung und Rehabilitation
Die Genesung nach einer Operation hängt von einer Reihe objektiver Faktoren ab:
- ob es sich bei der Operation um einen Notfall oder eine geplante Operation handelte;
- der allgemeine Gesundheitszustand der Frau vor der Operation;
- Umfang und Komplexität des chirurgischen Eingriffs. Die Komplexität der Operation bestimmt ihre Dauer und damit die Dauer der Narkose;
- ob die Operation laparoskopisch oder laparatomisch war oder ob der perineale und vaginale Zugang verwendet wurde;
- Welche Art der Anästhesie wurde verwendet: Endotracheal- oder Epiduralanästhesie.
Es gibt auch subjektive Faktoren – das ist die Reaktion einer Frau auf die Notwendigkeit, sich einer Operation an ihrem wertvollsten Gut, ihren Fortpflanzungsorganen, zu unterziehen.
Aus der Arbeit mit Patienten weiß ich, dass eine Operation beispielsweise am Magen-Darm-Trakt psychisch leichter zu ertragen ist als eine kleine gynäkologische Operation.
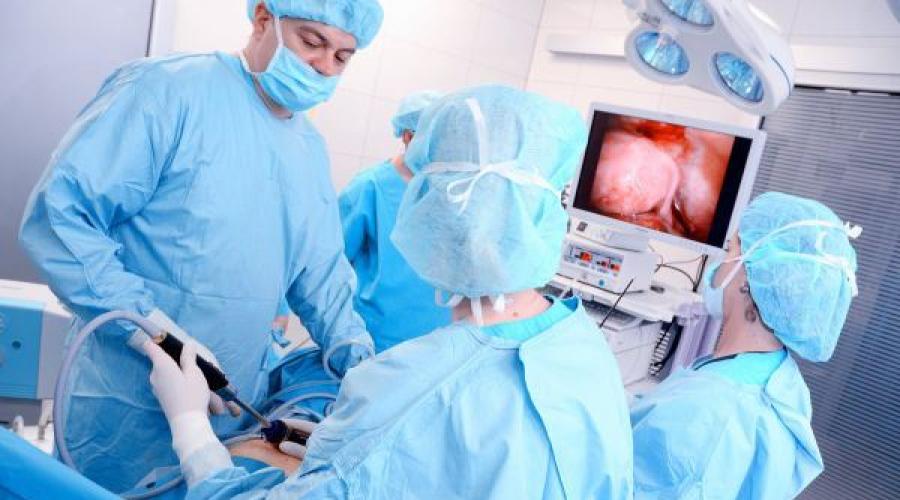
Bei der Laparoskopie wird die Operation mit kleinen, empfindlichen Instrumenten durchgeführt, die durch mehrere kleine Löcher im Bauchraum in die Bauchhöhle eingeführt werden. In einer davon ist eine Kamera eingebaut, die das Bild auf einem großen Bildschirm anzeigt. Die Hände des Arztes bewegen sich von außen, um Instrumente im Bauchraum zu bedienen.
Dieser Ansatz kann Gewebetrauma, Blutverlust während der Operation und das Risiko von Adhäsionen deutlich reduzieren.
Die Löcher im Bauch heilen schnell ab und werden nach 2-3 Monaten unsichtbar. Und niemand, der Sie im Bikini ansieht, wird vermuten, dass Sie sich einer Operation unterzogen haben.
Der Nachteil der Laparoskopie besteht darin, dass sie nur endotracheal oder anders gesagt verwendet wird in einfacher Sprache, Vollnarkose. Das heißt, es wird ein spezieller Schlauch in die Luftröhre eingeführt und Medikamente gespritzt, um die eigene Atmung zu blockieren. Und während der gesamten Operation atmet eine künstliche Lunge für den Patienten. Moderne Geräte ermöglichen es jedoch, Komplikationen bei dieser Art der Anästhesie zu minimieren.

Die Laparotomie ist eine Operation durch einen Schnitt im Bauchraum, die in der modernen Medizin entlang des Schamhaaransatzes durchgeführt wird.
Der Laparotomie-Ansatz wird bei Operationen verwendet, bei denen ein erheblicher Teil der Organe entfernt werden muss, sowie in Notfallsituationen, bei denen sich große Mengen Blut im Bauchraum befinden. Zum Beispiel ein Eileiterriss während einer Eileiterschwangerschaft.
Bei der Laparotomie kommen sowohl Endotrachealanästhesie als auch Epiduralanästhesie zum Einsatz. Als Mittel der Wahl zur Schmerzlinderung ist die Epiduralanästhesie deutlich sicherer als die Vollnarkose.
Durch eine dicke Nadel wird ein Betäubungsmittel in die Öffnung zwischen dem zweiten und dritten Lendenwirbel injiziert. Der Patient verliert vollständig das Gefühl im Körper unterhalb des Nabels. Während der Operation ist sie möglicherweise bei Bewusstsein oder schläft unter dem Einfluss von Schlafmitteln, alle lebenswichtigen Funktionen des Körpers bleiben jedoch erhalten, die Lunge atmet selbstständig.

Gynäkologische Operationen, die „von unten“ durchgeführt werden, sind Operationen zum Vorfall der Beckenorgane oder plastische Operationen des Damms bei Divergenz seiner Muskeln.
Operationen über einen vaginalen oder perinealen Zugang werden häufig unter Epiduralanästhesie durchgeführt, was zu einem guten Allgemeinbefinden nach dem Eingriff beiträgt.
Die Genesung ist am einfachsten nach der Entfernung kleiner, gutartiger Eierstocktumoren. Die häufigsten davon sind einfache seröse Zystadenome, Endometrioidzysten und Teratome. Die Operation wird laparoskopisch durchgeführt und dauert 30-40 Minuten. Dazu gehört auch die gynäkologische Kosmetik.
Am nächsten Tag wird der Patient zu Hause sein. Wenn Sie den Empfehlungen des Chirurgen folgen, erfolgt in diesem Fall eine schnelle Genesung.
Nach der Entfernung der Gebärmutter und ihrer Anhängsel, möglicherweise auch der Eierstöcke, ist die Genesung viel schwieriger. Und es kann verschiedene Möglichkeiten für Veranstaltungen geben.
Ich habe Patienten, die sagen: „Ich habe diese Myome, Blutungen und Bauchschmerzen so satt.“ Und sie überstehen leicht eine Hysterektomie. Sie erholen sich nach der Operation schnell und korrekt und machen glücklich weiter.
Es gibt Menschen, die trotz der Vielzahl beunruhigender Symptome und objektiver Anzeichen einer gynäkologischen Erkrankung große Schwierigkeiten haben, sich für eine Operation zu entscheiden. Fast zum Scheitern verurteilt. „Ja, ich weiß, dass es nicht anders geht…“ Und sie haben schon alles versucht: Traditionelles und Nicht-Traditionelles.
Und das Traurigste. Der Patientin sollte ein kleiner Eierstocktumor oder ein myomatöser Knoten entfernt werden, und nach der Operation sagte der Chirurg, dass „sie alles entfernen müssten“.
Erholung nach komplexen gynäkologischen Operationen
Erste. „Ich kann keine Kinder mehr bekommen“
Dies gilt für Einzelfälle. Die moderne gynäkologische Chirurgie ist auf organerhaltende Operationen ausgerichtet. Und er kämpft mit aller Kraft für die Möglichkeit der Mutterschaft für Frauen. Und selbst wenn eine größere Operation notwendig ist, haben Patienten im gebärfähigen Alter die Möglichkeit, Eizellen und Kryoembryonen zu konservieren, Spendereizellen zu verwenden und Leihmutterschaft zu betreiben.
Zweite. „Was ist, wenn ich vorzeitig in die Wechseljahre komme?“
Wenn die Eierstöcke während der Operation erhalten bleiben, treten alle physiologischen Veränderungen auf Menstruationszyklus bleiben bestehen, nur gibt es keine Menstruation. Die Entfernung der Gebärmutter bringt die Wechseljahre nicht näher. Es geschieht im Einklang mit der Biologie des Körpers.

Wenn es zu einer Verschlechterung kommt oder die Eierstöcke während einer Operation entfernt wurden, ist es sinnvoll, die Umstellung auf eine Hormonersatztherapie mit Ihrem Gynäkologen zu besprechen. Glücklicherweise bietet die moderne Pharmakologie jetzt Hilfe große Menge ausreichend wirksame und sichere Hormonpräparate.
Dritte. „Was ist mit dem Sex danach?“
Sehr oft machen sich Frauen nach einer größeren Operation Sorgen um ihr Sexualleben. Ich antworte auf Grundlage meiner umfangreichen Erfahrung in der Kommunikation mit Patienten nach großen gynäkologischen Operationen. Die Libido lässt nicht nach. Darüber hinaus macht das Verschwinden der mit gynäkologischen Erkrankungen verbundenen Symptome wie Zwischenblutungen und das Verschwinden der Angst vor einer Schwangerschaft das Sexualleben strahlender und reicher.
Kein Mann wird beim Sex jemals Ihre „innere Anatomie“ spüren. Die Zweifel eines Partners an seinen Gefühlen beim Sex können nur entstehen, wenn eine Frau ihm detailliert die Operation beschreibt, die sie durchlaufen hat.
Wenn Sie unter Scheidentrockenheit leiden, können Sie verschiedene Gleitmittel verwenden.
Das erste ist Schwäche. Patienten klagen oft über anhaltende Beschwerden lange Zeit Schwäche und Müdigkeit. Um sich nach der Operation schnell zu erholen, ist es notwendig, den Grad der Anämie zu beurteilen. Zu diesem Zweck werden Indikatoren wie Serumeisen und Eisenbindungskapazität des Blutes verwendet und nicht Hämoglobin als solches. Es ist auch wichtig, Blut für Mikroelemente und Vitamine zu spenden und die fehlenden Vitamine in die Ernährung aufzunehmen.

Eine ausgewogene Ernährung und ausreichend Schlaf sind der Schlüssel zu jeder Genesung.
Der Schmerz hält an. Postoperative Schmerzen dauern in der Regel nicht länger als 2-3 Wochen und sind darauf zurückzuführen, dass die Wunden im Körper heilen müssen. Der Schmerz ist eher schmerzhafter Natur, erfordert keine Schmerzmittel und verstärkt sich nach körperlicher Aktivität.
Patienten mit einem großen Operationsvolumen und einer geschwächten Bauchdecke wird empfohlen, in dieser Zeit einen postoperativen Verband zu tragen. Für jeden gibt es eine Grenze für das Heben von Gewichten über 2-3 kg.
Frühere gynäkologische Operationen können zu chronischen Unterleibsschmerzen führen. Liegt beispielsweise ein großes Gebärmuttermyom vor, windet sich das gesamte Becken der Frau für längere Zeit darum. Und nach der Organentfernung müssen die Bänder und die Beckenmuskulatur ein neues Gleichgewicht finden. Der Körper hat nicht immer die Kraft dazu und kommuniziert durch den Schmerz, dass er Hilfe braucht.

Manchmal kann es nach einer Operation zu einer Störung des Blutabflusses aus dem Becken kommen und eine venöse Stauung macht sich durch platzende, schmerzende Schmerzen bemerkbar.
Auch nach einer Operation kann es zu Verwachsungen kommen. Und sie hängen nicht mit der Qualität der durchgeführten Operation zusammen, sondern werden eher durch eine genetische Veranlagung für Adhäsionen bestimmt.
In solchen Situationen gute Gelegenheit Eine osteopathische Behandlung sorgt für Genesung. Osteopathen wissen, wie sie ein neues gesundes Gleichgewicht im Becken herstellen, Verklebungen reduzieren und venöse Stagnation beseitigen können. Und nach 3-4 Sitzungen verschwinden die Schmerzen für immer.
Ich würde außerdem jedem Patienten empfehlen, sich einen Monat nach der Operation vorbeugend mindestens einer osteopathischen Sitzung zu unterziehen. Dadurch können Sie den Zustand der Muskeln, Knochen und Bänder nach der Operation überprüfen und die Spannung der Naht an der vorderen Bauchdecke lockern. Osteopathen wissen, wie man das „Gedächtnis“ der Anästhesie aus dem Körper löscht.
Mit körperlicher Aktivität kann 2-3 Monate nach der Operation begonnen werden. Um jedoch einen guten Abfluss des venösen Blutes aus der Beckenhöhle zu gewährleisten und eine Schwächung der Bauchpresse und des Beckendiaphragmas zu verhindern, würde ich empfehlen, 2-3 Wochen nach der Operation mit der „Vakuum“-Übung zu beginnen.

Die Übung wird ausschließlich im Liegen auf einer bequemen Unterlage durchgeführt. Ihre Beine sollten an den Knien leicht gebeugt sein. Richten Sie Ihr Kinn leicht in Richtung Brust. Atmen Sie 2-3 Mal tief mit dem Bauch ein. Als nächstes müssen Sie beim Ausatmen (!!) Ihren Bauch einziehen und sich dabei vorstellen, dass Sie den Reißverschluss einer engen Jeans zuziehen, Ihren Nabel in Richtung Wirbelsäule und Ihr Brust-Bauch-Zwerchfell nach oben ziehen. Halten Sie die Ausatmung so lange wie möglich an. Als nächstes atmen Sie sanft ein und 2-3 Mal ein und aus. Wiederholen Sie „Vakuumieren“.
Diese Sitzung kann 5-7 Minuten pro Tag durchgeführt werden. Das Ergebnis ist ein Gefühl von Leichtigkeit im Bauch und ein guter Tonus der Bauchdecke. Wenn die Übung Schmerzen und Unwohlsein im Unterleib mit sich bringt, sollte sie um eine Woche verschoben werden.
Was die Wiederherstellung des Muskelkorsetts, insbesondere des transversalen Bauchmuskels nach einer Laparotomie, angeht, würde ich empfehlen, den Unterricht ausschließlich bei einem Physiotherapeuten oder einem medizinischen Fitnesstrainer zu beginnen. Der Wiederherstellung unterliegen vor allem die tiefen Bauch- und Beckenmuskeln. Dieses Ergebnis ist im Einzel- oder Gruppenunterricht praktisch nicht zu erreichen.

Unabhängig davon möchte ich auf die Genesung nach einer Operation wegen eines Beckenorganvorfalls eingehen. Nur weil sie operativ „zurückgehoben“ wurden, heißt das nicht, dass sie nicht wieder herunterkommen. Körperliche Rehabilitation ist auf jeden Fall erforderlich, und dabei geht es nicht nur um Kegel-Übungen, deren Physiologie ich als Gynäkologe und Osteopath stark in Frage stelle.
Nach solchen Operationen ist präzise Arbeit zur Kräftigung der kurzen Beckenmuskulatur, der Adduktorenmuskulatur des Oberschenkels und der gesamten Bauchmuskulatur erforderlich. Nur dann hält die Wirkung der Operation über Jahre hinweg an.
TYPISCHE GYNÄKOLOGISCHE OPERATIONEN
ZUGANG ZU DEN BECKENORGANEN
Chirurgische Eingriffe an den weiblichen Geschlechtsorganen werden hauptsächlich auf zwei Arten durchgeführt – transabdominal oder transvaginal.
Methoden chirurgischer Ansätze in der Gynäkologie
Inferomediane Laparotomie
Entlang der Mittellinie des Bauches wird ein Schnitt vom oberen Rand der Schambeinfuge bis zum Nabel vorgenommen. In einigen Fällen wird der Schnitt zur einfacheren Manipulation und Revision der Bauchhöhle nach oben verlängert und der Nabel auf der linken Seite umgangen. Nach dem Schneiden der Haut und des Unterhautfettgewebes werden die blutenden Gefäße abgebunden oder koaguliert. Die Aponeurose wird mit einem Skalpell oder einer Schere in Längsrichtung präpariert, wobei sie sich von der Mittellinie um 0,5–1 cm nach links zurückzieht. Dabei wird in der Regel die vordere Schicht der Scheide des linken Musculus rectus abdominis eröffnet. Nach der Retraktion des Rektusmuskels und der Spreizung der Pyramidenmuskulatur wird die Transversalis-Faszie geöffnet und das präperitoneale Gewebe verdrängt, wodurch das parietale Peritoneum freigelegt wird.
Das Bauchfell wird näher am Nabel geöffnet und zwischen zwei Pinzetten gedehnt. Es ist wichtig, die angrenzenden Darmschlingen und das Omentum nicht mit einer Pinzette zu fassen. Dann darf die Verletzungsgefahr nicht außer Acht gelassen werden Blase Dabei wird das Bauchfell mit einer Schere über die gesamte Schnittlänge nach unten eingeschnitten und anschließend die Bauchhöhle von Muskeln, Gewebe und Haut abgegrenzt.
Nach Eröffnung der Bauchhöhle werden die Beckenorgane untersucht und mit einer in die Bauchhöhle eingeführten, mit isotonischer Natriumchloridlösung befeuchteten Serviette (Handtuch) vom Omentum und den Darmschlingen getrennt.
Nach Abschluss der Operation wird die Bauchhöhle erneut inspiziert und die Integrität der vorderen Bauchdecke Schicht für Schicht wiederhergestellt. An der Peritonealinzision wird eine fortlaufende Naht mit resorbierbarem Nahtmaterial angelegt, beginnend an der oberen Ecke. Mit den gleichen oder separaten Nähten werden die Ränder der rechten und linken Rektusmuskulatur verglichen, und die Nadel sollte nicht tief unter die Muskeln eingeführt werden, um eine Verletzung der unteren epigastrischen Arterie zu vermeiden. Der Wiederherstellung der Aponeurose bei Längsschnitten kommt besondere Bedeutung zu, da von ihrer Gründlichkeit die Heilung sowie die Möglichkeit der Bildung einer postoperativen Hernie abhängt. Die Ränder der Aponeurose werden mit separaten Nähten unter Verwendung nicht resorbierbarer synthetischer Fäden verbunden. Das Unterhautfettgewebe wird mit separaten Nähten zusammengeführt. Die Hautwunde wird mit Einzelnähten oder einer durchgehenden intradermalen Naht vernäht.
Aufgrund ihrer technischen Einfachheit hat sich die untere mittlere Laparotomie in der Notfallgynäkologie weit verbreitet. Dieser Zugang sollte auch in Fällen bevorzugt werden, in denen technische Schwierigkeiten während der Operation zu erwarten sind (Vorhandensein von Verwachsungen, Operation eines tubo-ovariellen Abszesses oder einer Krebserkrankung).
Pfannenstiel-Laparotomie (quere suprapubische Durchtrennung)
Die Haut und das Unterhautfettgewebe werden entlang der suprapubischen Hautfalte 2–3 cm über der Schambeinfuge präpariert und anschließend eine gründliche Blutstillung durchgeführt. Die Aponeurose wird mit einem Skalpell in Querrichtung 2 cm rechts und links der Linea alba eingeschnitten und stumpf von den darunter liegenden Rektusmuskeln abgetrennt. Setzen Sie dann Kocher-Klemmen an den Rändern der Aponeurose-Schnitte an und verlängern Sie die Schnitte mit einer gebogenen Schere nach rechts und links über die gesamte Länge der Hautwunde. Entlang der weißen Linie ist die Aponeurose nur scharf abgeschnitten. Bei der Trennung der Aponeurose von der Bauchmuskulatur Besondere Aufmerksamkeit Achten Sie auf eine sorgfältige Blutstillung, da eine intraoperativ unerkannte Verletzung der A. epigastrica inferior oder eines ihrer Äste in der postoperativen Phase zur Bildung eines ausgedehnten subgalealen Hämatoms führen kann. Die Retraktion des linken Rektusmuskels, die Eröffnung der Fascia transversum, die Freilegung des parietalen Peritoneums sowie die Eröffnung und Begrenzung der Bauchhöhle erfolgen auf die gleiche Weise wie bei der inferomedianen Durchtrennung.
Die Wiederherstellung der vorderen Bauchdecke an der Aponeurose erfolgt auf die gleiche Weise wie bei der medianen Durchtrennung. Achten Sie beim Nähen des Aponeuroseschnitts darauf, alle vier Schichten der Faszie des Rektus und der schrägen Muskeln zu erfassen, die sich in den seitlichen Abschnitten der Wunde befinden. Das Nähen des Unterhautgewebes und der Hautschnitt unterscheiden sich nicht von der unteren medianen Laparotomie.
Der Pfannenstiel-Schnitt ermöglicht einen recht guten Zugang zu den Beckenorganen. Seine Vorteile sind die Möglichkeit einer aktiven Betreuung des Patienten in der postoperativen Phase, das Fehlen postoperativer Hernien und ein verringertes Risiko einer intestinalen Eventration bei entzündlichen Komplikationen sowie das kosmetische Erscheinungsbild der postoperativen Naht.
Eine Durchtrennung mit dieser Methode wird bei onkologischen Erkrankungen, eitrig-entzündlichen Erkrankungen oder dem Vorliegen eines ausgeprägten narbenartigen Adhäsionsprozesses in der Bauchhöhle nicht empfohlen. Bei wiederholten Bauchoperationen erfolgt der Schnitt meist entlang der alten Narbe.
Laparotomie nach Cherny (transversale interiliakale Durchtrennung)
Die Haut und das Unterhautfettgewebe werden 4–6 cm oberhalb des Schambeins in Querrichtung präpariert. Nach sorgfältiger Blutstillung wird die Aponeurose in die gleiche Richtung präpariert. Die Aponeurose ist nach oben und unten um 1,5–2 cm getrennt, wodurch die Pyramiden- und die geraden Bauchmuskeln freigelegt werden. Die Rektusmuskeln werden abwechselnd in Querrichtung gekreuzt, sie ziehen sich gut zusammen und es kommt in der Regel zu keiner Blutung. Die unteren epigastrischen Gefäße werden durchtrennt und abgebunden. Nach Eröffnung der Transversalis-Faszie und Verlagerung des präperitonealen Fettgewebes wird das Peritoneum in Querrichtung eröffnet.
Das Nähen des Peritoneums, der Aponeurose, des Unterhautfettgewebes und der Haut erfolgt auf die gleiche Weise wie bei einem Pfannenstiel-Schnitt. Die Besonderheit der Wiederherstellung der vorderen Bauchdecke ist das Anlegen von 2-3 separaten U-förmigen Nähten am Rectus abdominis Muskeln mit resorbierbarem Nahtmaterial auf einer runden, atraumatischen Nadel.
Der Vorteil dieser Inzision gegenüber der Pfannenstiel-Laparotomie ist die Möglichkeit eines breiteren Zugangs zu den Beckenorganen.
Komplikationen bei Bauchoperationen und deren Vorbeugung
Bei allen Durchtrennungsarten besteht die Gefahr einer Verletzung der Blasenspitze. Um dieser Komplikation vorzubeugen, wird vor der Operation Urin ausgeschieden, während der Operation wird eine Blasenkatheterisierung durchgeführt und während der Dissektion des parietalen Peritoneums und in anderen Phasen der Operation wird eine sorgfältige visuelle Kontrolle durchgeführt.
Eine gefährliche Komplikation, die bei einem suprapubischen Querschnitt auftreten kann, ist die Verletzung großer Blutgefäße an der Basis des Oberschenkeldreiecks. Die Oberschenkelarterie und -vene mit dem Nervus lumboinguinalis verlaufen durch die hier liegende Gefäßlücke und nehmen die äußeren zwei Drittel der Lücke ein. Das innere Drittel der Lücke ist mit Fettgewebe und Lymphgefäßen gefüllt. Um Blutungen vorzubeugen, legen Sie einen Schnitt oberhalb des Leistenbandes an.
Eine der Komplikationen von Querschnitten ist die Bildung von Hämatomen aufgrund einer unzureichenden Unterbindung der A. epigastrica inferior oder einer Verletzung ihrer Äste, insbesondere bei der Cherny-Schnitt. In solchen Fällen breitet sich das austretende Blut leicht und praktisch ohne Widerstand im präperitonealen Gewebe aus, sodass das Volumen der Hämatome recht groß sein kann. Durch die richtige Operationstechnik und eine möglichst gründliche Blutstillung mit Nähen und Unterbinden der Gefäße kann diese Komplikation vermieden werden.
Laparoskopie
Die Laparoskopie-Operation besteht aus dem Einführen einer Veress-Nadel in die Bauchhöhle, der anschließenden Anwendung eines Pneumoperitoneums und dem Einführen des ersten Trokars. Bei der Wahl des Einstichpunkts der Veress-Nadel wird die Lage der epigastrischen Gefäße, der Aorta und der unteren Hohlvene berücksichtigt. Der sicherste und optimalste Bereich hierfür ist der Bereich um den Nabelring in einem Radius von 2 cm. Ein Merkmal der Veress-Nadel, mit der Gas in die Bauchhöhle insuffliert wird, ist das Vorhandensein eines darüber hinausragenden stumpfen Federdorns die Nadel ohne äußeren Widerstand. Dieses Design schützt die Bauchorgane vor Schäden durch die Nadelspitze, nachdem die Nadel das Peritoneum passiert hat. Mit einem Insufflator wird Gas in die Bauchhöhle gepumpt, wodurch der Druck und die Gasflussrate gesteuert werden.
Um ein Pneumoperitoneum zu erzeugen, wird es normalerweise verwendet Kohlendioxid oder Lachgas. Diese chemischen Verbindungen werden vom Bauchfell schnell resorbiert; im Gegensatz zu Sauerstoff und Luft verursachen sie keine Schmerzen oder Beschwerden und bilden keine Emboli.
Das „blinde“ Einführen des ersten Haupttrokars, der in die Bauchhöhle des Laparoskops eingeführt werden soll, ist der kritischste Schritt während der Operation, da dieses Instrument mit seiner scharfen Spitze schwere Schäden verursachen kann. Der aktuelle Entwicklungsstand der laparoskopischen Technologie sieht die Verwendung von zwei Arten von Trokaren vor, die die Sicherheit des „blinden“ Einführens gewährleisten:
1) Trokare mit Schutzmechanismus, ähnlich einer Veress-Nadel – ohne äußeren Widerstand wird die Spitze des Trokars durch eine stumpfe Sicherung blockiert;
2) „visuelle“ Trokare – der Vorschub des Trokars durch alle Schichten der vorderen Bauchdecke wird mithilfe des optischen Systems des Laparoskops gesteuert.
Bei der offenen Laparoskopie wird ein Trokar verwendet Spezialausrüstung wird durch einen kleinen Einschnitt in der vorderen Bauchdecke eingeführt, ohne vorher Gas in die Bauchhöhle einzuführen. Diese Methode Dadurch können Sie Komplikationen vermeiden, die mit einem „blinden“ Eintritt in die Bauchhöhle verbunden sind.
Das Einführen zusätzlicher Trokare, die für die Durchführung einer chirurgischen Laparoskopie erforderlich sind, erfolgt streng unter visueller Kontrolle, um Verletzungen zu vermeiden innere Organe und epigastrische Gefäße. Die Lage zusätzlicher Trokare für Manipulatoren und deren Anzahl werden durch die anatomischen Merkmale des Patienten sowie die Art des beabsichtigten Eingriffs bestimmt. Die Entscheidung über den Umfang der Operation und die Art der Durchführung (in manchen Fällen ist unter Berücksichtigung anatomischer Veränderungen eine Laparotomie erforderlich) wird nach einer gründlichen Untersuchung der Bauch- und Beckenorgane getroffen.
1 6 122 0
Jeder chirurgische Eingriff ist mit Risiken verbunden.
- Erstens durch den Einfluss von Anästhetika, auf die es zu unterschiedlichen Körperreaktionen (bis hin zum anaphylaktischen Schock) kommen kann, oder von Medikamenten, die das Bewusstsein dämpfen.
- Zweitens können während der Operation (Blutungen, Herz- und Atemstillstand) und danach (Entzündungen, Sepsis, Verwachsungen etc.) Komplikationen auftreten.
Eine hundertprozentige Garantie dafür, dass Sie oder Ihre Angehörigen nie einen chirurgischen Eingriff benötigen, ist nicht möglich. Laut Statistik entwickelt beispielsweise jede zweite bis vierte Frau während der Fortpflanzungszeit nach 30 Jahren Uterusmyome, die operativ entfernt werden müssen.
Wenn der Patient einer Operation zustimmt, muss er deren Wesen verstehen, ihre Dauer, die im Krankenhaus verbrachte Zeit und die Erholungsphase kennen.
Entfernung von Schilddrüsenknoten
Knoten können bösartig oder gutartig sein. Davon hängt die Behandlung ab.
- Bei bösartigen Neubildungen kommen neben der Operation auch eine Behandlung mit radioaktivem Jod, externe Bestrahlung und eine Hormontherapie zum Einsatz. Es hängt alles von der Bühne ab. Die Behandlungs- und Erholungsphase kann ein Jahr oder länger dauern.
- Wenn die Knoten Schilddrüse gutartig, wird eine konventionelle Operation verordnet, deren Dauer 30 Minuten bis 1,5 Stunden beträgt. Sie müssen noch weitere 5-6 Tage im Krankenhaus bleiben (sofern die Operation ohne Komplikationen verlief).
- Erholung +- 1 Monat
Wenn die gesamte Schilddrüse oder ein Großteil davon entfernt wurde, werden Schilddrüsenhormone lebenslang (einmal täglich) verschrieben.
Wurmfortsatz (Anhang)
Die häufigste Operation ist die Appendektomie (Entfernung des Blinddarms). Wurmfortsatz - Teil Immunsystem, das vor Bakterien, Viren und allem, was uns schaden kann, schützt.
Es gibt viele Theorien dazu, die häufigste besagt, dass Fäkalien, Helminthen oder Fremdkörper hineingelangen.
Eine rechtzeitige Operation verhindert die Entstehung von Komplikationen (z. B. Peritonitis – Entzündung des Bauchfells).
- Operationsdauer bis zu einer halben Stunde
- Sie müssen im Krankenhaus sein bis zu 5 Tage
- Erholung bis zu 10 Tage
Entfernung der Gallenblase
Die Hauptgründe für eine Gallenblasenentfernung sind falsche Ernährung, Alkoholkonsum und mangelnde körperliche Aktivität. Dadurch kommt es zu einer Störung des Gallenabflusses und Gallenblase entzündet. Eine mögliche Variante ist die nicht kalkhaltige Cholezystitis (Entzündung der Gallenblase ohne Steine).

In der modernen Welt wird die Gallenblase laparoskopisch entfernt (durch 3 bis zu 2 cm große Löcher mittels Optik). Die Operation hinterlässt praktisch keine Narben.
- Dauer während der Laparoskopie 1-1,5 Stunden
- Bei offenem Zugang 2 Stunden
- Im Krankenhaus während der Laparoskopie 3-5 Tage
- Wenn traditionelle Operation eine Woche
- Erholung während der Laparoskopie. bis zu 7 Tage
- Mit traditioneller Chirurgie mehr als 10
Die Entfernung einer Gallenblase dauert ein Leben lang.
Kaiserschnitt
Dies ist eine chirurgische Option zur Entbindung. Es erfolgt nach strengen Vorgaben.
Es erfolgt ein Einschnitt durch die vordere Bauchdecke (normalerweise nach Pfannendstiel – ein bogenförmiger, suprapubischer Einschnitt, es gibt aber auch andere Arten). Die Gebärmutter wird geöffnet und der Fötus entnommen.

- Operationsdauer 20-30 Minuten
- Bleiben Sie im Entbindungsheim bis zu einer Woche
- Erholungsphase bis zu 1 Monat
Eileiterschwangerschaft
Ein Zustand, der einen sofortigen chirurgischen Eingriff erfordert. Gefahr massiver Blutungen.
Bei einer Eileiterschwangerschaft kann sich die befruchtete Eizelle in der Eileiter, im Gebärmutterhals, sogar in der Bauchhöhle oder am Eierstock befinden.
Bei einer fortschreitenden Eileiterschwangerschaft wird dringend eine Operation durchgeführt.
Das gefährlichste Eileiterschwangerschaft– im Gebärmutterhals, wo starke Blutungen möglich sind.
Bei einer Gebärmutterhalsschwangerschaft wird die Gebärmutter zusammen mit dem Gebärmutterhals entfernt. In anderen Fällen kann die Fortpflanzungsfunktion der Frau erhalten bleiben.
- Operationsdauer 30-40 Minuten
- Aufenthalt im Krankenhaus bis zu einer Woche
- Erholungsphase bis zu einem Monat
Uterusmyome
Hierbei handelt es sich um eine gutartige, tumorartige Wucherung des Muskelgewebes der Gebärmutter (Myometrium).
Bei Myomen ist eine chirurgische Entfernung nicht immer vorgeschrieben (dies hängt von der Lage, der Wachstumsrate und der Größe in den Schwangerschaftswochen ab).
Wenn das Myom durch eine Torsion des Stiels und eine Nekrose kompliziert ist, ist eine dringende Operation zur Entfernung verordnet.
Oft suchen Frauen keine Hilfe und kommen, wenn die Myome eine enorme Größe erreicht haben (mehr als 12 Schwangerschaftswochen) und/oder kompliziert geworden sind. In solchen Fällen kann die gesamte Gebärmutter ohne Anhängsel entfernt werden.
- Betriebszeit bis zu 1,5 Stunden
- Krankenhausaufenthalt bis zu einer Woche
- Erholungsphase weniger als ein Monat
Eierstocktumoren
Bösartige Tumoren wachsen schnell und metastasieren früh. Es werden chirurgische, hormonelle, strahlen- und chemotherapeutische Behandlungen verordnet.
Wenn der Tumor gutartig ist, muss er sofort entfernt werden, da die Gefahr einer Entartung in einen bösartigen Tumor besteht.
Bei gutartigen Eierstocktumoren:
- Operationszeit nicht mehr als eine Stunde
- Krankenhausaufenthalt bis zu einer Woche
- Erholungsphase weniger als ein Monat
Hämorrhoiden
Hierbei handelt es sich um eine pathologische Erweiterung und Gewundenheit der Venen des Mastdarms. Die Gründe dafür sind vielfältig: Bewegungsmangel, chronische Verstopfung, unausgewogene Ernährung usw.
Dies ist eine häufige Erkrankung bei Frauen, die auf natürliche Weise entbunden haben (während der Schwangerschaft kommt es zu einer Stagnation in diesen Venen und während der Geburt steigt der Druck in ihnen).
Für die Stadien 3 und 4 (mit ständigem Hämorrhoidenvorfall, Blutungen, Schleimausfluss, Schließmuskelinkontinenz und Schmerzen) wird eine chirurgische Behandlung verordnet.
TYPISCHE GYNÄKOLOGISCHE OPERATIONEN
ZUGANG ZU DEN BECKENORGANEN
Chirurgische Eingriffe an den weiblichen Geschlechtsorganen werden hauptsächlich auf zwei Arten durchgeführt – transabdominal oder transvaginal.
Methoden chirurgischer Ansätze in der Gynäkologie
Inferomediane Laparotomie
Entlang der Mittellinie des Bauches wird ein Schnitt vom oberen Rand der Schambeinfuge bis zum Nabel vorgenommen. In einigen Fällen wird der Schnitt zur einfacheren Manipulation und Revision der Bauchhöhle nach oben verlängert und der Nabel auf der linken Seite umgangen. Nach dem Schneiden der Haut und des Unterhautfettgewebes werden die blutenden Gefäße abgebunden oder koaguliert. Die Aponeurose wird mit einem Skalpell oder einer Schere in Längsrichtung präpariert, wobei sie sich von der Mittellinie um 0,5–1 cm nach links zurückzieht. Dabei wird in der Regel die vordere Schicht der Scheide des linken Musculus rectus abdominis eröffnet. Nach der Retraktion des Rektusmuskels und der Spreizung der Pyramidenmuskulatur wird die Transversalis-Faszie geöffnet und das präperitoneale Gewebe verdrängt, wodurch das parietale Peritoneum freigelegt wird.
Das Bauchfell wird näher am Nabel geöffnet und zwischen zwei Pinzetten gedehnt. Es ist wichtig, die angrenzenden Darmschlingen und das Omentum nicht mit einer Pinzette zu fassen. Anschließend wird, ohne die Verletzungsgefahr für die Blase zu vergessen, das Bauchfell mit einer Schere über die gesamte Schnittlänge nach unten geschnitten und anschließend die Bauchhöhle von Muskeln, Gewebe und Haut abgegrenzt.
Nach Eröffnung der Bauchhöhle werden die Beckenorgane untersucht und mit einer in die Bauchhöhle eingeführten, mit isotonischer Natriumchloridlösung befeuchteten Serviette (Handtuch) vom Omentum und den Darmschlingen getrennt.
Nach Abschluss der Operation wird die Bauchhöhle erneut inspiziert und die Integrität der vorderen Bauchdecke Schicht für Schicht wiederhergestellt. An der Peritonealinzision wird eine fortlaufende Naht mit resorbierbarem Nahtmaterial angelegt, beginnend an der oberen Ecke. Mit den gleichen oder separaten Nähten werden die Ränder der rechten und linken Rektusmuskulatur verglichen, und die Nadel sollte nicht tief unter die Muskeln eingeführt werden, um eine Verletzung der unteren epigastrischen Arterie zu vermeiden. Der Wiederherstellung der Aponeurose bei Längsschnitten kommt besondere Bedeutung zu, da von ihrer Gründlichkeit die Heilung sowie die Möglichkeit der Bildung einer postoperativen Hernie abhängt. Die Ränder der Aponeurose werden mit separaten Nähten unter Verwendung nicht resorbierbarer synthetischer Fäden verbunden. Das Unterhautfettgewebe wird mit separaten Nähten zusammengeführt. Die Hautwunde wird mit Einzelnähten oder einer durchgehenden intradermalen Naht vernäht.
Aufgrund ihrer technischen Einfachheit hat sich die untere mittlere Laparotomie in der Notfallgynäkologie weit verbreitet. Dieser Zugang sollte auch in Fällen bevorzugt werden, in denen technische Schwierigkeiten während der Operation zu erwarten sind (Vorhandensein von Verwachsungen, Operation eines tubo-ovariellen Abszesses oder einer Krebserkrankung).
Pfannenstiel-Laparotomie (quere suprapubische Durchtrennung)
Die Haut und das Unterhautfettgewebe werden entlang der suprapubischen Hautfalte 2–3 cm über der Schambeinfuge präpariert und anschließend eine gründliche Blutstillung durchgeführt. Die Aponeurose wird mit einem Skalpell in Querrichtung 2 cm rechts und links der Linea alba eingeschnitten und stumpf von den darunter liegenden Rektusmuskeln abgetrennt. Setzen Sie dann Kocher-Klemmen an den Rändern der Aponeurose-Schnitte an und verlängern Sie die Schnitte mit einer gebogenen Schere nach rechts und links über die gesamte Länge der Hautwunde. Entlang der weißen Linie ist die Aponeurose nur scharf abgeschnitten. Bei der Trennung der Aponeurose von der Bauchmuskulatur wird besonderes Augenmerk auf eine sorgfältige Blutstillung gelegt, da eine intraoperativ unerkannte Verletzung der A. epigastrica inferior oder eines ihrer Äste in der postoperativen Phase zur Ausbildung eines ausgedehnten subaponeurotischen Hämatoms führen kann. Die Retraktion des linken Rektusmuskels, die Eröffnung der Fascia transversum, die Freilegung des parietalen Peritoneums sowie die Eröffnung und Begrenzung der Bauchhöhle erfolgen auf die gleiche Weise wie bei der inferomedianen Durchtrennung.
Die Wiederherstellung der vorderen Bauchdecke an der Aponeurose erfolgt auf die gleiche Weise wie bei der medianen Durchtrennung. Achten Sie beim Nähen des Aponeuroseschnitts darauf, alle vier Schichten der Faszie des Rektus und der schrägen Muskeln zu erfassen, die sich in den seitlichen Abschnitten der Wunde befinden. Das Nähen des Unterhautgewebes und der Hautschnitt unterscheiden sich nicht von der unteren medianen Laparotomie.
Der Pfannenstiel-Schnitt ermöglicht einen recht guten Zugang zu den Beckenorganen. Seine Vorteile sind die Möglichkeit einer aktiven Betreuung des Patienten in der postoperativen Phase, das Fehlen postoperativer Hernien und ein verringertes Risiko einer intestinalen Eventration bei entzündlichen Komplikationen sowie das kosmetische Erscheinungsbild der postoperativen Naht.
Eine Durchtrennung mit dieser Methode wird bei onkologischen Erkrankungen, eitrig-entzündlichen Erkrankungen oder dem Vorliegen eines ausgeprägten narbenartigen Adhäsionsprozesses in der Bauchhöhle nicht empfohlen. Bei wiederholten Bauchoperationen erfolgt der Schnitt meist entlang der alten Narbe.
Laparotomie nach Cherny (transversale interiliakale Durchtrennung)
Die Haut und das Unterhautfettgewebe werden 4–6 cm oberhalb des Schambeins in Querrichtung präpariert. Nach sorgfältiger Blutstillung wird die Aponeurose in die gleiche Richtung präpariert. Die Aponeurose ist nach oben und unten um 1,5–2 cm getrennt, wodurch die Pyramiden- und die geraden Bauchmuskeln freigelegt werden. Die Rektusmuskeln werden abwechselnd in Querrichtung gekreuzt, sie ziehen sich gut zusammen und es kommt in der Regel zu keiner Blutung. Die unteren epigastrischen Gefäße werden durchtrennt und abgebunden. Nach Eröffnung der Transversalis-Faszie und Verlagerung des präperitonealen Fettgewebes wird das Peritoneum in Querrichtung eröffnet.
Das Nähen des Peritoneums, der Aponeurose, des Unterhautfettgewebes und der Haut erfolgt auf die gleiche Weise wie bei einem Pfannenstiel-Schnitt. Die Besonderheit der Wiederherstellung der vorderen Bauchdecke ist das Anlegen von 2-3 separaten U-förmigen Nähten am Rectus abdominis Muskeln mit resorbierbarem Nahtmaterial auf einer runden, atraumatischen Nadel.
Der Vorteil dieser Inzision gegenüber der Pfannenstiel-Laparotomie ist die Möglichkeit eines breiteren Zugangs zu den Beckenorganen.
Komplikationen bei Bauchoperationen und deren Vorbeugung
Bei allen Durchtrennungsarten besteht die Gefahr einer Verletzung der Blasenspitze. Um dieser Komplikation vorzubeugen, wird vor der Operation Urin ausgeschieden, während der Operation wird eine Blasenkatheterisierung durchgeführt und während der Dissektion des parietalen Peritoneums und in anderen Phasen der Operation wird eine sorgfältige visuelle Kontrolle durchgeführt.
Eine gefährliche Komplikation, die bei einem suprapubischen Querschnitt auftreten kann, ist die Verletzung großer Blutgefäße an der Basis des Oberschenkeldreiecks. Die Oberschenkelarterie und -vene mit dem Nervus lumboinguinalis verlaufen durch die hier liegende Gefäßlücke und nehmen die äußeren zwei Drittel der Lücke ein. Das innere Drittel der Lücke ist mit Fettgewebe und Lymphgefäßen gefüllt. Um Blutungen vorzubeugen, legen Sie einen Schnitt oberhalb des Leistenbandes an.
Eine der Komplikationen von Querschnitten ist die Bildung von Hämatomen aufgrund einer unzureichenden Unterbindung der A. epigastrica inferior oder einer Verletzung ihrer Äste, insbesondere bei der Cherny-Schnitt. In solchen Fällen breitet sich das austretende Blut leicht und praktisch ohne Widerstand im präperitonealen Gewebe aus, sodass das Volumen der Hämatome recht groß sein kann. Durch die richtige Operationstechnik und eine möglichst gründliche Blutstillung mit Nähen und Unterbinden der Gefäße kann diese Komplikation vermieden werden.
Laparoskopie
Die Laparoskopie-Operation besteht aus dem Einführen einer Veress-Nadel in die Bauchhöhle, der anschließenden Anwendung eines Pneumoperitoneums und dem Einführen des ersten Trokars. Bei der Wahl des Einstichpunkts der Veress-Nadel wird die Lage der epigastrischen Gefäße, der Aorta und der unteren Hohlvene berücksichtigt. Der sicherste und optimalste Bereich hierfür ist der Bereich um den Nabelring in einem Radius von 2 cm. Ein Merkmal der Veress-Nadel, mit der Gas in die Bauchhöhle insuffliert wird, ist das Vorhandensein eines darüber hinausragenden stumpfen Federdorns die Nadel ohne äußeren Widerstand. Dieses Design schützt die Bauchorgane vor Schäden durch die Nadelspitze, nachdem die Nadel das Peritoneum passiert hat. Mit einem Insufflator wird Gas in die Bauchhöhle gepumpt, wodurch der Druck und die Gasflussrate gesteuert werden.
Zur Erzeugung eines Pneumoperitoneums werden üblicherweise Kohlendioxid oder Lachgas verwendet. Diese chemischen Verbindungen werden vom Bauchfell schnell resorbiert; im Gegensatz zu Sauerstoff und Luft verursachen sie keine Schmerzen oder Beschwerden und bilden keine Emboli.
Das „blinde“ Einführen des ersten Haupttrokars, der in die Bauchhöhle des Laparoskops eingeführt werden soll, ist der kritischste Schritt während der Operation, da dieses Instrument mit seiner scharfen Spitze schwere Schäden verursachen kann. Der aktuelle Entwicklungsstand der laparoskopischen Technologie sieht die Verwendung von zwei Arten von Trokaren vor, die die Sicherheit des „blinden“ Einführens gewährleisten:
1) Trokare mit Schutzmechanismus, ähnlich einer Veress-Nadel – ohne äußeren Widerstand wird die Spitze des Trokars durch eine stumpfe Sicherung blockiert;
2) „visuelle“ Trokare – der Vorschub des Trokars durch alle Schichten der vorderen Bauchdecke wird mithilfe des optischen Systems des Laparoskops gesteuert.
Bei der offenen Laparoskopie wird mit einer speziellen Ausrüstung ein Trokar durch einen kleinen Schnitt in der vorderen Bauchdecke eingeführt, ohne dass zuvor Gas in die Bauchhöhle eingeleitet wird. Diese Methode vermeidet Komplikationen, die mit einem „blinden“ Eintritt in die Bauchhöhle verbunden sind.
Das Einführen zusätzlicher Trokare, die für die Durchführung einer chirurgischen Laparoskopie erforderlich sind, erfolgt streng unter visueller Kontrolle, um Verletzungen innerer Organe und epigastrischer Gefäße zu vermeiden. Die Lage zusätzlicher Trokare für Manipulatoren und deren Anzahl werden durch die anatomischen Merkmale des Patienten sowie die Art des beabsichtigten Eingriffs bestimmt. Die Entscheidung über den Umfang der Operation und die Art der Durchführung (in manchen Fällen ist unter Berücksichtigung anatomischer Veränderungen eine Laparotomie erforderlich) wird nach einer gründlichen Untersuchung der Bauch- und Beckenorgane getroffen.
Derzeit erweitert sich der Anwendungsbereich des laparoskopischen Zugangs bei gynäkologischen Operationen erheblich. Bei Vorhandensein von geschultem Personal und einem ausgestatteten endoskopischen Operationssaal wird auf eine Transsektion nur in Fällen zurückgegriffen, in denen die Laparoskopie keine angemessene und sichere Behandlung bieten kann.
Indikationen zur Laparoskopie
| Geplante Laparoskopie | Dringende Laparoskopie |
Uterusmyome; Adenomyose; Hyperplastische Prozesse des Endometriums; Endometrium- und Gebärmutterhalskrebs; Neubildungen und Tumoren sichtbare Formationen der Gebärmutteranhangsgebilde; Endometriotische Läsionen der Gebärmutteranhangsgebilde, des Beckenperitoneums, retrozervikale Endometriose; Sklerozystische Eierstöcke; Adhäsionsprozess der Beckenorgane; Unfruchtbarkeit (tubar-peritoneale Form); Vorhandensein chronischer Beckenschmerzen; Fehlbildungen der Geschlechtsorgane; Anomalien in der Position der inneren Geschlechtsorgane; Belastungsinkontinenz; Verfügbarkeit von Indikationen für eine chirurgische Sterilisation. |
Verdacht auf Eileiterschwangerschaft; Verdacht auf Ovarialapoplexie; Verdacht auf Torsion des Stiels eines Ovarialtumors; Verdacht auf Ruptur eines Ovarialzystadenoms oder einer Pyosalpinx; Eitrig-entzündliche Erkrankungen der Gebärmutteranhangsgebilde mit der Unwirksamkeit einer komplexen konservativen Therapie; Verdacht auf Perforation eines endometrioiden Zystadenoms des Eierstocks; Eine „verlorene“ Spirale haben. |
Kontraindikationen für die Laparoskopie:
Massive intraabdominale Blutung;
Schwere somatische Pathologie;
Instabile hämodynamische Parameter;
Schwere Fettleibigkeit;
Frühere Baucheingriffe, die durch einen adhäsiven Darmverschluss erschwert wurden;
Adhäsionskrankheit;
Unzureichende Qualifikation des Chirurgen;
Unzureichende endoskopische Ausrüstung;
Komplikationen der Laparoskopie
Bei der Durchführung einer Laparoskopie sind die meisten Komplikationen eine Folge „blinder“ Manipulationen und treten am häufigsten im Stadium der Anwendung des Pneumoperitoneums sowie beim Einführen des ersten Trokars auf.
Beim Einführen einer Veress-Nadel sind Komplikationen wie Verletzungen des Darms, des Omentums und der großen Gefäße möglich. Die Folge einer unsachgemäßen Anwendung des Pneumoperitoneums ist die Bildung eines subkutanen oder subfaszialen Emphysems. Zu den Komplikationen beim Einführen des ersten „blinden“ Trokars können Verletzungen der Parenchymorgane, des Darms, der Blase und großer Gefäße gehören. Eine seltene, aber sehr schwerwiegende Komplikation ist eine Gasembolie. Bei der Arbeit mit elektrochirurgischen Instrumenten kann es zu unerwarteten thermischen Schäden an den Bauch- und Beckenorganen (Darm, Harnleiter, Blase) kommen.
Eine diagnostizierte Verletzung der Bauchorgane und großer Gefäße erfordert eine sofortige Laparotomie und die Beseitigung der aufgeführten Komplikationen.
Eine Analyse der Komplikationen, die bei laparoskopischen Operationen auftreten, zeigt, dass die meisten davon mit unzureichender Erfahrung des Chirurgen (meist während der Ausbildungszeit) oder unachtsamem Umgang mit chirurgischen Geräten verbunden sind.
Hysteroskopie
Zur Durchführung einer Hysteroskopie wird die Patientin in der vaginalen Operationsposition auf den Operationstisch gebracht. Nach Bearbeitung des Operationsfeldes, Fixierung und Absenkung des Gebärmutterhalses in die Gebärmutterhöhle wird je nach Indikation entweder ein diagnostisches Hysteroskop (ohne Erweiterung des Gebärmutterhalskanals) oder ein für die Durchführung von Operationen vorgesehenes Hysteroresektoskop (nach Erweiterung des Gebärmutterhalskanals mit Hegar-Dilatatoren auf Nr . 9) wird eingefügt. In einer bestimmten Reihenfolge werden die Wände des Gebärmutterhalskanals, die Wände und die Gebärmutterhöhle untersucht.
Während der Hysteroskopie können eine gezielte Biopsie des Endometriums, eine Polypektomie, eine Myomektomie, eine Entfernung des IUP und anderer Fremdkörper sowie eine Dissektion von Synechien und intrauterinen Septen durchgeführt werden.
Indikationen zur Hysteroskopie
| Routinemäßige Hysteroskopie | Dringende Hysteroskopie |
- hyperplastische Prozesse des Endometriums; Verdacht auf Endometrium- und Gebärmutterhalskanalkrebs; Submuköse Uterusmyome; Intrauterines Septum und andere Fehlbildungen der Gebärmutter; Intrauterine Synechien; Adenomyose; Verfügbarkeit von Elementen Ovum oder Choriongewebe (Plazentagewebe) in der Gebärmutterhöhle nach unvollständiger Abtreibung (Geburt); Intrauterine Pathologie als Faktor der Unfruchtbarkeit. |
- nichtträchtige Metrorrhagie (hyperplastische Prozesse des Endometriums, submuköse Lokalisation). myomatöse Knoten, Adenomyose, Verdacht auf Endometrium- und Gebärmutterhalskanalkrebs, Metrorrhagie in postmenopausal); Das Vorhandensein eines Fremdkörpers in der Gebärmutterhöhle oder eines „verlorenen“ IUP; Das Vorhandensein von Elementen der befruchteten Eizelle oder des Choriongewebes (Plazenta) in der Gebärmutterhöhle nach einer unvollständigen Abtreibung (Geburt); Verdacht auf Uterusperforation; Vorhandensein eines Hämatometers (nach dessen Entleerung). |
Kontraindikationen für eine Hysteroskopie:
Akuter entzündlicher Prozess der Genitalien;
Schwangerschaft;
Festgestellter bösartiger Prozess des Körpers und des Gebärmutterhalses;
Massive Uterusblutung;
Stenose des Gebärmutterhalskanals.
Komplikationen der Hysteroskopie
Bei der Durchführung einer Hysteroskopie sind traumatische Verletzungen (Zervixruptur, Uterusperforation), Blutungen, Gasembolien, Flüssigkeitsüberlastung des Gefäßbetts und Elektrolytstörungen, anaphylaktischer Schock und thermische Schäden an den Beckenorganen möglich. In der postoperativen Phase können eitrig-entzündliche Komplikationen (Endometritis, Salpingitis, Pelvioperitonitis) auftreten.
Grundlegende gynäkologische Operationen
Operationen an den Gebärmutteranhängen
Hinweise Zu den chirurgischen Eingriffen an den Gebärmutteranhangsgebilden zählen Eileiterschwangerschaft, Ruptur einer Eierstockzyste, Torsion des Stiels einer Eierstockzyste, Neubildungen und eitrig-entzündliche Erkrankungen der Eierstöcke und Eileiter.
Operationen an den Eileitern.
Tubotomie
Sie wird bei einer ampullären Eileiterschwangerschaft durchgeführt, wenn es möglich ist, den Eileiter zu erhalten (fortschreitende oder unterbrochene Eileiterschwangerschaft wie ein Eileiterabort). Der ampulläre Abschnitt des Eileiters wird mit einer atraumatischen Klemme distal der befruchteten Eizelle fixiert. Der Eileiter wird herausgezogen und sein Lumen oberhalb der befruchteten Eizelle in Querrichtung geöffnet. Die befruchtete Eizelle wird entnommen, das fetale Gefäß mit physiologischer Natriumchloridlösung gewaschen. Die Integrität des Eileiters wird mit dünnem resorbierbarem Nahtmaterial auf einer atraumatischen Nadel mit separaten Nähten wiederhergestellt.
Tubektomie
Nach der Eröffnung der Bauchhöhle werden flüssiges Blut und Blutgerinnsel entfernt und die Blutungsquelle ermittelt. Das Omentum und die Darmschlingen werden abgegrenzt, die Gebärmutter mit dem veränderten Eileiter fixiert und in die Wunde entfernt. Liegt ein Adhäsionsprozess vor, werden die Verwachsungen zwischen Eileiter und Darmschlingen, Eierstock und Gebärmutter vorsichtig mit einer scharfen Methode durchtrennt und der Eileiter mit dem Mesenterium begradigt. Mehrere Kocher- oder Mikulicz-Klemmen werden nacheinander am Uterusende des Eileiters und seines Mesenteriums von der Ampulle bis zum Uteruswinkel angebracht, wonach der Eileiter oberhalb der Klammern abgeschnitten wird. Die Bereiche des Mesenteriums unter den Klammern und der Uteruswinkel werden mit resorbierbarem Nahtmaterial vernäht und abgebunden. Die Peritonisierung der Mesosalpinx und des Uteruswinkels erfolgt durch das runde Band, das an der hinteren Oberfläche der Gebärmutter und der hinteren Schicht des breiten Uterusbandes vernäht ist. Nach der Sanierung der Bauchhöhle wird die Operationswunde schichtweise vernäht.
Eierstockoperationen
Ovarialresektion (Entfernung einer Ovarialzyste)
Nach der Eröffnung der Bauchhöhle, der Abgrenzung des Omentums und der Darmschlingen, wird der veränderte Eierstock in die Wunde entfernt, wobei er entweder mit der Hand oder mit einem Mullstreifen um den Hilus des Eierstocks gehalten wird. Wenn es schwierig ist, einen Eierstocktumor in der Wunde zu entfernen, können Sie zwei Tuffer an einer Pinzette verwenden und diese vorsichtig unter den Tumor legen und ihn aus der Bauchhöhle entfernen. Große Läsionen können durch Punktion mit einer dicken Nadel oder einem Trokar verkleinert werden. Um die vorgesehene Stelle des Trokars wird zunächst eine Tabaksbeutelnaht gelegt, die nach dem Absaugen des Tumorinhalts und dem Entfernen des Trokars festgezogen wird.
Mit einem Skalpell wird am Rand des gesunden Eierstockgewebes ein Schnitt (mondförmig oder kreisförmig) vorgenommen, um die Tumorkapsel nicht zu verletzen. Die Schnittkanten werden geklemmt. Mit einer scharfen und stumpfen Methode wird der Tumor entkernt oder ein krankhaft veränderter (Neoplastie, Endometriose, Ruptur) Bereich des Eierstocks keilförmig herausgeschnitten. Es ist sehr wichtig, so viel Eierstockgewebe wie möglich intakt zu lassen, auch wenn am Hilum nur ein kleiner Bereich der Kortikalis vorhanden ist.
Nach der Entfernung muss der Ovarialtumor eröffnet, sein Inhalt und die Innenfläche der Kapsel untersucht werden, da es bei glattwandigen beweglichen Tumoren in manchen Fällen zu papillären Wucherungen an der Innenfläche der Kapsel kommt. Das Vorhandensein fragiler Papillen ist verdächtig für die bösartige Natur des Neoplasmas. Nach der Entfernung des Tumors ist eine Schnellbiopsie erforderlich, um das endgültige Ausmaß des chirurgischen Eingriffs zu bestimmen.
Die Integrität des Eierstocks wird durch separate Nähte oder eine durchgehende „Kürschner“-Naht mit dünnem resorbierbarem Nahtmaterial auf einer atraumatischen Nadel wiederhergestellt. Beim Anbringen von Nähten werden die Wundränder gut ausgerichtet.
Entfernung der Gebärmutteranhangsgebilde (Adnexektomie).
Nach der Entfernung der pathologisch veränderten Gebärmutteranhängsel werden Klammern am Ligamentum infundibulopelvicum in die Wunde angelegt. Vor dem Anbringen der Klammern werden Eileiter und Eierstock angehoben, sodass das Band gedehnt und im Licht gut sichtbar ist. Durch den Einsatz dieser Technik wird das Risiko einer intraoperativen Verletzung des Harnleiters, der auf dieser Ebene eng mit der hinteren Schicht des breiten Uterusbandes verbunden ist, deutlich reduziert. Dann wird in Richtung der Gebärmutterecke der obere Teil des breiten Bandes zusammen mit dem Eileiter und dem Eierstockband erfasst. Die Bänder werden gekreuzt, genäht und ligiert. Die Peritonisierung erfolgt über die runden und breiten Bänder der Gebärmutter.
Bei einer Torsion des Stiels des Ovarialtumors werden unterhalb der Torsionsstelle Klammern angebracht. Es wird nicht empfohlen, den Tumorstiel vor dem Anbringen einer Ligatur abzudrehen. Über den Klammern werden die Gebärmutteranhangsgebilde abgeschnitten, der Stumpf vernäht und abgebunden.
Operationen an der Gebärmutter
Hinweise Zu Zu den Operationen an der Gebärmutter zählen Myome, Adenomyose, bösartige Neubildungen, eitrig-entzündliche Erkrankungen und eine abnormale Entwicklung der Gebärmutter.
Supravaginale Amputation der Gebärmutter (subtotale Hysterektomie)
Nach der Eröffnung der Bauchhöhle, ihrer Revision und Abgrenzung wird die Gebärmutter mit einer Museau-Zange, einem Korkenzieher oder Klammern fixiert und so weit wie möglich in die Wunde herausgeführt. Auf beiden Seiten werden Klammern an den runden Bändern der Gebärmutter, den eigenen Bändern der Eierstöcke usw. angebracht die Eileiter, indem man unter Anwendung von Gegenklemmen 2-3 cm von der Gebärmutter zurücktritt. Anschließend werden diese Formationen zwischen den Klammern gekreuzt und abgebunden (in diesem Fall empfiehlt es sich, den distalen Stumpf der Gebärmutteranhänge zweimal abzubinden). Das Peritoneum der Blasenfalte wird mit einer Schere in Querrichtung von einem Rundband zum anderen geöffnet, anschließend zusammen mit einem Teil der Blase stumpf und scharf von der Gebärmutter abgetrennt und in Richtung Gebärmutterhals herabgeführt etwas unter dem Niveau des internen Betriebssystems. Nach der Identifizierung der Gefäßbündel werden diese auf Höhe des inneren Muttermundes abgeklemmt, gekreuzt, vernäht und mit synthetischem Nahtmaterial ligiert. Der Gebärmutterkörper wird mit einem Skalpell durch einen keilförmigen Einschnitt mit der Spitze nach unten, etwas über dem Niveau der subventionierten Gefäße, vom Gebärmutterhals abgeschnitten. Nach dem Abschneiden des Gebärmutterhalsstumpfes wird dieser mit einer alkoholischen Jodlösung oder behandelt Ethylalkohol mit einer Berührung eines Tampons. 3-4 separate geknotete oder 1-2 Z-förmige Nähte werden mit resorbierbarem Nahtmaterial am Gebärmutterhals angebracht.
Die Peritonisierung erfolgt unter Verwendung des Peritoneums der vesikouterinen Falte und des breiten Uterusbandes, wobei eine lineare Naht oder eine Tabaksbeutelnaht angelegt wird, wobei die Stümpfe der runden Bänder und Gliedmaßen in die Naht eingetaucht werden. Instrumente und Servietten werden aus der Bauchhöhle entnommen und gezählt. Nach dem Toilettengang und der Revision der Bauchhöhle wird die vordere Bauchdecke schichtweise vernäht.
Ist eine Entfernung der Gebärmutteranhangsgebilde erforderlich, werden nach Vorspannung Klemmen an den Infundibulopelvic-Bändern der Eierstöcke angebracht (um Verletzungen des Harnleiters vorzubeugen). Der Operationsverlauf erfolgt künftig wie bei der supravaginalen Amputation der Gebärmutter ohne Anhängsel.
Exstirpation der Gebärmutter (totale Hysterektomie)
Die ersten Phasen der Hysterektomie beschränken sich auf das Öffnen der Bauchhöhle, das Entfernen der Gebärmutter in die Operationswunde, das beidseitige Anbringen von Klammern an den runden Bändern der Gebärmutter, den eigentlichen Eierstockbändern mit den Eileitern, deren Kreuzung und der Unterbindung der Stümpfe , Öffnung des Peritoneums der Blasenfalte. Sie werden auf die gleiche Weise durchgeführt wie die supravaginale Amputation der Gebärmutter. Anschließend wird die Blase mit einer scharfen und stumpfen Methode von der Gebärmutter abgetrennt und bis auf die Höhe des vorderen Scheidengewölbes abgesenkt.
Die Gebärmutter wird angehoben und in Richtung einer der Beckenwände gezogen. Das Gefäßbündel der gegenüberliegenden Seite wird vom parametrialen Gewebe isoliert, nachdem zunächst das hintere Blatt des Ligamentum latum der Gebärmutter bis zur Höhe des inneren Muttermundes präpariert wurde. Am Gebärmutterhals werden Klammern am Gefäßbündel senkrecht zu den Uterusgefäßen angebracht. Um in diesem Fall zuverlässige Endgeräte zu gewährleisten, wird die folgende technische Technik verwendet. Beim Anbringen der Klammern greifen ihre Enden leicht in das Uterusgewebe und scheinen dann davon abzurutschen. Das Leitbündel wird zwischen den Klammern gekreuzt und abgebunden, die Enden der Ligaturen werden abgeschnitten. Dann wird die gleiche Manipulation auf der anderen Seite durchgeführt.
Anschließend wird die Gebärmutter in Richtung der Schambeinfuge gezogen. Das Peritoneum der Rektum-Uterus-Falte wird in Querrichtung zwischen den uterosakralen Bändern präpariert und bis zum Rand des vaginalen Teils des Gebärmutterhalses abgetrennt. Unter visueller Kontrolle werden Klammern streng senkrecht an jedem uterosakralen Band an der Stelle angebracht, an der es aus der Gebärmutter stammt (um eine Verletzung des Harnleiters zu vermeiden). Die uterosakralen Bänder werden zwischen den Klammern durchtrennt und abgebunden.
Nachdem sichergestellt wurde, dass der Gebärmutterhals ausreichend isoliert ist, wird die Gebärmutter hochgezogen und die abgetrennte Blase mit einem Spiegel nach unten bewegt, wodurch die Vaginalwand im Bereich des vorderen Fornix freigelegt wird. Der vordere Scheidengewölbe wird mit einer Klemme gefasst und mit einem Skalpell oder einer Schere geöffnet. Durch den Einschnitt wird eine mit einer antiseptischen Lösung befeuchtete Mullturunda in die Vagina eingeführt (nach Abschluss der Operation wird sie auf dem Operationstisch entfernt). Anschließend wird die Gebärmutter mithilfe von zuvor am Gebärmutterhalsrand angebrachten Klammern vom Scheidengewölbe abgeschnitten. Die Vaginalwände werden mit resorbierbarem Nahtmaterial vernäht. In diesem Fall bleibt die Wunde des Vaginalstumpfes offen und fungiert als natürlicher Abfluss. Der Einsatz dieser Technik führt zu einer deutlichen Reduzierung postoperativer eitrig-entzündlicher Komplikationen. Nach Überwachung der Zuverlässigkeit der Blutstillung wird eine Peritonisierung durchgeführt, bei der die Bandstümpfe auf beiden Seiten mit Tabaksbeutelnähten in das Parametrium eingetaucht werden. Die Instrumente und Servietten werden entfernt und gezählt, dann wird die Toilette durchgeführt, die Bauchhöhle untersucht und die Operationswunde Schicht für Schicht vernäht.
Die Technik der Exstirpation der Gebärmutter mit Anhängseln unterscheidet sich von der oben beschriebenen durch das Anbringen von Klammern an den Infundibulopelvic-Bändern der Eierstöcke mit anschließender Entfernung der Anhängsel.
Operationen, die über einen vaginalen Zugang durchgeführt werden
Eine notwendige Voraussetzung für die Durchführung geplanter Vaginaloperationen ist das Fehlen einer Entzündung der Geschlechtsorgane. Vor der Operation muss die vaginale Biozönose der Normozänose oder dem Übergangstyp entsprechen.
Bei Endozervizitis und Kolpitis wird eine vorläufige Vaginalsanierung durchgeführt und bei Bedarf eine lokale Hormontherapie mit Östriolpräparaten durchgeführt.
Operationen an den äußeren Genitalien und der Vagina
Bei Operationen über den vaginalen Zugang wird die Patientin auf den Rücken gelegt, die Arme an den Bauch gezogen und angewinkelt Kniegelenke Füße. In der Regel dem Patienten zu geben Korrekte Position Auf dem Operationstisch werden verschiedene Arten von Beinhaltern verwendet. Die Vorbereitung des Operationsfeldes umfasst die Behandlung der äußeren Genitalien, des Schambereichs, der oberen Innenseiten der Oberschenkel und des Gesäßes mit antiseptischen Lösungen; die Vagina wird zweimal mit Alkohol behandelt.
Eröffnung eines Abszesses der großen Drüse im Vestibulum der Vagina
Die Behandlung einer akuten Entzündung der Bartholin-Drüse, die durch die Bildung eines Abszesses erschwert wird, erfolgt chirurgisch. Unter Bedingungen einer kurzfristigen Vollnarkose oder unter örtlicher Infiltrationsanästhesie wird eine weite Öffnung des eitrigen Herdes mit einem Längsschnitt parallel zu den kleinen Schamlippen, vorzugsweise nach außen davon, durchgeführt. Nach dem Entleeren des Abszesses wird die Höhle desinfiziert und mit Mullturunda mit hypertoner Natriumchloridlösung entleert, die nach einem Tag durch einen Silikonschlauch ersetzt wird. Die postoperative Phase wird unter Verwendung von Antiseptika und antibakteriellen Medikamenten durchgeführt.
Entfernung einer großen Drüsenzyste des Vaginalvorhofs
Zur Durchführung der Operation empfiehlt sich ein halbovaler Hautschnitt von 2-3 cm Länge seitlich der kleinen Schamlippen und parallel dazu (oberhalb der Zyste). Anschließend wird mit einer stumpfen und scharfen Methode die Zyste entkernt und zusammen mit der Drüse und ihrem Ausführungsgang entfernt. Das Zystenbett wird nach und nach mit resorbierbarem Nahtmaterial vernäht, um eine gründliche Blutstillung zu erreichen. Die Ränder der Hautwunde werden mit separaten Nähten verbunden. Der Nahtbereich wird mit einem Antiseptikum behandelt.
Wenn die Drüse aufgrund wiederkehrender Abszesse oder einer nicht heilenden Fistel entfernt wird, wird die Wunde nicht fest vernäht und in deren unterer Ecke ein Drainageschlauch eingeführt, der nach einigen Tagen entfernt wird.
Hintere Kolpotomie
Der Eröffnung des hinteren Scheidengewölbes geht zwingend eine diagnostische Punktion der Bauchhöhle durch das hintere Scheidengewölbe voraus. Entlang der Oberkante der Nadel wird mit einem spitzen Skalpell in Querrichtung ein Einstich in den hinteren Fornix vorgenommen, der dann mit den offenen Zangenschenkeln für den freien Eiterabfluss und das anschließende Einführen eines Drainageschlauchs aufgeweitet wird in die Abszesshöhle des Rektum-Uterus-Raums.
Vordere Kolporrhaphie
Bei der plastischen Chirurgie der vorderen Vaginalwand wird der Gebärmutterhals im Spekulum freigelegt, mit einer Kugelzange gefasst und bis zum Genitalspalt reduziert. Aus der Vorderwand der Vagina wird ein ovaler Lappen herausgeschnitten, dessen Oberkante 1 cm unter der äußeren Öffnung der Harnröhre liegt und dessen Unterkante sich in der Nähe des Übergangs des Gebärmutterhalses zum Vaginalgewölbe befindet. Wenn der Chirurg in die Schicht gelangt, kann die Vaginalschleimhaut durch Ziehen am oberen Rand des Lappens mit Kocher-Klammern leicht vom darunter liegenden Gewebe getrennt werden. Anschließend werden geknotete Catgut-Nähte an der Vaginalwand angebracht, die die Faszie der Blase erfassen.
Bei gleichzeitigem Vorfall der Vorderwand der Vagina und der Blase weist die Operation ihre eigenen Besonderheiten auf. Die Vaginalschleimhaut wird mit einem linearen Schnitt 1 cm von der äußeren Öffnung der Harnröhre entfernt geöffnet, bis die Vaginalwand bis zum Gebärmutterhals reicht. Dann wird es seitlich abgetrennt, wodurch die Faszie der Blase freigelegt wird. Die Blase wird mit einer scharfen und stumpfen Methode vom Gebärmutterhals getrennt. Bei Bedarf wird ein Katheter in die Harnröhre eingeführt und das Gewebe im Bereich des Harnröhrenschließmuskels vernäht. Anschließend wird die Blasenfaszie mit resorbierbarem Nahtmaterial so vernäht, dass ein Teil den anderen überlappt. Freie Lappen der Vaginalwand werden abgeschnitten und an den Wundrändern werden separate resorbierbare Nähte angebracht.
Kolpoperineorrhaphie
Die Operation beginnt mit der Hydropräparation und dem Ausschneiden eines rautenförmigen Lappens aus der Haut des Perineums und der Schleimhaut der hinteren Wand der Vagina, dessen Größe die Höhe des während der Operation gebildeten Perineums bestimmt. Der Eingang zur Vagina sollte für zwei Finger passierbar sein, da ein zu hoher Damm den normalen Geschlechtsverkehr beeinträchtigen kann. Anschließend wird die Vaginalschleimhaut bis zur Linie der seitlichen Einschnitte des vorgesehenen rautenförmigen Lappens von den darunter liegenden Geweben und Muskeln des Perineums getrennt. Nach der Entfernung der Schleimhaut entsteht eine Wunde, an deren Boden sich die Vorderwand der Rektumampulle befindet. Beim Entfernen eines Vaginalschleimhautlappens ist eine Verletzung der Rektumwand möglich, da diese eng an der Vaginalwand anliegt. Die Dammhaut und die Unterhautbasis werden zusammen mit Narbengewebe zwischen zwei Klammern entlang der Grenze des Übergangs der Dammhaut in die Vaginalschleimhaut in Querrichtung herausgeschnitten.
Auf den inneren Bündeln freiliegender Levatormuskeln Anus Dabei werden mit einer Rundnadel 2-3 Ligaturen mit stark resorbierbarem Nahtmaterial angelegt, die vor dem Nähen der Vaginalschleimhaut nicht festgezogen werden (die sogenannten provisorischen Nähte). Durch die Verbindung der Levatoren mit der Faszie und dem umgebenden Gewebe entsteht anschließend eine ausreichend starke Narbe, die eine normale Funktion des Beckenbodens gewährleistet.
Die Ränder der Vaginalschleimhaut werden, beginnend am oberen Wundwinkel, mit separaten Nähten unter Verwendung von resorbierbarem Nahtmaterial verbunden, wobei das darunter liegende Gewebe zwingend genäht werden muss. Nachdem die Nähte tief in der Vagina platziert wurden, werden provisorische Ligaturen gebunden, die die Ränder der Levatoren verbinden, ebenfalls beginnend am oberen Wundwinkel.
Nach Abschluss der Levatoroplastik wird die Vaginalschleimhaut vernäht. Die Ränder der Hautwunde des Perineums werden mit separaten Knotennähten verbunden.
Eine Kolpoperineoplastik kann durchgeführt werden als unabhängiger Betrieb, wird aber oft mit anderen Eingriffen kombiniert: vordere oder mittlere Kolporrhaphie, Hysterektomie über vaginalen Zugang usw.
Alle durchgeführten Operationen bei Prolaps und Prolaps der Vagina und Gebärmutter sollten durch eine plastische Operation der Beckenbodenmuskulatur ergänzt werden.
Gebärmutterhalsoperationen
Um eine Operation durchzuführen, wird der Gebärmutterhals im Spekulum freigelegt, Vagina und Gebärmutterhals mit antiseptischen Lösungen behandelt, der Gebärmutterhals mit einer Pinzette fixiert und in den Bereich des Vaginaleingangs gebracht. Lange Spekulums werden durch ein kurzes, breites Spekulum ersetzt, das vom Perineum aus eingeführt wird und ein recht freies Absenken des Gebärmutterhalses ermöglicht. Bei Bedarf werden Aufzüge von den Seiten und von der Seite der Gebärmutter her eingeführt, welche Assistenten zur Seite bewegen und so der Bedienerin die Möglichkeit geben, frei zu arbeiten. Sobald der Gebärmutterhals zugänglich ist, beginnt die Operation.
Zervikale Biopsie
Nach der Bearbeitung des Operationsfeldes, der Fixierung und Senkung des Gebärmutterhalses erfolgt eine keilförmige Exzision des Gebärmutterhalsgewebes (wobei die Basis mindestens 1 cm nach außen misst und die Spitze in der Dicke des Gewebes liegt). Die Wunde wird mit resorbierbarem Nahtmaterial verschlossen.
Sondierung und Erweiterung des Gebärmutterhalskanals mit Atresie
Vor der Operation wird eine gynäkologische Untersuchung durchgeführt, um die Lage der Gebärmutter, ihre Größe und Form zu klären. Nach der Vorbereitung des Operationsfeldes wird der Gebärmutterhals fixiert und bis zum Genitalschlitz herabgeführt. Unter Berücksichtigung der Lage der Gebärmutter wird der Gebärmutterhalskanal mit einer Gebärmuttersonde sondiert. Wenn der Gebärmutterhalskanal über eine erhebliche Länge verengt ist, sollte er nach der Sondierung vorsichtig mit Hegar-Dilatatoren erweitert werden.
Emmetts Operation
Die häufigste Operation bei alten seitlichen Zervixrupturen ohne Hypertrophie und schwere Verformung.
Die Technik der Operation ist wie folgt. Der Gebärmutterhals wird im Spekulum freigelegt, bearbeitet, seine Vorder- und Hinterlippen werden mit einer Kugelzange fixiert und zurückgezogen. Mit einem scharfen Skalpell wird an beiden Lippen des Gebärmutterhalses ein abgrenzender Einschnitt gleicher Form und Größe vorgenommen und das Narbengewebe entfernt. Danach werden einzelne Nähte so platziert, dass die erste Reihe den Gebärmutterhalskanal bildet und die zweite Reihe von der Vaginalseite her am Gebärmutterhals liegt. Bei einer beidseitigen Ruptur wird auf beiden Seiten operiert.
Keilförmige Amputation des vaginalen Teils des Gebärmutterhalses (Schröder-Operation)
Indikationen für eine Operation sind Ektropium in Kombination mit Deformitäten infolge narbiger Veränderungen und Zervixrupturen während der Geburt. Nach der Behandlung wird der Gebärmutterhals im Spekulum freigelegt, mit einer Kugelzange gefasst (Vorder- und Hinterlippe getrennt) und der Gebärmutterhals bis zum Eingang der Vagina gebracht. Messen Sie mit einer Sonde die Länge der Gebärmutterhöhle und markieren Sie den Teil des Gebärmutterhalses, der entfernt werden soll. Mit einem Skalpell wird der vaginale Teil des Gebärmutterhalses symmetrisch durchtrennt. Der Schnitt erfolgt vom Gebärmutterhalskanal in beide Richtungen nach außen bis zur zu entfernenden Markierung. Vaginaler Teil Der Gebärmutterhals scheint in zwei Hälften geteilt zu sein. Die vordere Hälfte des Gebärmutterhalses wird keilförmig abgeschnitten, sodass der Einschnitt in die Schleimhaut des Gebärmutterhalskanals 1,5–2 mm tiefer verläuft als der äußere Teil des Keils und die Vaginalschleimhaut leicht nach oben abgetrennt wird. Dadurch kann sich der äußere Pharynx leicht bilden und es wird sich in Zukunft kein Ektropium bilden. Nach keilförmiger Exzision der vorderen Zervixlippe mit drei separaten Catgut-Nähten wird das Zervixgewebe im Bereich des inneren Muttermundes vernäht. Die erste Naht wird entlang der Mittellinie gelegt, wobei die Nadel von der Seite eingeführt wird
Schleimhaut des Vaginalgewölbes und Punktion durch die Schleimhaut des Gebärmutterhalskanals. Die Naht wird nicht gebunden, sondern mit einer Klammer gehalten. Unter Verwendung dieses Nahtmaterials als Halter werden zwei Nähte etwas radial an den Seiten angebracht, wobei die Nadel von der Seite der Schleimhaut des Vaginalgewölbes eingeführt wird. Anschließend wird die Hinterlippe keilförmig abgeschnitten. Die Nähte werden auf die gleiche Weise wie an der Vorderlippe des Gebärmutterhalses angebracht. Nachdem alle Nähte platziert sind, werden sie gebunden und festgeklemmt. Anschließend werden die seitlichen Schnittabschnitte vernäht. Eine Kocher-Klemme wird an der äußeren Ecke der Wunde angebracht und nachdem die Wunde mit dieser Klammer und zentralen Nähten gedehnt wurde, werden seitliche Nähte angebracht und auf der einen und der anderen Seite befestigt.
Kegelamputation des Gebärmutterhalses nach Sturmdorff
Indikationen für diese Operation sind eine Kombination aus Hypertrophie, Deformation und anderen pathologischen Veränderungen mit Verlängerung des Gebärmutterhalses. Mit einer Stichzange wird der Gebärmutterhals bis zum Eingang der Vagina verkleinert. Mit einem Skalpell wird 1 cm über dem Rand des betroffenen Bereichs ein kreisförmiger Einschnitt in die Vaginalschleimhaut vorgenommen. Der Schnitt wird in kreisenden Bewegungen in der Dicke des Gebärmutterhalses kegelförmig in Richtung des inneren Rachenraums vertieft und so der betroffene Teil der Schleimhaut des Gebärmutterhalses, Muskelgewebe und ein erheblicher Teil entfernt
Gebärmutterhalskanal. Die Schleimhaut des vaginalen Teils des Gebärmutterhalses wird mit einem Skalpell vom Muskelgewebe getrennt 1,5-2 cm, so dass sein Rand mit dem Rand der Schleimhaut des Gebärmutterhalskanals verbunden werden kann. Die erste Naht wird im Abstand von 1 cm durch die Vorderkante des Einschnitts des vaginalen Teils des Gebärmutterhalses geführt. Beide Enden des Fadens werden in separate Nadeln eingefädelt, die vom Gebärmutterhalskanal aus durch die Dicke des Fadens punktiert werden Muskelwand im resultierenden Trichter, nach außen und durch die Schleimhaut des Vaginalteils, in einem Abstand von 2-2,5 cm vom Rand ihres Einschnitts. Der Rand der abgetrennten Schleimhaut des Gebärmutterhalses wird mit einer Pinzette an den Rand der Schleimhaut des Gebärmutterhalskanals gezogen und anschließend werden Ligaturen gebunden. Die Stiche werden auf die gleiche Weise auf der Hinterlippe platziert. An den Seiten des Einschnitts werden separate Nähte angebracht. Mit einer Sonde wird die Durchgängigkeit des Kanals überprüft.
Der Vorteil der Kegelamputation des Gebärmutterhalses besteht darin, dass fast die gesamte Schleimhaut des Gebärmutterhalskanals zusammen mit einem Teil des Gebärmutterhalses entfernt wird. Nach der Operation hat der Gebärmutterhals die richtige Form.
Operationen an der Gebärmutter
Um Operationen an der Gebärmutter über einen vaginalen Zugang durchzuführen, wird der Gebärmutterhals im Spekulum freigelegt, das Operationsfeld mit den oben beschriebenen Methoden vorbereitet, anschließend wird der Gebärmutterhals mit einer Kugelzange fixiert und in den Bereich des Gebärmutterhalses gebracht der Eingang zur Vagina. Lange Spiegel werden durch einen kurzen, breiten Spiegel ersetzt, der vom Perineum aus eingeführt wird. Bei Bedarf werden Lifte von den Seiten und von der Seite der Gebärmutter her eingeführt.
Kürettage der Wände der Gebärmutterhöhle bei gestörter intrauteriner Schwangerschaft
Vor der Operation wird eine internistische gynäkologische Untersuchung durchgeführt, um die klinische Form des Schwangerschaftsabbruchs festzustellen und mögliche Kontraindikationen für einen chirurgischen Eingriff auszuschließen. Nach der typischen Vorbereitung des Operationsfeldes wird der Gebärmutterhals mit einer Pinzette fixiert und bis zum Eingang der Vagina gebracht. Mit einer Sonde werden die Richtung des Gebärmutterhalskanals und die Größe der Gebärmutterhöhle abgeklärt, anschließend wird eine große Kürette Nr. 6 in die Gebärmutterhöhle eingeführt und vorsichtig nach unten bewegt. Beim Auftreffen auf ein Hindernis wird der Vorschub der Kürette gestoppt und die Entfernung der Reste der befruchteten Eizelle beginnt. Die Entfernung von Teilen der befruchteten Eizelle, die sich im Gebärmutterhalskanal befinden, kann mit einer Abtreibungszange (Abtreibungszange) durchgeführt werden. Nach der Entnahme von Teilen der befruchteten Eizelle dringt die Kürette in der Regel problemlos durch die Höhle bis zum Fundus der Gebärmutter vor. Die Wände der Gebärmutter werden in einer bestimmten Reihenfolge abgeschabt: zuerst die vordere, dann die hintere, dann beide Seitenwände und die Tuben-Uterus-Winkel. Bei der Kürettage sollte die Kürette nicht aus der Gebärmutterhöhle entfernt werden. Wenn die Gebärmutterhöhle von den Resten der befruchteten Eizelle befreit wird, wird die Höhle kleiner, so dass die Kürette nicht hineinpasst und ihre Drehungen durch die Wände der Gebärmutter behindert werden. Die Kürette wird entfernt und die Kürettage wird mit einem kleineren Instrument fortgesetzt, bis ein für die Bewegung der Kürette entlang des Uterusmuskels charakteristisches Gefühl auftritt. Abschließend werden die Winkel der Gebärmutter überprüft. Die Operation endet mit der Behandlung der Vagina und des Gebärmutterhalses mit Alkohol.
Entfernung von Endometriumpolypen (Zervikalkanalpolypen)
Nach der Bearbeitung der Vagina und des Gebärmutterhalses wird der von den unteren Teilen des Gebärmutterhalskanals ausgehende Polyp an der Basis gekreuzt oder mit einer Pinzette am Stiel gefasst und durch Drehen des Instruments abgeschraubt. Wenn der Polyp aus den höheren Teilen des Gebärmutterhalskanals stammt oder aus der Gebärmutterhöhle in sein Lumen absteigt, wird der Polyp nach der Erweiterung des Gebärmutterhalskanals entfernt, wenn ein dünner Stiel vorhanden ist. Die Operation wird durch Abkratzen der Schleimhaut der Wände des Gebärmutterhalskanals und der Gebärmutterhöhle abgeschlossen. Wenn der Polyp eine breite Basis hat, sollte zur Entfernung eine Hysteroresektoskopie durchgeführt werden.
Entfernung eines entstehenden myomatösen Knotens
Wenn der äußere Muttermund des Zervikalkanals ausreichend offen ist und den Zugang zum Knotenstiel ermöglicht, wird die Operation wie folgt durchgeführt. Nach der Bearbeitung des Operationsfeldes und der Freilegung des Gebärmutterhalses im Spekulum wird der untere Pol des entstehenden Knotens mit einer Kugelzange fixiert und mühelos nach außen gezogen. Die Kapsel des Knotens wird an der Basis rund um das Bein durchtrennt. Anschließend wird der Stängel nach und nach stumpf ausgedünnt und sorgfältig für die Ablösung vom Knoten vorbereitet. Das ausgedünnte Bein wird mit einem resorbierbaren Faden gezogen und der Knoten abgeschnitten, während der Beinstumpf tief in der Gebärmutterhöhle verbleibt. Bei kleine Größen Der Knoten kann entfernt werden, ohne das Bein zu unterbinden. In diesen Fällen wird nach einer kreisförmigen Dissektion der Kapsel an der Basis des Knotenschenkels und ihrer Trennung der Knoten durch Drehen des Instruments abgeschraubt. Bei Blutungen wird eine Tamponierung der Gebärmutterhöhle oder Vagina durchgeführt. Der Tampon wird nach 2 Stunden aus der Gebärmutter und nach 10 Stunden aus der Vagina entfernt.
Vaginale Hysterektomie
Diese Operation wird in der Regel bei einem vollständigen Vorfall der Gebärmutter, begleitet von einem Vorfall der Vaginalwände und einem Versagen der Beckenbodenmuskulatur, durchgeführt. Der postoperative Verlauf nach einer vaginalen Hysterektomie ist in der Regel einfacher als bei der Durchführung des gleichen Volumens per Laparotomie.
Nach entsprechender Behandlung wird der Gebärmutterhals im Spiegel freigelegt und so fixiert, dass die Vorder- und Hinterlippen des Gebärmutterhalses sofort in die Klemme fallen. Die Vaginalschleimhaut wird an der Grenze ihres Übergangs zum Gebärmutterhals kreisförmig eingeschnitten und mit stumpfer und scharfer Methode nach oben und unten durchtrennt. Die Kardinalbänder werden geklemmt, die Bänder werden durchtrennt und abgebunden. Die Ligaturen werden auf Halter gesteckt. Nach der Durchquerung der Kardinalbänder wird die Gebärmutter beweglicher. Durch Herunterziehen am Hals wird die Blase bis zur Blasenfalte abgetrennt. Auf ähnliche Weise wird die hintere Wand der Vagina bis zur Rektum-Uterus-Falte durchtrennt und anschließend eine hintere Kolpotomie durchgeführt. Nach der Öffnung des hinteren Vaginalgewölbes unter ständiger Abwärtsspannung der Gebärmutter werden die Gewebe nacheinander direkt an den Seitenflächen der Gebärmutter durchtrennt und nach und nach aus der Bauchhöhle entfernt. Sobald eine ausreichende Beweglichkeit der Gebärmutter erreicht ist, wird die Blasenfalte geöffnet, eine Naht darauf gelegt und die Ligatur auf einen Halter gelegt. Der Fundus der Gebärmutter wird mit einer Pinzette erfasst und so die Gebärmutter in die Kolpotomwunde herausgeführt. Anschließend werden die zugänglichen Rundbänder der Gebärmutter, die eigentlichen Bänder der Eierstöcke und die Eileiter mit Klammern versehen und diese Gebilde gekreuzt und abgebunden. Wenn die Gebärmutter zu sich selbst und nach unten gezogen wird, werden Klammern an den Gebärmuttergefäßen angelegt. Die Gefäße werden geteilt und ligiert. Die Gebärmutter wird entfernt.
Wenn es notwendig ist, die Gebärmutteranhangsgebilde zu entfernen, werden lange Spiegel in die Bauchhöhle eingeführt, um die Infundibulopelvic-Bänder zugänglich zu machen, an denen Klammern angebracht werden. Die Bänder werden durchtrennt und abgebunden. Ligaturen werden an Klammern gehalten. Nach der Entfernung der Gebärmutter erfolgt die Peritonisierung unter Verwendung des Peritoneums der Vesiko- und Rektuterinfalte sowie des Bandapparates der Gebärmutter. Die Wunde wird so vernäht, dass die Bandstümpfe außerhalb der Bauchhöhle bleiben. In manchen Fällen können die Bänderstümpfe einer Seite mit den Bänderstümpfen der gegenüberliegenden Seite vernäht werden. Die hintere Blasenwand wird mit Tabaksbeutelnähten vernäht. Die Ränder der Vaginalwunde werden mit separaten Nähten verbunden, wobei das darunter liegende Gewebe zwecks zuverlässiger Blutstillung vernäht wird. Anschließend wird (falls angezeigt) eine Kolpoperineorrhaphie durchgeführt, deren Vorgehensweise oben beschrieben ist.
Neue medizinische Technologien ermöglichen die Durchführung gynäkologischer Operationen mit endovideochirurgischen Geräten. Die Stadien typischer gynäkologischer Operationen, die laparoskopisch durchgeführt werden, unterscheiden sich nicht grundsätzlich von denen mit laparotomischem Zugang.
KOMPLIKATIONEN, DIE BEI GYNÄKOLOGISCHEN OPERATIONEN AUFTRETEN
Die Art der Komplikationen, die bei der chirurgischen Behandlung gynäkologischer Patientinnen auftreten, wird bestimmt durch:
Art der Operation;
Die Größe und Lage des Tumors;
Die Besonderheit der Blutversorgung der anatomischen Bereiche, in denen der Eingriff durchgeführt wird.
Die häufigsten Komplikationen bei gynäkologischen Bauchoperationen sind intraoperative Blutungen sowie Verletzungen der Bauch- und Beckenorgane. Wenn sich durch den pathologischen Prozess die topographisch-anatomischen Verhältnisse der Bauchorgane verändern, besteht die Gefahr einer Verletzung der Harnleiter, die sich mit den Uterusarterien an der Basis des Ligamentum latum kreuzen; Schädigung der Blase während ihrer Trennung, insbesondere wenn myomatöse Knoten auf der Vorderfläche der Gebärmutter im Isthmusbereich lokalisiert sind; Darmverletzungen beim Lösen von Adhäsionen und Adhäsionen bei ausgeprägten Adhäsionen; Hämatome des Parametriums mit unzureichender Blutstillung. In der postoperativen Phase kann es aufgrund von Lockerung oder Verrutschen der Ligaturen, ungenügender intraoperativer Blutstillung, eitrigem Aufschmelzen der Gefäßwand und Störungen des Blutgerinnungssystems zu intraabdominalen Blutungen kommen; vesikovaginale, ureterovaginale Fisteln bei Verletzung dieser Organe des Harnsystems oder Eindringen in die Naht (insbesondere wenn diese mit nicht resorbierbarem Nahtmaterial angelegt wurde).
Bei laparoskopisch durchgeführten Operationen besteht zusätzlich zu den oben aufgeführten Komplikationen die Gefahr einer elektrischen Verletzung mit Schädigung der Bauchorgane.
Bei vaginalen Operationen besteht die Gefahr einer Perforation der Gebärmutter mit Schädigung der Bauchorgane und Blutgefäße, einer Verletzung der Blase und der Rektumwand sowie postoperativ die Entstehung eines Hämatoms der Vaginalwand und/oder des Perineums Zeitraum, wenn die Blutstillung während der Operation unzureichend durchgeführt wurde. Spezifische Komplikationen der operativen Hysteroskopie sind Gasembolie, Flüssigkeitsüberladung des Gefäßbettes und Elektrolytstörungen, thermische Schädigung der Bauch- und Beckenorgane.
REFERENZLISTE
1. Leitfaden zu praktische Kurse in der Gynäkologie; bearbeitet von Prof. Yu.V. Tsvelev und Doktor der medizinischen Wissenschaften V.G. Abashina; St. Petersburg, Foliot, 2007.