Comment soulager la douleur des mourants. La science et l'art de soulager la souffrance des malades dans les derniers jours de la vie
Lire aussi
Même dans les temps anciens, les gens essayaient de s'entraider et de se soutenir pendant la maladie et à la veille d'une mort imminente. Le mourant était entouré d'une atmosphère de mystère et de solennité. La maladie et la mort sont et seront toujours une partie inévitable de l'expérience humaine. La façon dont une société s'occupe des enfants, des personnes âgées et des mourants est une mesure de la maturité de cette société. Afin d'alléger la souffrance du patient incurable, y compris le mourant, les soins palliatifs (et l'hospice comme sa composante pour les soins de fin de vie) voient le jour.
Les soins palliatifs sont des soins médicaux et sociaux complets pour les patients diagnostiqués avec une maladie progressive incurable active (en présence de symptômes nécessitant une intervention médicale active) au stade où toutes les possibilités de traitement spécial / radical ont été épuisées. L'objectif principal de ces soins est d'améliorer la qualité de vie du patient et des membres de sa famille, ce qui est réalisé grâce à l'identification active, à l'évaluation minutieuse et au traitement symptomatique de la douleur et d'autres manifestations de la maladie, ainsi qu'à la fourniture d'un soutien psychologique , un soutien social et spirituel au patient lui-même et à ses proches. Les principes des soins palliatifs peuvent être mis en œuvre dans plus étapes préliminaires maladie en association avec d'autres traitements.
Une condition décisive pour le développement des soins palliatifs est la création des conditions nécessaires pour reconnaître l'importance de l'idée même de soins holistiques pour les malades incurables et les mourants. Il est impératif que la société, y compris les patients eux-mêmes et leurs familles, reconnaisse l'importance des soins palliatifs et soit consciente de leurs possibilités.
Il convient de noter que la nouvelle loi fédérale de la Fédération de Russie n ° 323-FZ du 21 novembre 2011 «sur les bases de la protection de la santé des citoyens de la Fédération de Russie» reconnaît pour la première fois dans l'histoire des soins de santé nationaux la nécessité de développer les soins palliatifs dans le pays. "Les soins palliatifs", dit la loi, "sont un ensemble d'interventions médicales visant à soulager la douleur et à atténuer d'autres manifestations graves de la maladie, afin d'améliorer la qualité de vie des citoyens en phase terminale" (article 36). Les soins palliatifs, conformément à la loi, sont pour la première fois reconnus comme l'un des soins médicaux dispensés à la population. La loi stipule que les soins palliatifs « … sont dispensés par du personnel médical qui a été formé pour fournir de tels soins » (article 36), et note également que « les soins palliatifs dans les établissements médicaux sont fournis dans le cadre du programme de garanties publiques de gratuité ». fourniture de soins médicaux aux citoyens... » (article 80). Avec l'adoption de la nouvelle loi, de nouvelles opportunités s'ouvrent pour le développement des soins palliatifs dans les régions du pays.
Initiatrice de l'émergence d'une nouvelle direction, l'OMS proclame les principes de base selon lesquels les soins palliatifs :
- affirme la vie et considère la mort comme un processus naturel et régulier;
- n'a pas l'intention de prolonger ou de raccourcir la durée de vie ;
- essaie aussi longtemps que possible de fournir les conditions permettant au patient de mener une vie active;
- offre une aide à la famille du patient pendant sa maladie grave et un soutien psychologique pendant la période de deuil ;
- utilise une approche interprofessionnelle pour répondre à tous les besoins du patient et de sa famille, incluant l'organisation de services funéraires, si requis;
- améliore la qualité de vie du patient et peut également influencer positivement l'évolution de la maladie;
- avec une mise en œuvre suffisamment rapide des mesures en conjonction avec d'autres méthodes de traitement, cela peut prolonger la vie du patient.
Les soins palliatifs se composent de deux grandes composantes - il s'agit du soulagement de la souffrance du patient pendant toute la durée de la maladie (en parallèle avec un traitement radical) et de l'assistance (médicale, psychologique, sociale, spirituelle) dans derniers mois, jours et heures de vie. C'est la prise en charge du patient en fin de vie en Russie qui a reçu et reçoit encore très peu d'attention. Il serait faux de supposer qu'un patient mourant n'a besoin que de soins. En fait, il existe des subtilités professionnelles de l'art de soulager la souffrance du patient, que seuls un médecin et une infirmière formés peuvent résoudre.
Actuellement, dans un certain nombre de pays, les « soins de fin de vie », ou soins palliatifs (soins de fin de vie), sont désignés comme un domaine indépendant des soins palliatifs. L'élément principal dans cette direction est la formation d'une philosophie spéciale, l'organisation d'un soutien psychologique pour le patient et sa famille. Par conséquent, on dit souvent que les soins palliatifs et l'hospice en tant que forme de soins palliatifs ne sont pas seulement une institution médicale, c'est une philosophie.
Malheureusement, les médecins et les infirmières n'apprennent pas l'art d'aider les mourants. Jusqu'à présent, les patients mourants sont ignorés, les soins médicaux leur restent inaccessibles, tous les soins incombent aux parents et amis.
Cependant, il faut se rappeler que certains symptômes causent des souffrances considérables aux patients mourants. La maîtrise des méthodes de base de soulagement des symptômes chez les patients dans les derniers jours de la vie est l'une des principales exigences professionnelles pour un médecin de toute spécialité. Cependant, il ne suffit pas de maîtriser les compétences pour soulager les symptômes. Pour fournir des soins efficaces aux patients mourants, le médecin doit avoir une bonne compréhension de ce domaine d'activité, ainsi que la capacité de communiquer, de prendre des décisions et d'établir des relations avec les gens.
Le choix des tactiques pour soulager la souffrance d'une personne mourante commence, comme dans toute section de la pratique clinique, par une évaluation complète de l'état du patient. Il est nécessaire d'identifier activement les problèmes qui peuvent causer des souffrances au patient. Une telle évaluation constitue la base non pas tant pour trouver des solutions aux problèmes individuels, mais pour déterminer les objectifs du traitement. Le processus d'évaluation peut être thérapeutique en soi. Cela donne au patient l'occasion de se rendre compte qu'il est perçu comme une personne et traité avec sympathie.
Parce que les symptômes sont intrinsèquement subjectifs, la « norme de référence » pour l'évaluation est la propre description des sensations et des expériences du patient. Il existe des techniques d'évaluation des symptômes bien établies qui peuvent aider le médecin à imaginer comment le patient perçoit un symptôme particulier (par exemple, sa gravité, etc.). Lors de la décision d'effectuer ou non des tests de diagnostic, leur faisabilité doit être évaluée en termes de capacité à soulager la souffrance du patient. Il n'est pas nécessaire d'effectuer des diagnostics complexes juste pour satisfaire à la norme d'examen.
La plupart des personnes en phase terminale de la vie subissent des changements pathologiques dans les fonctions affectives et cognitives, et toute une gamme d'émotions et de peurs surgissent. La peur de perdre le contrôle de soi, d'être abandonné, de devenir un fardeau, la peur de la douleur et d'autres souffrances physiques est souvent si forte que le patient a le désir de hâter l'approche de la mort. Par conséquent, lorsque vous parlez avec un patient, il est nécessaire d'évaluer son état émotionnel, de déceler les signes de dépression, d'anxiété et de troubles cognitifs, car ces problèmes peuvent et doivent être corrigés.
Il faut se rappeler que dans les derniers jours de la vie du patient, certains médicaments doivent être annulés, dont l'utilisation n'a aucun sens et ne fait que violer le confort du patient et peut même aggraver son état. Peut être annulé dans les 48 dernières heures de la vie tels que les antibiotiques, les vitamines, les préparations à base de fer, les hormones, les cardiotoniques, les laxatifs, les hypoglycémiants, les diurétiques, les antihypertenseurs. Vous pouvez poursuivre, si nécessaire, l'introduction d'analgésiques, d'anticonvulsivants, d'anticholinergiques et d'antiémétiques, de tranquillisants. C'est-à-dire que le patient doit bénéficier d'un repos maximal, d'une absence de douleur et d'un soulagement symptomatique des autres symptômes douloureux.
Il y a un côté spirituel dans la vie de chaque personne. Comme le montrent les études, indépendamment de ce qui est investi dans le concept de spiritualité - signification religieuse ou idée individuelle du sens et du mystère de la vie, de l'essence de l'être, les patients sont prêts à parler de leurs problèmes spirituels. Bien que ce type d'assistance soit généralement fourni par un prêtre, le médecin doit être conscient que souvent les problèmes spirituels peuvent se manifester sous la forme de souffrances de nature physique, mentale ou sociale.
Le médecin doit être en mesure de procéder à une évaluation préalable des besoins sociaux et pratiques du patient. Les problèmes relationnels non résolus, les affaires financières, juridiques et pratiques non réglées peuvent être une source de souffrance mentale pour le patient. Étant donné que de nombreuses familles dépensent souvent toutes leurs économies dans les traitements et les soins, perdant parfois une source de revenus dans le processus, il est important de connaître la situation financière du patient. Il est nécessaire de penser à l'organisation de l'assistance pratique : même le plan de traitement le plus irréprochable peut ne pas donner les résultats escomptés si vous ne vous occupez pas purement problèmes quotidiens Vie courante.
Au cours des derniers jours et des dernières heures de la vie, un certain nombre de changements physiologiques se produisent dans le corps. Chacun d'eux, si vous ne comprenez pas son essence, peut devenir une cause d'alarme et faire une impression déprimante sur les proches.
Faiblesse et fatigue. Au fur et à mesure que les fonctions corporelles s'estompent, le patient développe une faiblesse et de la fatigue. Le patient peut refuser l'activité motrice habituelle, auquel cas il ne doit pas être contraint de bouger. À ce stade, la plupart des médicaments pour combattre la faiblesse peuvent être arrêtés. Une raideur ou une douleur articulaire peut survenir si les mouvements sont limités. Une pression prolongée sur une même zone de la peau, notamment sur les proéminences osseuses, augmente le risque d'ischémie cutanée et l'apparition de la douleur. Le patient doit disposer d'un lit confortable avec des oreillers afin qu'il ait moins besoin de se retourner.
Arrêt de l'apport alimentaire et liquide. Dans les derniers jours de la vie, les patients perdent généralement complètement l'appétit et arrêtent de boire. Les proches sont très inquiets à ce sujet. Cependant, les experts estiment que la déshydratation dans les dernières heures de la vie ne cause pas de souffrance et peut stimuler la libération d'endorphines et de substances anesthésiques qui améliorent le bien-être du patient. Dans ce cas, une pression artérielle basse et un pouls faible sont souvent associés au processus de la mort et non à la déshydratation. Un patient qui ne peut pas se tenir debout ne ressent pas de vertiges. Avec des soins hygiéniques minutieux de la cavité buccale, de la cavité nasale et des muqueuses des yeux, vous ne pouvez pas avoir peur que le patient ait soif.
En présence d'œdème périphérique ou d'ascite, le patient accumule un excès d'eau et de sels dans le corps, de sorte qu'il ne se produit pas de déshydratation, bien que le volume de liquide intravasculaire puisse diminuer en raison d'une hypoalbuminémie. Parfois, l'administration parentérale de solutions est prescrite - par voie intraveineuse ou sous-cutanée, en particulier si le traitement du délire est nécessaire.
Il convient de noter que l'administration parentérale de liquide dans les derniers jours de la vie peut avoir un effet indésirable, souvent sous-estimé par les médecins. L'administration parentérale d'une quantité excessive de liquide, en particulier avec une hypoalbuminémie importante, peut entraîner une surcharge du système circulatoire avec le développement d'un œdème périphérique et / ou d'un œdème pulmonaire, provoquer une augmentation de la dyspnée, de la toux et une augmentation de la sécrétion des glandes cavité buccale et l'arbre trachéobronchique. De plus, les gouttes intraveineuses causent des désagréments au patient, surtout s'il est épuisé et que ses veines sont mal définies.
Perte de capacité à avaler. Si le patient ne peut pas avaler, arrêtez de donner de la nourriture et des médicaments par la bouche. Avertir les membres de la famille et les soignants du danger d'aspiration. La scopolamine ou le bromure de butyle hyoscine peuvent être administrés pour réduire la salive et les autres produits de sécrétion. Ces médicaments minimiseront ou élimineront les "gargouillis" bruyants lors de la respiration en raison de l'accumulation de mucus dans la gorge et la trachée. L'aspiration du liquide de l'oropharynx est le plus souvent inefficace car les sécrétions sont généralement hors de portée du cathéter. Des tentatives prolongées d'aspiration de mucus ne peuvent que perturber le patient auparavant calme et exciter les membres de la famille à proximité.
modifications neurologiques. Les changements neurologiques associés au processus de la mort sont dus à un certain nombre de processus irréversibles se produisant simultanément. La présence ou l'absence de tels changements détermine la gravité du processus de la mort et est appelée la « voie » vers la mort par certains auteurs (Fig.). La plupart des patients suivent la "voie habituelle", qui se caractérise par un évanouissement progressif de la conscience, après quoi un coma survient, puis la mort.
Délire agonique. L'apparition d'un délire avec agitation peut servir de premier signal annonçant que le patient devra emprunter le "chemin difficile" vers la mort. Ces patients souffrent souvent de confusion (désorientation), d'anxiété, d'agitation ; il y a parfois une inversion du cycle veille-sommeil. Pour les familles et les soignants qui ne comprennent pas l'essence de ce qui se passe, le spectacle du délire agonal avec agitation peut être très difficile.
Si le délire n'est pas reconnu ou si des mesures ne sont pas prises pour l'éliminer, les membres de la famille se souviendront probablement de la mort terrible «dans une terrible agonie», qui, à leur avis, a probablement été provoquée par la prescription de médicaments. Cela fera une forte impression sur les proches, même si tous les soins médicaux précédents ont été parfaitement organisés.
Il faut essayer de déterminer les causes du délire et de les arrêter. Cependant, si le patient survit aux dernières heures et que d'autres signes du processus de la mort sont notés, le traitement doit viser à arrêter les symptômes associés au délire agonal afin de calmer le patient et ses proches.
Lorsque l'excitation et le comportement agité du patient sont accompagnés de gémissements et de grimaces, cela est souvent interprété comme une preuve de douleur physique. Cependant, il faut garder à l'esprit qu'au cours des dernières heures de la vie, une douleur incontrôlée se développe ou s'intensifie rarement. Un signe de la présence de douleur peut être un front tendu, en particulier l'apparition de rides profondes sur celui-ci. L'agitation terminale est atroce pour les patients conscients et probablement aussi pour les patients semi-conscients.
S'il est difficile d'évaluer un patient inconscient et que le médecin pense que la douleur le dérange, les opioïdes peuvent être essayés. Mais il faut se rappeler qu'avec une faible clairance rénale, les opioïdes peuvent s'accumuler et exacerber le délire. Si une dose d'essai d'opioïdes ne soulage pas l'agitation ou aggrave le délire en augmentant l'agitation ou en provoquant des crises myocloniques, un traitement doit être instauré pour soulager les symptômes associés au délire.
Les benzodiazépines sont largement utilisées pour traiter le délire agonal car elles ont des propriétés anxiolytiques, amnésiques et antiépileptiques et détendent les muscles squelettiques.
Le lorazépam pré-dissous pour administration orale peut être appliqué sur la muqueuse buccale, en augmentant la dose jusqu'à l'obtention de l'effet souhaité. Il faut se rappeler que chez certains patients les benzodiazépines ont un effet paradoxal, provoquant l'éveil. Selon certains auteurs, les antipsychotiques halopéridol et chlorpromazine ne procurent pas une sédation adéquate et peuvent entraîner une augmentation du tonus musculaire et des convulsions.
Le diazépam 5-10 mg peut être administré par voie orale, rectale (en suppositoires ou injecté par un tube rectal) ou par voie intraveineuse (si un cathéter veineux est placé pour d'autres raisons), car ce médicament est mal absorbé après des injections intramusculaires ou sous-cutanées. Il doit être administré après 6 à 12 heures et la dose est titrée en fonction de l'effet.
Le midazolam présente l'avantage de pouvoir être administré par perfusion sous-cutanée continue et peut également être mélangé dans la même seringue avec de la morphine. La dose initiale habituelle de midazolam est de 2,5 à 10 mg par voie sous-cutanée toutes les 2 heures ou de 10 à 20 mg par jour.
Le tazépam peut être administré par voie rectale à domicile (sous forme de gélules de témazépam pour administration orale). Pour obtenir l'effet en capsules, il est recommandé de faire d'abord un trou avec une aiguille.
En cas d'échec du traitement par les benzodiazépines, le phénobarbital doit être administré. Commencez par 60 à 120 mg, par voie sous-cutanée toutes les 4 à 8 heures, en augmentant progressivement la dose. Après avoir atteint une dose efficace, le médicament peut être administré en perfusion sous-cutanée continue, mais ne doit pas être mélangé avec de la morphine ou d'autres médicaments.
tachypnée terminale. La tachypnée terminale fait une impression déprimante sur les proches et les autres patients, bien que la personne elle-même soit déjà inconsciente. Chez les patients particulièrement affaiblis, des râles mortels peuvent survenir dans le contexte de mouvements respiratoires, en raison du mouvement du secret dans le pharynx, la trachée et les grosses bronches. On pense que les râles de la mort ne préoccupent pas le patient inconscient.
Avec l'apparition de la tachypnée terminale, il est nécessaire de donner au patient une position allongée sur le côté et d'expliquer l'essentiel de ce qui se passe aux proches, de les rassurer. En tant que traitement médicamenteux, les médicaments qui suppriment la sécrétion de mucus sont le plus souvent utilisés. Le butylbromure d'hyoscine (20 mg une fois, puis 20 mg/24 heures en sous-cutané) est considéré comme le médicament de choix.
L'affaiblissement des sphincters dans les dernières heures de la vie peut entraîner une incontinence urinaire et fécale. Le détournement d'urine avec un cathéter et l'utilisation de couches absorbantes aident à minimiser les changements de linge et les procédures d'hygiène. Cependant, avec une production d'urine minimale, ce n'est pas toujours nécessaire, il suffit d'utiliser des couches. Il est très important de garder la peau du patient propre, les procédures d'hygiène doivent être effectuées régulièrement.
L'utilisation de sous-vêtements absorbants (couches, serviettes urologiques et couches absorbantes) contribuera à minimiser les traumatismes tissulaires et le besoin de changements fréquents de linge, ce qui contribuera à apporter la paix au patient et facilitera grandement le travail des soignants.
Le développement d'oligo- ou d'anurie dans les derniers jours de la vie ne nécessite pas d'examen ou de thérapie, sauf s'il est associé à des douleurs ou à un essoufflement croissant.
Si les gens autour ne comprennent pas ce qui se passe, quel est l'état du patient, ils peuvent être affectés de manière déprimante par le fait que les yeux du patient sont constamment ouverts. En cas d'épuisement sévère, le volume de tissu rétrobulbaire diminue et le globe oculaire s'enfonce dans l'orbite, parfois si profondément que la longueur des paupières n'est pas suffisante pour fermer et fermer complètement la conjonctive. Dans ce cas, il est nécessaire de maintenir l'humidité de la conjonctive avec des pommades oculaires ou une solution saline.
Si le patient décède à domicile, il faut expliquer aux proches du patient que le processus de la mort est aussi individuel que le processus de la naissance. Il est impossible de prédire l'heure exacte de la mort et exactement comment tout se passera. Dites à vos proches que les personnes proches de la mort présentent un certain nombre de symptômes similaires, quel que soit le type de maladie.
A l'approche de la mort, certains symptômes physiques et émotionnels apparaissent : somnolence et faiblesse marquée apparaissent et progressent de jour en jour, les périodes d'éveil diminuent, l'énergie s'estompe ; la nature de la respiration change : règles Respiration rapide sont remplacés par des arrêts ; l'appétit s'aggrave, une personne boit et mange moins que d'habitude, puis refuse complètement la nourriture et l'eau. L'urine devient brun foncé ou rouge foncé, les intestins cessent de se vider, ou inversement, il y a une selle involontaire. L'audition et la vision changent - non seulement elles s'aggravent, mais au contraire, une personne peut entendre et voir des choses que les autres ne remarquent pas. La température corporelle change, elle peut être élevée ou inversement très basse.
À l'approche de la fin de vie, une personne cesse de s'intéresser à monde extérieur et les détails de la vie quotidienne.
Si une personne mourante dont vous vous souciez voit ou entend quelque chose ou quelqu'un que vous ne voyez pas, vous devez être d'accord avec lui - reconnaître ce qu'il voit ou entend. Nier ces expériences peut bouleverser la personne mourante. Parlez à la personne, même si elle est dans le coma, tenez-lui la main. On sait que les personnes mourantes peuvent entendre même lorsqu'elles sont dans un coma profond. Il y a un exemple où des gens qui sont sortis du coma ont dit qu'ils pouvaient entendre tout ce qui se passait alors qu'ils étaient inconscients.
Principes de communication avec une personne mourante. Soulager la condition des mourants uniquement avec l'aide de médicaments impossible. Tout aussi importante, et peut-être la plus importante, est la communication avec le patient, le traitant comme une personne vivante qui entend et ressent, a besoin de votre présence et de votre participation jusqu'à la toute fin. Par conséquent, lorsque vous communiquez avec une personne mourante :
- soyez toujours prêt à aider;
- être patient;
- donnez-lui la possibilité de s'exprimer, soyez capable d'écouter activement;
- dire quelques mots réconfortants, expliquer au patient que les sensations qu'il éprouve sont tout à fait normales ;
- traitez calmement sa colère et son mécontentement;
- Évitez l'optimisme mal placé.
Un patient mourant a besoin de se sentir protégé. Il veut qu'on le rassure, qu'on lui dise qu'il ne souffrira pas au moment de mourir. Nous devons aider le patient à faire face à la peur. Vous devez lui parler de ses peurs. Vous ne pouvez pas passer ce sujet sous silence sous prétexte que vous ne pouvez pas lui redonner la santé.
Il faut demander, écouter et essayer de comprendre ce que le patient ressent, l'aider à terminer ses affaires terrestres, promettre d'accomplir sa dernière volonté si lui-même n'a pas eu le temps de faire quelque chose. Il est important que le patient sache que tout est fait pour lui. Il ne doit pas se sentir isolé, ne doit pas sentir qu'on lui cache quelque chose. Les fausses promesses de guérison ne doivent pas être utilisées comme un moyen d'éviter de parler au patient de sujets difficiles.
L'aide principale au malade consiste dans une communication constante avec lui, dans la cohabitation de la dernière période de sa vie terrestre. Une relation de confiance doit s'établir avec le patient. Il doit savoir qu'au moment de la mort, il ne sera pas laissé seul et que quelqu'un l'aidera à traverser cette période. En soi, notre présence au chevet d'une personne gravement malade et mourante peut avoir un effet calmant.
Le patient doit être sûr qu'il sera aidé à soulager la douleur et les autres sensations douloureuses au moment de la mort. De nombreux patients ont besoin d'un contact corporel avec leurs proches au moment de la mort. Ils demandent à être pris par la main, à poser une main sur leur front, à être étreints, etc.
Afin d'aider le patient à faire face à la peur, il est nécessaire d'être capable d'écouter ; comprendre le langage non verbal; être en mesure de fournir un soutien émotionnel; communiquer avec le patient ouvertement, confidentiellement; traitez-le avec compassion et respect; répondre honnêtement aux questions; ne pas inspirer espoirs insatisfaits; donner l'occasion de poser des questions; comprendre les besoins du patient; prendre en compte et essayer de satisfaire ses besoins mentaux, sociaux et spirituels ; anticiper les défis et être prêt à les surmonter.
Pour conclure, je voudrais citer les mots du métropolite Antoine de Surozh : « Si je savais, si tu savais que la personne à qui tu parles est peut-être sur le point de mourir et que le son de ta voix, le contenu de tes paroles, vos mouvements, votre attitude envers lui, vos intentions seront la dernière chose qu'il percevra et emportera dans l'éternité - avec quelle attention, avec quelle précaution, avec quel amour nous agirions !.. L'expérience montre que face à la mort tout ressentiment, l'amertume, le rejet mutuel s'efface. La mort est trop grande à côté de ce qui devrait être insignifiant même à l'échelle de la vie temporaire.
Littérature
- Doyle D., Hanks G., MacDonald N. introduction. Manuel d'Oxford de médecine palliative. 1993. P. 3.
- Définition de l'OMS des soins palliatifs. OMS, 2007. URL : http://www.who.int/cancer/palliative/definition/en/ .
- Vvedenskaya E.S., Sokolova E.G., Petrushov P.K. Soins palliatifs: contenu qui détermine les approches de la formation du service et des contingents de patients // Rosmedportal.com, revue scientifique et pratique électronique. 2012, v. 3, p. 136-144.
- Vvedenskaya E. S. Soins palliatifs : être proche du patient jusqu'au bout. Nijni Novgorod : Maison d'édition NGMA, 2011.
- Vvedenskaya E. S. Les soins palliatifs sont un domaine innovant des soins de santé modernes. In : Problèmes actuels de la chimie, de la biologie et de la médecine. Krasnoïarsk : Centre scientifique et d'innovation, 2011. Livre. 3. S. 5-26.
- Eckert N.V., Novikov G.A., Khetagurova A.K., Sharafutdinov M.G. Lignes directrices pour l'organisation des soins palliatifs. Moscou : MMA im. I.M. Sechenov. 2008. 58 p.
- Rec. (2003) 24 du Comité des Ministres du Conseil de l'Europe aux États membres sur l'organisation des soins palliatifs. M. : Médecine pour la qualité de vie. 2005. 30 p. URL : http://pallcare.ru/ru/images/user/Ryskversion3.pdf (consulté le 01.10.2011).
- la loi fédérale de la Fédération de Russie du 21 novembre 2011 n ° 323?FZ "Sur les principes fondamentaux de la protection de la santé des citoyens de la Fédération de Russie" URL: http://www.minzdravsoc.ru/docs/laws/104 (Date d'accès : 09.02.2012).
- Singer P.A., Martin D.K., Kelner M. Soins de fin de vie de qualité : perspectives des patients // JAMA. 1999, 281 : 163-168.
- Vachon M.L., Kristjanson L., Higginson I. Problèmes psychosociaux en soins palliatifs : le patient, la famille, le processus et les résultats des soins // J Pain Symptom Management. 1995, 10:142-150.
- Bruera E., Fainsinger R. L. Prise en charge clinique de la cachexie et de l'anorexie. Dans : Oxford Textbook of Palliative Medicine 2 Edition Oxford University Press, Oxford, Angleterre 1998, 548.
- Le juge Billings Mesures de confort pour les malades en phase terminale : La déshydratation est-elle douloureuse ? // J Am Geriatr Soc. 1985, 33 : 808-810.
- Ellershaw J.E., Sutcliffe J.M., Saunders C.M.. Déshydratation et patient mourant // J Pain Sympt Manage. 1995, 10:192-197.
- Musgrave C.F., Bartal N., Opstad J. La sensation de soif chez les patients mourants recevant une hydratation IV // J Pall Care. 1995, 11:17-21.
- Musgrave DR Déshydratation terminale : donner ou ne pas donner de liquides intraveineux ? // Soins infirmiers en cancérologie. 1990, 13:62-66.
- Twycross R.B., Lack S.A. Thérapeutique du cancer en phase terminale, Churchill Livingstone3 Edition. 1990, 134-136.
- Frank D. Ferris, Charles F. von Gunten, Linda L. Emmanuel. Garantir la compétence dans les soins de fin de vie : contrôler les symptômes // BMC Palliative Care. 2002, 1:5.
- Ferris F.D., von Gunten C.F., Emanuel L.L. Compétence en soins de fin de vie : Les dernières heures de vie // J Palliat Med. 2003 ; 6:605-613.
- Shuster J.L. Délire, confusion et agitation en fin de vie // J Pall Med. 1998, 1:177-186.
- Twycross R., Lichter I. La phase terminale. Dans : Oxford Textbook of Palliative Medicine. 2 édition (édité par : Doyle D., Hanks G. W. C., MacDonald N.). Oxford University Press, Oxford, Angleterre, 1998, 987-988.
- Soins palliatifs pour les patients atteints de cancer. Didacticiel sous la direction du professeur G. A. Novikov et académicien de l'Académie russe des sciences médicales, professeur V. I. Chissov, M.: OOD "Médecine pour la qualité de vie", 2006.
- Surozhsky A. La vie. Maladie. Smert, Editeur : Fonds "L'héritage spirituel du métropolite Antoine de Surozh", 2010, 96 p.
E. S. Vvedenskaya, Candidat en sciences médicales
GBUZNO "Centre pour la prévention et le contrôle du SIDA et maladies infectieuses», Nijni Novgorod
http://www.eparhia-saratov.ru
La loi de la mort est commune à toute l'humanité. La mort est inévitable. Mais si une personne pense que sa vie se termine par un cercueil, elle se conduit dans une impasse. Les chrétiens savent que la mort n'existe pas et que la vie éternelle nous attend. Mais qu'il est difficile d'accepter l'inévitable, surtout si un proche décède ! Que faire pour soulager ses souffrances et l'aider à finir sa vie dans la dignité ?
On pense souvent que le mourant n'a besoin que de soins et de réconfort ; ce n'est pas vrai. Il arrive que lorsqu'une personne âgée - père, mère, mari ou femme - tombe malade, des proches, se rendant compte que la maladie est incurable, l'envoient rapidement dans un hôpital ou une autre institution.<…>Les vieillards, hommes et femmes, abordent l'heure la plus importante de leur vie sans amour, non rassurés et non réconciliés, mais humiliés, malheureux et parfois aigris.
Les proches pensent que ce sera mieux pour lui là-bas, ils savent quoi faire là-bas. De temps en temps, une femme ou un mari rend visite à une personne malade et pense qu'il a fait tout ce qui est nécessaire et possible. Mais il leur est difficile de voir un malade, et plus la maladie avance, plus c'est difficile. Les visites sont plus courtes et moins fréquentes. Les enfants sont également occupés avec les leurs; Bien sûr, ils pensent aussi à un père ou une mère malade, mais en général, tout cela est surtout perçu comme une complication de leur propre vie.
Bientôt, cependant, il faudra décider où mourir : à l'hôpital ou à domicile. C'est difficile de mourir dans n'importe quelles conditions, mais mourir chez soi, quand ceux qu'on aime et qui t'aiment sont près de toi, c'est plus facile. Pensez à chacun de vous; quand c'est ton tour - où?
La mort d'une personne est un sujet très sensible pour la plupart des gens, mais, malheureusement, chacun de nous doit y faire face d'une manière ou d'une autre. Si la famille a des parents âgés ou malades oncologiques, il est nécessaire non seulement que le tuteur lui-même se prépare mentalement à une perte imminente, mais aussi qu'il sache aider et soulager dernières minutes la vie d'un être cher.
Une personne qui est clouée au lit pour le reste de sa vie éprouve constamment de l'angoisse mentale. Étant dans son bon sens, il comprend les inconvénients qu'il cause aux autres, imagine ce qu'il devra endurer. De plus, ces personnes ressentent tous les changements qui se produisent dans leur corps.
Comment meurt un malade ? Pour comprendre qu'il reste à une personne quelques mois/jours/heures à vivre, il faut connaître les principaux signes de décès chez un patient alité.
Comment reconnaître les signes d'une mort imminente ?
Les signes de décès d'un patient alité sont divisés en initiaux et en investigation. En même temps, l'un est la cause de l'autre.
Noter. L'un des symptômes suivants peut être le résultat d'un long terme et il y a une chance de l'inverser.
Changer la routine du jour
Le régime quotidien d'un patient alité immobile consiste en sommeil et veille. Le principal signe que la mort est proche est qu'une personne est constamment plongée dans un sommeil superficiel, comme si elle somnolait. Avec un tel séjour, une personne ressent moins de douleur physique, mais son état psycho-émotionnel change sérieusement. L'expression des sentiments se raréfie, le patient se replie constamment sur lui-même et se tait.
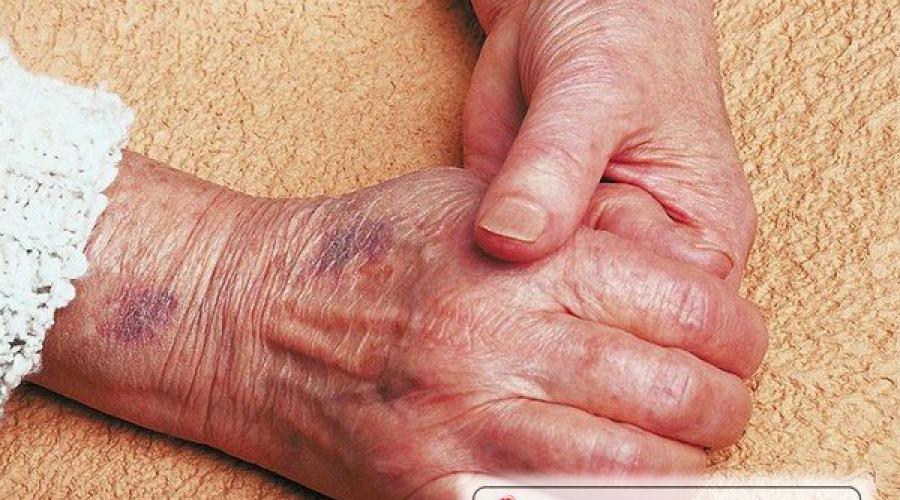
Œdème et décoloration de la peau
Le prochain signe fiable que la mort est inévitable dans un proche avenir est l'apparition de diverses taches sur la peau. Ces signes avant la mort apparaissent dans le corps d'un patient alité mourant en raison d'une perturbation du fonctionnement du système circulatoire et des processus métaboliques. Les taches se produisent en raison de la répartition inégale du sang et des fluides dans les vaisseaux.

Problèmes avec les organes des sens
Les personnes âgées ont souvent des problèmes de vision, d'ouïe et de sensations tactiles. Chez les patients alités, toutes les maladies sont exacerbées dans un contexte de douleur intense constante, de lésions des organes et de système nerveuxà la suite de troubles circulatoires.
Les signes de décès chez un patient alité se manifestent non seulement par des changements psycho-émotionnels, mais l'image extérieure d'une personne changera certainement. On peut souvent observer le soi-disant " Oeil de chat". Ce phénomène est associé à une chute brutale de la pression oculaire.

Perte d'appétit
Du fait qu'une personne ne bouge pratiquement pas et passe la majeure partie de la journée dans un rêve, un signe secondaire d'approche de la mort apparaît - le besoin de nourriture est considérablement réduit, le réflexe de déglutition disparaît. Dans ce cas, pour nourrir le patient, ils utilisent une seringue ou une sonde, du glucose et une cure de vitamines est prescrite. Du fait qu'un patient alité ne mange ni ne boit, l'état général du corps s'aggrave, des problèmes de respiration, du système digestif et «d'aller aux toilettes» apparaissent.
Violation de la thermorégulation
Si le patient présente une décoloration des membres, l'apparition de cyanose et de taches veineuses - une issue fatale est inévitable. Le corps consomme la totalité de l'apport d'énergie pour maintenir le fonctionnement des principaux organes, réduit le cercle de la circulation sanguine, ce qui entraîne à son tour l'apparition de parésie et de paralysie.
Faiblesse générale
Dans les derniers jours de la vie, un patient alité ne mange pas, éprouve une faiblesse sévère, il ne peut pas bouger de manière autonome et même se lever pour se soulager d'un besoin naturel. Son poids corporel est considérablement réduit. Dans la plupart des cas, les processus de défécation et peuvent se produire arbitrairement.

Troubles de la conscience et de la mémoire
Si le patient a :
- problèmes de mémoire;
- un brusque changement d'humeur;
- accès d'agression;
- dépression - cela signifie la défaite et la mort des parties du cerveau responsables de la pensée. Une personne ne réagit pas aux personnes qui l'entourent et aux événements en cours, effectue des actions inadéquates.
Prédagonie
La prédagonie est une manifestation d'une réaction protectrice du corps sous forme de stupeur ou de coma. En conséquence, le métabolisme diminue, des problèmes respiratoires apparaissent, une nécrose des tissus et des organes commence.
Agonie
L'agonie est l'état mourant du corps, une amélioration temporaire de l'état physique et psycho-émotionnel du patient, causée par la destruction de tous processus vitaux dans le corps. Un patient alité avant la mort peut remarquer :
- amélioration de l'ouïe et de la vision;
- normalisation des processus respiratoires et du rythme cardiaque;
- conscience claire;
- diminution de la douleur.

Symptômes de mort clinique et biologique
La mort clinique est un processus réversible qui apparaît soudainement ou après une maladie grave et nécessite une attention médicale urgente. Signes de mort clinique, se manifestant dans les premières minutes :
Si une personne est dans le coma, attachée à un ventilateur (ALV) et que les pupilles sont dilatées en raison de l'action des médicaments, la mort clinique ne peut être déterminée que par les résultats d'un ECG.
Avec une assistance rapide, dans les 5 premières minutes, vous pouvez ramener une personne à la vie. Si vous fournissez un soutien artificiel pour la circulation sanguine et la respiration plus tard, vous pouvez revenir battement de coeur mais la personne ne reprendra jamais conscience. Cela est dû au fait que les cellules cérébrales meurent plus tôt que les neurones responsables de la vie du corps.
Un patient alité mourant peut ne pas montrer de signes avant la mort, mais la mort clinique sera enregistrée.
La mort biologique ou vraie est l'arrêt irréversible du fonctionnement de l'organisme. La mort biologique survient après la clinique, de sorte que tous les symptômes primaires sont similaires. Les symptômes secondaires apparaissent dans les 24 heures :
- refroidissement et rigueur du corps;
- assèchement des muqueuses;
- l'apparition de taches cadavériques;
- dégradation des tissus.
Comportement du patient mourant
Dans les derniers jours de leur vie, les mourants se souviennent souvent de ce qu'ils ont vécu, racontent les moments les plus brillants de leur vie dans toutes les couleurs et tous les détails. Ainsi, une personne veut laisser le plus de bien possible sur elle-même dans la mémoire de ses proches. Des changements positifs dans la conscience conduisent au fait qu'une personne couchée essaie de faire quelque chose, veut aller quelque part, tout en s'indignant qu'il lui reste très peu de temps.

De telles sautes d'humeur positives sont rares, le plus souvent les mourants tombent dans une profonde dépression, font preuve d'agressivité. Les médecins expliquent que les changements d'humeur peuvent être associés à la prise d'analgésiques narcotiques puissants, au développement rapide de la maladie, à l'apparition de métastases et de sauts.
Un patient alité avant la mort, étant longue durée alité, mais dans un esprit sain, réfléchit à sa vie et à ses actions, évalue ce que lui et ses proches devront endurer. De telles pensées conduisent à un changement dans le contexte émotionnel et à la tranquillité d'esprit. Certaines de ces personnes se désintéressent de ce qui se passe autour d'elles et de la vie en général, d'autres se replient sur elles-mêmes, d'autres perdent la tête et la capacité de penser raisonnablement. La détérioration constante de l'état de santé conduit au fait que le patient pense constamment à la mort, demande à soulager sa situation par l'euthanasie.
Comment soulager la souffrance des mourants
Les patients alités, les personnes après un traumatisme ou ayant une maladie oncologique, ressentent le plus souvent des douleurs intenses. Pour les bloquer, des analgésiques puissants sont prescrits par le médecin traitant. De nombreux analgésiques ne sont disponibles que sur ordonnance (par exemple la morphine). Afin de prévenir l'apparition d'une dépendance à ces médicaments, il est nécessaire de surveiller en permanence l'état du patient et de modifier la posologie ou d'arrêter de prendre le médicament lorsqu'une amélioration apparaît.

Combien de temps un patient alité peut-il vivre ? Aucun médecin ne peut donner une réponse exacte à cette question. Un parent ou un tuteur qui s'occupe d'un patient alité doit être près de lui 24 heures sur 24. Pour plus et soulager la souffrance du patient, vous devez utiliser des moyens spéciaux - lits,. Pour distraire le patient, vous pouvez mettre une télévision, une radio ou un ordinateur portable à côté de son lit, cela vaut également la peine d'avoir un animal de compagnie (chat, poisson).
Le plus souvent, les proches, ayant appris que leur parent a besoin, le refusent. Ces patients alités se retrouvent dans les hôpitaux, où tout le monde tombe sur les épaules des travailleurs de ces institutions. Une telle attitude envers une personne mourante conduit non seulement à son apathie, son agression et son isolement, mais aggrave également son état de santé. Il existe certaines normes de soins dans les établissements médicaux et les pensions, par exemple, une certaine quantité de produits jetables (couches, couches) est attribuée à chaque patient et les patients alités sont pratiquement privés de communication.
Lorsqu'on s'occupe d'un proche alité, il est important de choisir une méthode efficace pour soulager la souffrance, lui fournir tout le nécessaire et se soucier constamment de son bien-être. Ce n'est qu'ainsi que ses souffrances mentales et physiques pourront être réduites, ainsi que se préparer à sa mort inévitable. Il est impossible de tout décider pour une personne, il est important de lui demander son avis sur ce qui se passe, de lui donner le choix dans certaines actions. Dans certains cas, lorsqu'il ne reste plus que quelques jours à vivre, vous pouvez annuler un certain nombre de médicaments qui causent des désagréments à un patient alité (antibiotiques, diurétiques, complexes vitaminiques complexes et agents hormonaux). Il est nécessaire de ne laisser que les médicaments et les tranquillisants qui soulagent la douleur, préviennent l'apparition de convulsions et de vomissements.
Réaction cérébrale avant la mort
Dans les dernières heures de la vie d'une personne, son activité cérébrale est perturbée, de nombreux changements irréversibles apparaissent à la suite d'une privation d'oxygène, d'une hypoxie et de la mort de neurones. Une personne peut avoir des hallucinations, entendre quelque chose ou avoir l'impression que quelqu'un la touche. Les processus cérébraux prennent quelques minutes, de sorte que le patient dans les dernières heures de la vie tombe souvent dans la stupeur ou perd connaissance. Les soi-disant « visions » de personnes avant la mort sont souvent associées à une vie passée, à une religion ou à des rêves non réalisés. À ce jour, il n'y a pas de réponse scientifique exacte sur la nature de l'apparition de telles hallucinations.

Quels sont les prédicteurs de décès selon les scientifiques
Comment meurt un malade ? Selon de nombreuses observations de patients mourants, les scientifiques ont tiré un certain nombre de conclusions :
- Tous les patients ne présentent pas de changements physiologiques. Une personne sur trois qui décède ne présente aucun symptôme évident de décès.
- 60 à 72 heures avant le décès, la plupart des patients perdent leur réponse aux stimuli verbaux. Ils ne répondent pas à un sourire, ne répondent pas aux gestes et aux mimiques du gardien. Il y a un changement de voix.
- Deux jours avant la mort, il y a une relaxation accrue des muscles du cou, c'est-à-dire qu'il est difficile pour le patient de garder la tête dans une position élevée.
- Lent, le patient ne peut pas non plus bien fermer les paupières, fermer les yeux.
- Vous pouvez également observer des violations évidentes du tractus gastro-intestinal, des saignements dans ses parties supérieures.
Les signes de mort imminente chez un patient alité se manifestent de différentes manières. Selon les observations des médecins, il est possible de remarquer des manifestations évidentes de symptômes dans un certain laps de temps et en même temps de déterminer date approximative mort d'une personne.
| Temps de développement | |
| Changer la routine du jour | Quelques mois |
| Gonflement des membres | 3-4 semaines |
| Perturbation de la perception | 3-4 semaines |
| Faiblesse générale, refus de manger | 3-4 semaines |
| Activité cérébrale altérée | 10 jours |
| Prédagonie | Manifestation à court terme |
| Agonie | Plusieurs minutes à une heure |
| Coma, mort clinique | Sans assistance, une personne meurt en 5 à 7 minutes. |
Vidéo
016
Après tout, cela aide à se préparer mentalement à la fin inévitable et à remarquer les changements qui se produisent dans le temps. Discutons ensemble des signes de décès du patient et prêtons attention à leurs principales caractéristiques.
Le plus souvent, les signes de mort imminente sont classés en primaires et secondaires. Certains se développent à la suite d'autres. Il est logique que si une personne commence à dormir plus, elle mange moins, etc. Nous les considérerons tous. Mais, les cas peuvent être différents et les exceptions aux règles sont acceptables. Ainsi que des variantes d'un taux de survie médian normal, même avec une symbiose de signes terribles d'un changement dans l'état du patient. C'est une sorte de miracle qui se produit au moins une fois par siècle.
Quels sont les signes de la mort ?
Modification des habitudes de sommeil et de réveil
En discutant des premiers signes d'une mort imminente, les médecins s'accordent à dire que le patient a de moins en moins de temps pour rester éveillé. Il est plus souvent plongé dans un sommeil superficiel et semble somnoler. Cela permet d'économiser une énergie précieuse et de ressentir moins de douleur. Ce dernier s'estompe en arrière-plan, devenant, pour ainsi dire, arrière-plan. Bien sûr, le côté émotionnel en souffre énormément. La rareté d'exprimer ses sentiments, l'isolement en soi, le désir de se taire plus que de parler, laissent une empreinte sur les relations avec les autres. Il n'y a aucune envie de poser et de répondre à des questions, de s'intéresser à la vie quotidienne et aux gens qui l'entourent.
En conséquence, dans les cas avancés, les patients deviennent apathiques et détachés. Ils dorment près de 20 heures par jour s'il n'y a pas de douleur aiguë et d'irritants graves. Malheureusement, un tel déséquilibre menace de processus stagnants, de problèmes mentaux et accélère la mort.
gonflement
Très signes fiables la mort est un gonflement et la présence de taches sur les jambes, les bras. Nous parlons de dysfonctionnements des reins et du système circulatoire. Dans le premier cas, avec l'oncologie, les reins n'ont pas le temps de faire face aux toxines et ils empoisonnent le corps. Dans le même temps, les processus métaboliques sont perturbés, le sang est redistribué de manière inégale dans les vaisseaux, formant des zones avec des taches. Ce n'est pas pour rien qu'ils disent que si de telles marques apparaissent, alors on parle d'un dysfonctionnement complet des membres.
Problèmes auditifs, visuels, perceptifs
Les premiers signes de la mort sont un changement de l'ouïe, de la vision et un sens normal de ce qui se passe autour. De tels changements peuvent survenir dans le contexte d'une douleur intense, de lésions oncologiques, d'une stagnation du sang ou de la mort des tissus. Souvent, avant la mort, un phénomène avec les pupilles peut être observé. La pression oculaire baisse et vous pouvez voir comment la pupille se déforme comme un chat lorsque vous appuyez dessus.
L'ouïe est toute relative. Il peut récupérer dans les derniers jours de la vie ou même s'aggraver, mais c'est déjà plus d'agonie.
Diminution du besoin de nourriture
Lorsqu'un patient atteint de cancer est à la maison, tous les proches remarquent des signes de décès. Elle refuse progressivement la nourriture. Tout d'abord, la dose est réduite d'une assiette à un quart de soucoupe, puis le réflexe de déglutition disparaît progressivement. Il y a un besoin de nutrition par une seringue ou un tube. Dans la moitié des cas, un système avec glucose et vitamine thérapie est connecté. Mais l'efficacité d'un tel soutien est très faible. Le corps essaie d'utiliser ses propres réserves de graisse et de minimiser les déchets. À partir de là, l'état général du patient s'aggrave, une somnolence et un essoufflement apparaissent.
Troubles de la miction et problèmes de besoins naturels
On pense que les problèmes d'aller aux toilettes sont également des signes d'approche de la mort. Aussi ridicule que cela puisse paraître, mais en réalité, il y a une chaîne tout à fait logique dans tout cela. Si une selle n'est pas effectuée tous les deux jours ou avec la régularité à laquelle une personne est habituée, les matières fécales s'accumulent dans les intestins. Même des pierres peuvent se former. En conséquence, des toxines en sont absorbées, ce qui empoisonne gravement le corps et réduit ses performances.
À peu près la même histoire avec la miction. Les reins sont plus difficiles à travailler. Ils laissent passer de moins en moins de liquide et par conséquent, l'urine sort saturée. Il a une forte concentration d'acides et même du sang est noté. Pour le soulagement, un cathéter peut être installé, mais ce n'est pas une panacée dans le contexte général. conséquences désagréables pour un patient alité.
Problèmes de thermorégulation
Les signes naturels avant la mort du patient sont une violation de la thermorégulation et de l'agonie. Les extrémités commencent à devenir très froides. Surtout si le patient est paralysé, on peut même parler de l'évolution de la maladie. Le cercle de la circulation sanguine est réduit. Le corps se bat pour la vie et essaie de maintenir l'efficacité des principaux organes, privant ainsi les membres. Ils peuvent pâlir et même devenir cyanosés avec des taches veineuses.
Faiblesse du corps
Les signes de mort imminente peuvent être différents pour chacun, selon la situation. Mais le plus souvent, on parle de faiblesse sévère, de perte de poids et de fatigue générale. Vient une période d'auto-isolement, qui est aggravée par des processus internes d'intoxication et de nécrose. Le patient ne peut même pas lever la main ou se tenir debout sur un canard pour des besoins naturels. Le processus de miction et de défécation peut se produire spontanément et même inconsciemment.
Esprit assombri
Beaucoup voient des signes de mort imminente dans la disparition de la réaction normale du patient au monde qui l'entoure. Il peut devenir agressif, nerveux ou vice versa - très passif. La mémoire disparaît et des attaques de peur sur cette base peuvent être notées. Le patient ne comprend pas immédiatement ce qui se passe et qui se trouve à proximité. Dans le cerveau, les zones responsables de la pensée meurent. Et il peut y avoir une insuffisance évidente.
Prédagonie
Il s'agit d'une réaction protectrice de tous les systèmes vitaux du corps. Souvent, il se traduit par l'apparition d'un état de stupeur ou de coma. Le rôle principal est joué par la régression du système nerveux, qui provoque à l'avenir:
Diminution du métabolisme
Ventilation insuffisante des poumons due à des insuffisances respiratoires ou respiration rapide alternée avec arrêt
Lésions tissulaires graves
Agonie
L'agonie est généralement appelée une nette amélioration de l'état du patient dans le contexte de processus destructeurs dans le corps. En fait, c'est le dernier effort pour sauver fonctions nécessaires continuer à exister. On peut noter :
Amélioration de l'audition et récupération de la vision
Établir le rythme de la respiration
Normalisation des contractions cardiaques
Restauration de la conscience chez le patient
Activité musculaire par type de crampes
Diminution de la sensibilité à la douleur
L'agonie peut durer de quelques minutes à une heure. Habituellement, cela semble annoncer la mort clinique, lorsque le cerveau est encore vivant et que l'oxygène cesse de circuler dans les tissus.
Ce sont des signes typiques de décès chez les patients alités. Mais ne vous attardez pas trop sur eux. Après tout, il y a peut-être un autre côté de la médaille. Il arrive qu'un ou deux de ces signes soient simplement une conséquence de la maladie, mais ils sont tout à fait réversibles avec des soins appropriés. Même un patient désespérément alité peut ne pas avoir tous ces signes avant la mort. Et ce n'est pas un indicateur. Du coup, difficile de parler d'obligatoire, au même titre que de mettre des peines de mort.
Patient allongé : signes avant la mort. Changements avec une personne avant la mort
S'il y a un patient alité dans la maison qui est dans un état grave, cela n'empêche pas les proches de connaître les signes d'une mort imminente afin d'être bien préparés. Le processus de la mort peut avoir lieu non seulement sur le plan physique, mais aussi sur le plan mental. Étant donné que chaque personne est individuelle, chaque patient aura ses propres signes, mais il existe néanmoins des symptômes généraux qui indiqueront la fin imminente du chemin de vie d'une personne.
Que peut ressentir une personne à l'approche de la mort ?
Il ne s'agit pas de la personne dont la mort est soudaine, mais de patients malades depuis longtemps et alités. En règle générale, ces patients peuvent ressentir une angoisse mentale pendant longtemps, car étant dans leur bon sens, une personne comprend parfaitement ce qu'elle doit traverser. Une personne mourante ressent constamment sur elle-même tous les changements qui se produisent dans son corps. Et tout cela contribue finalement à un changement constant d'humeur, ainsi qu'à la perte de l'équilibre mental.
La plupart des patients alités se referment sur eux-mêmes. Ils commencent à dormir beaucoup et restent indifférents à tout ce qui se passe autour d'eux. Il y a aussi des cas fréquents où, juste avant la mort, la santé des patients s'améliore soudainement, mais après un certain temps, le corps devient encore plus faible, suivi de l'échec de toutes les fonctions vitales du corps.
Signes de mort imminente
Il est impossible de prédire l'heure exacte du départ vers un autre monde, mais il est tout à fait possible de prêter attention aux signes d'une mort imminente. Considérez les principaux symptômes qui peuvent indiquer une mort imminente :
- Le patient perd son énergie, dort beaucoup et les périodes d'éveil deviennent de plus en plus courtes. Parfois, une personne peut dormir toute une journée et ne rester éveillée que quelques heures.
- La respiration change, le patient peut respirer trop vite ou trop lentement. Dans certains cas, il peut même sembler que la personne a complètement cessé de respirer pendant un certain temps.
- Il perd son ouïe et sa vision, et parfois des hallucinations peuvent survenir. Pendant ces périodes, le patient peut entendre ou voir des choses qui ne se produisent pas réellement. Vous pouvez souvent voir comment il parle à des gens qui sont morts depuis longtemps.
- Un patient alité perd l'appétit, alors qu'il arrête non seulement de manger des aliments protéinés, mais refuse également de boire. Afin de laisser l'humidité s'infiltrer dans sa bouche, vous pouvez tremper une éponge spéciale dans l'eau et humidifier ses lèvres sèches avec.
- La couleur de l'urine change, elle devient brun foncé voire rouge foncé, tandis que son odeur devient très piquante et toxique.
- La température corporelle change souvent, elle peut être élevée, puis chuter brusquement.
- Un patient âgé alité peut se perdre dans le temps.
Bien sûr, la douleur des proches de la perte imminente d'un être cher ne peut pas être éteinte, mais il est toujours possible de se préparer et de se mettre en place psychologiquement.
Qu'est-ce que la somnolence et la faiblesse d'un patient alité indiquent?
Lorsque la mort approche, le patient alité commence à dormir beaucoup, et le fait n'est pas qu'il se sente très fatigué, mais qu'il est simplement difficile pour une telle personne de se réveiller. Le patient est souvent en sommeil profond, sa réaction est donc inhibée. Cet état est proche du coma. La manifestation d'une faiblesse excessive et d'une somnolence ralentit naturellement certaines des capacités physiologiques d'une personne, donc pour se retourner d'un côté à l'autre ou aller aux toilettes, elle aura besoin d'aide.
Quels changements se produisent dans la fonction respiratoire?
Les proches qui s'occupent du patient peuvent remarquer que sa respiration rapide est parfois remplacée par un essoufflement. Et avec le temps, la respiration du patient peut devenir humide et stagnante, à cause de cela, une respiration sifflante se fera entendre lors de l'inspiration ou de l'expiration. Elle provient du fait que du liquide s'accumule dans les poumons, qui n'est plus éliminé naturellement par la toux.
Parfois, cela aide le patient qu'il soit tourné d'un côté à l'autre, puis le liquide peut sortir de la bouche. Certains patients se voient prescrire une oxygénothérapie pour soulager la souffrance, mais cela ne prolonge pas la vie.
Comment la vision et l'ouïe changent-elles ?
Un trouble de la conscience infime chez les patients sévères peut être directement lié à des changements de la vision et de l'ouïe. Souvent, cela se produit dans leurs dernières semaines de vie, par exemple, ils cessent de voir et d'entendre bien, ou, au contraire, ils entendent des choses que personne d'autre ne peut entendre à part eux.
Les plus courantes sont les hallucinations visuelles juste avant la mort, lorsqu'il semble à une personne que quelqu'un l'appelle ou qu'elle voit quelqu'un. Dans ce cas, les médecins recommandent d'être d'accord avec la personne mourante afin de lui remonter le moral, vous ne devez pas nier ce que le patient voit ou entend, sinon cela peut le perturber grandement.
Comment l'appétit change-t-il?
Chez un patient allongé, avant la mort, le processus métabolique peut être sous-estimé, c'est pour cette raison qu'il cesse de vouloir manger et boire.
Naturellement, pour soutenir le corps, il faut toujours donner au patient au moins des aliments nutritifs, il est donc recommandé de nourrir la personne en petites portions, pendant qu'elle est capable d'avaler. Et lorsque cette capacité est perdue, vous ne pouvez plus vous passer de compte-gouttes.
Quels changements se produisent dans la vessie et les intestins avant la mort ?
Les signes de mort imminente du patient sont directement liés aux modifications du fonctionnement des reins et des intestins. Les reins cessent de produire de l'urine, elle devient donc brun foncé, car le processus de filtration est perturbé. Une petite quantité d'urine peut contenir une énorme quantité de toxines qui affectent négativement tout le corps.
De tels changements peuvent entraîner une défaillance complète des reins, une personne tombe dans le coma et meurt après un certain temps. En raison du fait que l'appétit diminue également, des changements se produisent dans l'intestin lui-même. Les selles deviennent dures, il y a donc constipation. Le patient doit soulager son état, il est donc conseillé aux proches qui s'occupent de lui de faire un lavement au patient tous les trois jours ou de s'assurer qu'il prend un laxatif à temps.
Comment la température corporelle change-t-elle ?
S'il y a un patient alité dans la maison, les signes avant la mort peuvent être très divers. Les proches peuvent remarquer que la température corporelle d'une personne change constamment. Cela est dû au fait que la partie du cerveau responsable de la thermorégulation peut ne pas bien fonctionner.
À un moment donné, la température corporelle peut monter à 39 degrés, mais après une demi-heure, elle peut chuter de manière significative. Naturellement, dans ce cas, il faudra donner au patient des médicaments antipyrétiques, le plus souvent à l'aide d'ibuprofène ou d'aspirine. Si le patient n'a pas la fonction d'avaler, vous pouvez mettre des bougies antipyrétiques ou faire une injection.
Avant la mort elle-même, la température chute instantanément, les mains et les pieds deviennent froids et la peau de ces zones se couvre de taches rouges.
Pourquoi l'humeur d'une personne change-t-elle souvent avant la mort ?
Un mourant, sans s'en rendre compte, se prépare peu à peu à la mort. Il a suffisamment de temps pour analyser toute sa vie et tirer des conclusions sur ce qui a été fait de bien ou de mal. Il semble au patient que tout ce qu'il dit est mal interprété par ses proches et amis, alors il commence à se replier sur lui-même et cesse de communiquer avec les autres.
Dans de nombreux cas, un trouble de la conscience se produit, de sorte qu'une personne peut se souvenir de tout ce qui lui est arrivé il y a longtemps dans les moindres détails, mais elle ne se souviendra pas de ce qui s'est passé il y a une heure. C'est effrayant quand un tel état atteint la psychose, auquel cas il est nécessaire de consulter un médecin qui peut prescrire des médicaments sédatifs au patient.
Comment aider une personne mourante à soulager sa douleur physique ?
Un patient alité après un accident vasculaire cérébral ou une personne devenue invalide en raison d'une autre maladie peut ressentir une douleur intense. Afin d'atténuer en quelque sorte ses souffrances, il est nécessaire d'utiliser des analgésiques.
Des analgésiques peuvent être prescrits par un médecin. Et si le patient n'a aucun problème de déglutition, les médicaments peuvent être sous forme de comprimés et, dans d'autres cas, des injections devront être utilisées.
Si une personne souffre d'une maladie grave accompagnée de douleurs intenses, il sera alors nécessaire d'utiliser des médicaments qui ne sont disponibles que sur ordonnance, par exemple, il peut s'agir de fentanyl, de codéine ou de morphine.
À ce jour, il existe de nombreux médicaments qui seront efficaces contre la douleur, certains d'entre eux sont disponibles sous forme de gouttes qui coulent sous la langue, et parfois aide importante le patient peut même recevoir un pansement. Il existe une catégorie de personnes qui sont très prudentes avec les analgésiques, citant le fait qu'une dépendance peut survenir. Pour éviter la dépendance, dès qu'une personne commence à se sentir mieux, vous pouvez arrêter de prendre le médicament pendant un certain temps.
Stress émotionnel vécu par les mourants
Les changements avec une personne avant la mort ne concernent pas seulement lui santé physique mais aussi affecter son état psychologique. Si une personne éprouve un peu de stress, c'est normal, mais si le stress dure longtemps, il s'agit très probablement d'une dépression profonde qu'une personne éprouve avant la mort. Le fait est que chacun peut avoir le sien expériences émotionnelles, et apparaîtront leurs propres signes avant la mort.
Un patient alité ressentira non seulement une douleur physique, mais également une douleur mentale, qui aura un impact extrêmement négatif sur son état général et rapprochera le moment de la mort.
Mais même si une personne a une maladie mortelle, les proches doivent essayer de guérir la dépression de leur proche. Dans ce cas, le médecin peut prescrire des antidépresseurs ou consulter un psychologue. Il s'agit d'un processus naturel lorsqu'une personne se décourage, sachant qu'il lui reste très peu de choses à vivre dans le monde. Les proches doivent donc de toutes les manières possibles distraire le patient des pensées douloureuses.
Symptômes supplémentaires avant la mort
Il convient de noter qu'il existe différents signes avant la mort. Un patient alité peut ressentir ces symptômes qui ne sont pas définis chez les autres. Par exemple, certains patients se plaignent souvent de nausées et de vomissements persistants, bien que leur maladie ne soit en aucun cas liée à tube digestif. Un tel processus s'explique facilement par le fait qu'en raison de la maladie, le corps s'affaiblit et ne peut pas faire face à la digestion des aliments, ce qui peut entraîner certains problèmes de fonctionnement de l'estomac.
Dans ce cas, les proches devront demander l'aide d'un médecin qui peut prescrire des médicaments qui atténuent cette condition. Par exemple, en cas de constipation persistante, il sera possible d'utiliser un laxatif, et pour les nausées, d'autres médicaments efficaces sont prescrits pour atténuer cette sensation désagréable.
Naturellement, pas un seul de ces médicaments ne peut sauver une vie et la prolonger indéfiniment, mais il est toujours possible de soulager la souffrance d'une personne chère, il serait donc faux de ne pas profiter d'une telle chance.
Comment prendre soin d'un proche mourant ?
A ce jour, il existe des moyens particuliers pour la prise en charge des patients alités. Avec l'aide d'eux, la personne qui s'occupe des malades facilite grandement son travail. Mais le fait est que la personne mourante nécessite non seulement des soins physiques, mais aussi beaucoup d'attention - elle a besoin de conversations constantes pour être distraite de ses pensées tristes, et seuls les parents et amis peuvent fournir des conversations spirituelles.
Une personne malade doit être absolument calme et un stress inutile ne fera que rapprocher les minutes de sa mort. Pour soulager la souffrance d'un proche, il faut faire appel à des médecins qualifiés qui peuvent tout prescrire médicaments nécessaires aider à surmonter de nombreux symptômes désagréables.
Tous les signes énumérés ci-dessus sont communs et il convient de rappeler que chaque personne est individuelle, ce qui signifie que le corps dans différentes situations peut se comporter différemment. Et s'il y a un patient alité dans la maison, ses signes avant la mort peuvent s'avérer totalement imprévus pour vous, car tout dépend de la maladie et de l'individualité de l'organisme.
Signes de la mort imminente d'une personne âgée
L'article vous donnera des sentiments mitigés. D'un côté, l'angoisse mentale et la souffrance. D'autre part, une compréhension claire de ce qui reste à vivre. Bien sûr, rien ne peut remplacer ou engourdir la douleur de la perte. un être cher. Après avoir lu la note, vous vous préparez au moins mentalement à cela.
Comment se sent une personne mourante ?
Au seuil de la mort, beaucoup de choses changent. Aussi bien physiquement qu'émotionnellement. Mais, comme tout dans notre vie individuellement, le début de la mort est aussi purement personnel.
Cela ne peut pas être prédit ou modifié. Mais il existe des symptômes similaires, indépendamment des maladies préexistantes, que toutes les personnes âgées éprouvent.
10 signes de mort imminente
- Somnolence et faiblesse dans le corps
- Une personne voit et entend ce que les autres ne remarquent pas
- Faiblesse, essoufflement
- L'urine devient rouge foncé ou brune
- Problèmes de chaise
- L'appétit disparaît
- La température corporelle fluctue de trop élevée à extrêmement basse
- Changements d'humeur et de sentiments
- Les jambes gonflent
- Des taches veineuses apparaissent (en particulier sur la plante des pieds)
Parlons de chacun des points plus en détail.
Somnolence constante et faiblesse dans le corps
La période d'éveil est réduite, le métabolisme ralentit. Lorsque vous hibernez, votre corps essaie de se protéger de la déshydratation et de la fatigue. Par conséquent, une personne âgée a constamment tendance à dormir. En même temps, le sommeil est profond, sans aucune réaction. Il est de plus en plus difficile de se réveiller le matin.
Ne réveillez pas la personne. Laissez-le dormir autant que son corps l'exige. De plus, même dans un sommeil profond, il entend et se souvient de vos paroles.
Hallucinations visuelles et auditives
Voir et entendre ce que les autres ne remarquent pas est tout à fait normal dans cette situation. Il n'y a rien de mystérieux ou de suspect ici. De plus, les hallucinations peuvent affecter les organes de la vision, de l'odorat, du toucher et du goût.
Le souffle change
Devient intermittent, humide, bruyant et stagnant. S'arrête de plus en plus. Il y a une respiration sifflante. Les médecins recommandent généralement l'oxygénothérapie pour soulager la souffrance.
Changement de couleur de l'urine et problèmes de selles
Dans le corps d'une personne âgée, il y a un manque catastrophique d'eau. L'équilibre hydrique est rompu. D'où les rares allers-retours aux toilettes et les problèmes de reins. En conséquence, l'urine devient concentrée. Il s'assombrit et diminue en nombre.
La constipation est liée à cela. Il est de plus en plus difficile pour une personne d'aller aux toilettes sans stimulation supplémentaire.
Manque d'appétit
Comme mentionné ci-dessus, les processus métaboliques ralentissent. Cela se traduit par le désir de manger. Ou plutôt son absence. De moins en moins soif. La nourriture est difficile à avaler. Pour étancher votre soif, vous pouvez humidifier votre bouche avec un chiffon humide. Mais en aucun cas, n'essayez pas de forcer le gavage. Rien de bon n'en sortira.
Changements de température
Un signe assez commun de l'approche de la mort. Ainsi, pendant la journée, la température corporelle peut varier de trop élevée à extrêmement basse.
Cela est dû à un dysfonctionnement de la partie du cerveau responsable de la thermorégulation. Par conséquent, les mains et les pieds deviennent froids. La peau change de couleur.
Frotter le corps avec une serviette froide ou chaude soulagera la souffrance. Ou, alternativement, vous pouvez donner l'un des médicaments suivants :
Si les comprimés sont douloureux à avaler, achetez-les sous forme de suppositoires rectaux.
Émotions incontrôlées
En plus des changements physiques, les sautes d'humeur sont également assez courantes. Certains se replient complètement sur eux-mêmes, évitent la communication avec leurs proches. D'autres, au contraire, sont plongés dans des ambiances chaleureuses et Bon souvenirs. Décrivez-les dans les moindres détails. Mais posez des questions sur les événements récents et ils ne pourront pas vous répondre.
Il y a aussi ceux qui communiquent avec les morts.
Dans certains cas, les changements émotionnels atteignent la psychose.
Gonflement des jambes
Ce symptôme est causé par une mauvaise fonction rénale. Au lieu d'éliminer le liquide, ils l'accumulent dans le corps. Généralement dans les jambes.
Taches veineuses sur le corps
Sur le corps d'une personne mourante, en particulier sur la plante des pieds, des taches veineuses de teinte rouge ou bleue apparaissent. Elle est causée par une circulation sanguine lente.
Et en conclusion
Peu importe à quel point il est difficile pour vous de vous souvenir, c'est encore plus difficile pour une personne âgée au seuil de la mort, dans tous les sens. Ressaisissez-vous ! Vous ne pouvez pas changer ce qui est hors de votre contrôle. Mais vous pouvez entourer votre bien-aimé de soins, d'amour et de chaleur.
vieillir en bonne santé
Si vous êtes en train de mourir ou si vous vous occupez d'une personne mourante, vous vous posez peut-être des questions sur la façon dont le processus de la mort se déroulera physiquement et émotionnellement. Les informations suivantes vous aideront à répondre à certaines questions.
Signes de la mort imminente
Le processus de la mort est aussi divers (individuel) que le processus de la naissance. Il est impossible de prédire l'heure exacte de la mort et comment exactement une personne mourra. Mais les personnes qui sont sur le point de mourir présentent bon nombre des mêmes symptômes, quel que soit le type de maladie.
À l'approche de la mort, une personne peut subir certains changements physiques et émotionnels, tels que :
Une personne mourante peut présenter d'autres symptômes, selon la maladie. Discutez avec votre médecin de ce à quoi vous attendre. Vous pouvez également contacter le Programme d'aide aux malades en phase terminale, où ils répondront à toutes vos questions concernant le processus de la mort. Plus vous et vos proches en saurez, plus vous serez préparé pour ce moment.
À l'approche de la mort, une personne dort davantage et il devient de plus en plus difficile de se réveiller. Les périodes d'éveil deviennent de plus en plus courtes.
À l'approche de la mort, les personnes qui s'occupent de vous remarqueront que vous ne répondez pas et que vous êtes dans un sommeil très profond. Cet état s'appelle un coma. Si vous êtes dans le coma, vous serez attaché au lit et tous vos Besoins psycologiques(se baigner, se retourner, manger et uriner) devra être contrôlé par quelqu'un d'autre.
La faiblesse générale est un phénomène très courant à l'approche de la mort. Il est normal qu'une personne ait besoin d'aide pour marcher, se laver et aller aux toilettes. Au fil du temps, vous aurez peut-être besoin d'aide pour vous retourner dans votre lit. Équipement médical, tel que fauteuils roulants, une marchette ou un lit d'hôpital peuvent être très utiles pendant cette période. Cet équipement peut être loué auprès d'un hôpital ou d'un centre de soins en phase terminale.
À l'approche de la mort, les périodes de respiration rapide peuvent être remplacées par des périodes d'essoufflement.
Votre haleine peut devenir humide et stagnante. C'est ce qu'on appelle "le râle de la mort". Les changements de respiration se produisent généralement lorsque vous êtes faible et décharge normale de vos voies respiratoires et vos poumons ne peuvent pas sortir.
Bien qu'une respiration bruyante puisse être un signal pour vos proches, vous ne ressentirez probablement pas de douleur et ne remarquerez pas de congestion. Étant donné que le liquide est profondément dans les poumons, il est difficile de l'en retirer. Votre médecin peut vous prescrire des comprimés oraux (atropines) ou des patchs (scopolamine) pour soulager la congestion.
Vos proches peuvent vous tourner de l'autre côté pour que l'écoulement sorte par la bouche. Ils peuvent également essuyer ces sécrétions avec un chiffon humide ou des tampons spéciaux (vous pouvez les demander au centre d'aide pour les malades en phase terminale ou les acheter dans les pharmacies).
Votre médecin peut vous prescrire une oxygénothérapie pour aider à soulager votre essoufflement. L'oxygénothérapie vous fera vous sentir mieux, mais ne prolongera pas votre vie.
La déficience visuelle est très fréquente dans les dernières semaines de la vie. Vous remarquerez peut-être que vous avez du mal à voir. Vous pouvez voir ou entendre des choses que personne d'autre ne remarque (hallucinations). Les hallucinations visuelles sont fréquentes avant la mort.
Si vous vous occupez d'une personne mourante qui a des hallucinations, vous devez lui remonter le moral. Reconnaissez ce que la personne voit. Le déni des hallucinations peut bouleverser la personne mourante. Parlez à la personne, même si elle est dans le coma. On sait que les personnes mourantes peuvent entendre même lorsqu'elles sont dans un coma profond. Les personnes qui sont sorties du coma ont dit qu'elles pouvaient entendre tout le temps pendant qu'elles étaient dans le coma.
Les hallucinations sont la perception de quelque chose qui n'existe pas vraiment. Les hallucinations peuvent impliquer tous les sens : l'ouïe, la vue, l'odorat, le goût ou le toucher.
Les hallucinations les plus courantes sont visuelles et auditives. Par exemple, une personne peut entendre des voix ou voir des objets que l'autre personne ne peut pas voir.
D'autres types d'hallucinations comprennent les hallucinations gustatives, olfactives et tactiles.
Le traitement des hallucinations dépend de leur cause.
À mesure que la mort approche, vous êtes susceptible de manger et de boire moins. Cela est dû à une sensation générale de faiblesse et à un métabolisme plus lent.
Étant donné que la nutrition est si importante dans la société, il sera difficile pour votre famille et vos amis de vous voir ne rien manger. Cependant, les changements métaboliques signifient que vous n'avez plus besoin de la même quantité de nourriture et de liquides qu'auparavant.
Vous pouvez manger de petits repas et des liquides pendant que vous êtes actif et capable d'avaler. Si la déglutition vous pose problème, vous pouvez prévenir la soif en humidifiant votre bouche avec un linge humide ou un coton-tige spécial (disponible en pharmacie) imbibé d'eau.
Souvent, les reins cessent progressivement de produire de l'urine à l'approche de la mort. En conséquence, votre urine devient brun foncé ou rouge foncé. Cela est dû à l'incapacité des reins à filtrer correctement l'urine. En conséquence, l'urine devient très concentrée. De plus, son nombre diminue.
À mesure que l'appétit diminue, certains changements se produisent également dans les intestins. Les selles deviennent plus dures et plus difficiles à évacuer (constipation) à mesure que la personne absorbe moins de liquide et s'affaiblit.
Vous devez informer votre médecin si vous allez à la selle moins d'une fois tous les trois jours ou si les selles sont inconfortables. Les émollients fécaux peuvent être recommandés pour prévenir la constipation. Vous pouvez également utiliser un lavement pour nettoyer le côlon.
À mesure que vous devenez de plus en plus faible, il est naturel que vous ayez de la difficulté à contrôler votre vessie et vos intestins. Votre vessie peut être placée cathéter urinaire comme moyen de drainage prolongé de l'urine. Le programme en phase terminale peut également fournir papier toilette ou Sous-vêtement(ils peuvent aussi être achetés en pharmacie).
À l'approche de la mort, la partie du cerveau responsable de la régulation de la température corporelle commence à mal fonctionner. Vous pouvez avoir une température élevée et dans une minute, vous aurez froid. Vos mains et vos pieds peuvent être très froids au toucher et peuvent même devenir pâles et tachés. Les changements de couleur de la peau sont appelés lésions cutanées inégales et sont très fréquents au cours des derniers jours ou des dernières heures de la vie.
Votre soignant peut contrôler votre température en essuyant votre peau avec une débarbouillette humide légèrement chaude ou en vous donnant des médicaments tels que :
Beaucoup de ces médicaments sont disponibles sous forme de suppositoires rectaux si vous avez des difficultés à avaler.
Tout comme votre corps se prépare physiquement à la mort, vous devez également vous y préparer émotionnellement et mentalement.
À l'approche de la mort, vous pouvez vous désintéresser du monde qui vous entoure et de certains détails de la vie quotidienne, comme la date ou l'heure. Vous pouvez vous refermer sur vous-même et moins communiquer avec les gens. Vous voudrez peut-être communiquer avec seulement quelques personnes. Cette introspection peut être une façon de dire au revoir à tout ce que vous avez connu.
Dans les jours précédant la mort, vous pouvez entrer dans un état de conscience et de communication unique qui peut être mal interprété par vos proches. Vous pouvez dire que vous devez aller quelque part - "rentrer chez vous" ou "aller quelque part". La signification de telles conversations est inconnue, mais certaines personnes pensent que de telles conversations aident à se préparer à la mort.
Des événements de votre passé récent peuvent se mêler à des événements lointains. Vous pouvez vous souvenir d'événements très anciens dans les moindres détails, mais vous ne vous souvenez pas de ce qui s'est passé il y a une heure.
Vous pouvez penser à des personnes qui sont déjà décédées. Vous pouvez dire que vous avez entendu ou vu quelqu'un qui est déjà décédé. Vos proches peuvent vous entendre parler à la personne décédée.
Si vous vous occupez d'une personne mourante, vous pourriez être bouleversé ou effrayé par ce comportement étrange. Vous voudrez peut-être ramener votre bien-aimé à la réalité. Si ce genre de communication vous dérange, parlez-en à votre médecin pour mieux comprendre ce qui se passe. Votre proche peut tomber dans un état de psychose, et cela peut être effrayant pour vous de le regarder. La psychose survient chez de nombreuses personnes avant la mort. Elle peut avoir une cause unique ou résulter de plusieurs facteurs. Les raisons peuvent inclure :
Les symptômes peuvent inclure :
Parfois, le delirium tremens peut être évité grâce à la médecine alternative, comme les techniques de relaxation et de respiration, et d'autres méthodes qui réduisent le besoin de sédatifs.
Les soins palliatifs peuvent vous aider à soulager les symptômes physiques associés à votre état, comme les nausées ou les difficultés respiratoires. Le contrôle de la douleur et des autres symptômes est une partie importante de votre traitement et améliore votre qualité de vie.
La fréquence à laquelle une personne ressent de la douleur dépend de son état. Certaines maladies mortelles, comme le cancer des os ou le cancer du pancréas, peuvent s'accompagner de douleurs physiques intenses.
Une personne peut avoir tellement peur de la douleur et d'autres symptômes physiques qu'elle peut envisager de se suicider avec l'aide d'un médecin. Mais la douleur de la mort peut être efficacement traitée. Vous devez informer votre médecin et vos proches de toute douleur. Il existe de nombreux médicaments et méthodes alternatives (comme le massage) qui peuvent vous aider à faire face à la douleur de la mort. Assurez-vous de demander de l'aide. Demandez à un proche de signaler votre douleur au médecin si vous n'êtes pas en mesure de le faire vous-même.
Vous voudrez peut-être que votre famille ne vous voie pas souffrir. Mais il est très important de leur parler de votre douleur, si vous ne la supportez pas, afin qu'ils consultent immédiatement un médecin.
La spiritualité signifie la conscience d'une personne du but et du sens de sa vie. Il dénote également la relation d'une personne avec puissances supérieures ou l'énergie qui donne un sens à la vie.
Certaines personnes ne pensent pas souvent à la spiritualité. Pour d'autres, cela fait partie du quotidien. Alors que vous approchez de la fin de votre vie, vous pouvez être confronté à vos propres questions et défis spirituels. Être associé à la religion aide souvent certaines personnes à se réconforter avant la mort. D'autres personnes trouvent du réconfort dans la nature, dans le travail social, dans le renforcement des relations avec leurs proches ou dans la création de nouvelles relations. Pensez à des choses qui peuvent vous apporter paix et soutien. Quelles questions vous préoccupent ? Recherchez le soutien d'amis, de votre famille, de programmes pertinents et de guides spirituels.
Prendre soin d'un proche mourant
Le suicide médicalement assisté fait référence à la pratique de l'assistance médicale à une personne qui souhaite volontairement mourir. Cela se fait généralement en prescrivant une dose mortelle de médicament. Bien que le médecin soit indirectement impliqué dans le décès d'une personne, il n'en est pas la cause directe. Sur le ce moment L'Oregon est le seul État à légaliser le suicide médicalement assisté.
Une personne atteinte d'une maladie en phase terminale peut envisager de se suicider avec l'aide d'un médecin. Parmi les facteurs qui peuvent entraîner une telle décision figurent la douleur intense, la dépression et la peur de dépendre des autres. Une personne mourante peut se considérer comme un fardeau pour ses proches et ne pas comprendre que ses proches veulent lui apporter leur aide, en signe d'amour et de sympathie.
Souvent, une personne atteinte d'une maladie en phase terminale envisage le suicide assisté par un médecin lorsque ses symptômes physiques ou émotionnels ne reçoivent pas de traitement efficace. Les symptômes associés au processus de la mort (comme la douleur, la dépression ou les nausées) peuvent être contrôlés. Parlez à votre médecin et à votre famille de vos symptômes, surtout si ces symptômes vous dérangent tellement que vous pensez à la mort.
Contrôle de la douleur et des symptômes en fin de vie
En fin de vie, la douleur et les autres symptômes peuvent être efficacement gérés. Parlez à votre médecin et à vos proches des symptômes que vous ressentez. La famille est un lien important entre vous et votre médecin. Si vous-même ne pouvez pas communiquer avec le médecin, votre proche peut le faire pour vous. Il y a toujours quelque chose que vous pouvez faire pour soulager votre douleur et vos symptômes afin que vous vous sentiez à l'aise.
Il existe de nombreux analgésiques disponibles. Votre médecin choisira le médicament le plus facile et le moins traumatisant pour soulager la douleur. Les médicaments oraux sont généralement utilisés en premier car ils sont plus faciles à prendre et moins chers. Si votre douleur n'est pas aiguë, des analgésiques peuvent être achetés sans ordonnance d'un médecin. Ce sont des médicaments comme l'acétaminophène et des anti-inflammatoires non stéroïdiens (AINS) comme l'aspirine ou l'ibuprofène. Il est important de devancer votre douleur et de prendre vos médicaments à temps. L'utilisation irrégulière de médicaments est souvent la cause d'un traitement inefficace.
Parfois, la douleur ne peut pas être contrôlée avec des médicaments en vente libre. Dans ce cas, des formes de traitement plus efficaces sont nécessaires. Le médecin peut prescrire des analgésiques tels que la codéine, la morphine ou le fentanyl. Ces médicaments peuvent être combinés avec d'autres, comme les antidépresseurs, pour vous aider à vous débarrasser de la douleur.
Si vous ne pouvez pas prendre de pilules, il existe d'autres formes de traitement. Si vous avez du mal à avaler, vous pouvez utiliser des médicaments liquides. En outre, les médicaments peuvent se présenter sous la forme de :
De nombreuses personnes souffrant de douleurs intenses craignent de devenir dépendantes des analgésiques. Cependant, la dépendance survient rarement chez les personnes en phase terminale. Si votre état s'améliore, vous pouvez arrêter lentement de prendre le médicament afin que la dépendance ne se développe pas.
Les analgésiques peuvent être utilisés pour gérer la douleur et aider à la maintenir tolérable. Mais parfois, les analgésiques provoquent de la somnolence. Vous ne pouvez prendre qu'une petite quantité de médicaments et endurer un peu de douleur tout en restant actif. D'un autre côté, peut-être que la faiblesse n'a pas d'importance pour vous de grande importance et vous n'êtes pas dérangé par la somnolence causée par certains médicaments.
L'essentiel est de prendre des médicaments selon un certain horaire, et pas seulement lorsque le besoin s'en fait sentir. Mais même si vous prenez régulièrement des médicaments, vous pouvez parfois vous sentir douleur sévère. C'est ce qu'on appelle les « poussées de douleur ». Discutez avec votre médecin des médicaments qui devraient être à portée de main pour aider à gérer les éruptions cutanées. Et informez toujours votre médecin si vous arrêtez de prendre un médicament. L'arrêt soudain peut entraîner des effets secondaires graves et des douleurs intenses. Discutez avec votre médecin des moyens de gérer la douleur sans médicaments. Les thérapies médicales alternatives peuvent aider certaines personnes à se détendre et à soulager la douleur. Vous pouvez combiner un traitement traditionnel avec des méthodes alternatives telles que :
Pour plus d'informations, consultez la section Douleur chronique.
Pendant la période où vous apprenez à faire face à votre maladie, le stress émotionnel à court terme est Ordinaire. Une non-dépression qui dure plus de 2 semaines n'est plus normale et doit être signalée à votre médecin. La dépression peut être guérie, même si vous souffrez d'une maladie en phase terminale. Les antidépresseurs combinés à des conseils psychologiques vous aideront à faire face à la détresse émotionnelle.
Parlez à votre médecin et à votre famille de votre stress émotionnel. Bien que le deuil fasse naturellement partie du processus de la mort, cela ne signifie pas que vous devez endurer de graves la douleur émotionnelle. La souffrance émotionnelle peut exacerber la douleur physique. Ils peuvent également nuire à vos relations avec vos proches et vous empêcher de leur dire au revoir correctement.
À l'approche de la mort, vous pouvez également ressentir d'autres symptômes. Parlez à votre médecin de tout symptôme que vous pourriez avoir. Les symptômes tels que les nausées, la fatigue, la constipation ou l'essoufflement peuvent être gérés avec des médicaments, des régimes spéciaux et une oxygénothérapie. Demandez à un ami ou à un membre de votre famille de décrire tous vos symptômes à un médecin ou à un travailleur en phase terminale. Il est utile de tenir un journal et d'y noter tous vos symptômes.
Les sujets
- Traitement des hémorroïdes Important !
- Traitement de la prostatite Important !
Les meilleurs guides de santé
Consultations en ligne de médecins
Consultation d'hépatologue
Consultation d'hépatologue
La consultation du gynécologue
Autres services:
Nous sommes sur les réseaux sociaux :
Nos partenaires:
Marque déposée et marque déposée EUROLAB™. Tous les droits sont réservés.
Tout au long de la vie, la question de savoir comment une personne meurt de vieillesse préoccupe la plupart des gens. Elles sont posées par les proches d'une personne âgée, la personne elle-même, qui a franchi le seuil de la vieillesse. La réponse à cette question est déjà là. Scientifiques, médecins et passionnés ont recueilli de nombreuses informations à ce sujet, basées sur l'expérience de nombreuses observations.
Qu'arrive-t-il à une personne avant la mort
On pense que ce n'est pas le vieillissement qui mène à la mort, étant donné que la vieillesse elle-même est une maladie. Une personne meurt d'une maladie à laquelle un organisme épuisé ne peut pas faire face.
Réaction cérébrale avant la mort
Comment le cerveau réagit-il à l'approche de la mort ?Au cours de la mort, des changements irréversibles se produisent dans le cerveau. Il y a une privation d'oxygène, une hypoxie cérébrale. En conséquence, il y a une mort rapide des neurones. En même temps, même en ce moment, son activité est observée, mais dans les domaines les plus importants responsables de la survie. Lors de la mort des neurones et des cellules cérébrales, une personne peut ressentir des hallucinations, à la fois visuelles, auditives et tactiles.
Perte d'énergie
 Une personne perd de l'énergie très rapidement, c'est pourquoi des compte-gouttes contenant du glucose et des vitamines sont prescrits.
Une personne perd de l'énergie très rapidement, c'est pourquoi des compte-gouttes contenant du glucose et des vitamines sont prescrits. Une personne âgée mourante subit une perte de potentiel énergétique. Cela se manifeste par un sommeil plus long et une période d'éveil plus courte. Il veut constamment dormir. Des activités simples, comme se déplacer dans la pièce, épuisent une personne et elle ira bientôt se reposer. Il semble qu'il soit constamment somnolent ou dans un état de somnolence permanente. Certaines personnes éprouvent même une perte d'énergie après avoir simplement parlé ou réfléchi. Cela s'explique par le fait que le cerveau nécessite plus d'énergie que le corps.
Défaillance de tous les systèmes du corps
- Les reins refusent progressivement de fonctionner, de sorte que l'urine qu'ils sécrètent devient brune ou rouge.
- Les intestins cessent également de fonctionner, ce qui se manifeste par une constipation ou une occlusion intestinale absolue.
- Le système respiratoire tombe en panne, la respiration devient intermittente. Il est également associé à une défaillance progressive du cœur.
- L'échec des fonctions du système circulatoire entraîne une pâleur de la peau. Des taches sombres errantes sont observées. Les premières de ces taches sont visibles d'abord sur les pieds, puis sur tout le corps.
- Les mains et les pieds deviennent glacés.
Quels sentiments une personne éprouve-t-elle à la mort ?
Le plus souvent, les gens ne se préoccupent même pas de la façon dont le corps se manifeste avant la mort, mais de ce qu'il ressent. un vieil homme réalisant qu'il était sur le point de mourir. Karlis Osis, psychologue dans les années 1960, a fait une étude mondiale sur ce sujet. Les médecins et le personnel médical des services de soins aux mourants l'ont aidé. 35 540 décès ont été enregistrés. Sur la base de leurs observations, des conclusions ont été tirées qui n'ont pas perdu leur pertinence à ce jour.
 Avant la mort, 90% des personnes mourantes ne ressentent pas la peur.
Avant la mort, 90% des personnes mourantes ne ressentent pas la peur. Il s'est avéré que les mourants n'avaient pas peur. Il y avait de l'inconfort, de l'indifférence et de la douleur. Une personne sur 20 a connu une élévation spirituelle. Selon d'autres études, plus une personne est âgée, moins elle a peur de mourir. Par exemple, une enquête sociale auprès des personnes âgées a montré que seulement 10 % des personnes interrogées ont admis avoir peur de la mort.
Que voient les gens à l'approche de la mort ?
Avant la mort, les gens éprouvent des hallucinations similaires les unes aux autres. Lors des visions, ils sont dans un état de clarté de conscience, le cerveau a fonctionné normalement. De plus, il n'a pas répondu aux sédatifs. La température corporelle était également normale. Au bord de la mort, la plupart des gens ont déjà perdu connaissance.
 Souvent, les visions pendant l'arrêt du cerveau sont associées aux souvenirs les plus vifs d'une vie.
Souvent, les visions pendant l'arrêt du cerveau sont associées aux souvenirs les plus vifs d'une vie. Principalement, les visions de la plupart des gens sont liées aux concepts de leur religion. Ceux qui croyaient en l'enfer ou au paradis ont eu les visions correspondantes. Les personnes non religieuses ont eu de belles visions liées à la nature et à la faune. Plus de gens ont vu leurs proches décédés, les appelant à aller dans un autre monde. Observé dans l'étude, les gens souffraient de diverses maladies, avaient niveau différent l'éducation, appartenaient à différentes religions, parmi lesquelles se trouvaient des athées convaincus.
Souvent, la personne mourante entend divers sons, pour la plupart désagréables. En même temps, il se sent foncer vers la lumière, à travers le tunnel. Alors, il se voit séparé de son corps. Et puis il est accueilli par tous ses proches, des morts qui veulent l'aider.
Les scientifiques ne peuvent pas donner une réponse exacte sur la nature de telles expériences. Habituellement, ils trouvent un lien avec le processus de mort neuronale (vision du tunnel), l'hypoxie cérébrale et la libération d'une bonne dose d'endorphine (visions et sensation de bonheur de la lumière au bout du tunnel).
Comment reconnaître la venue de la mort ?
 Les signes d'un état de mort imminente d'une personne sont énumérés ci-dessous.
Les signes d'un état de mort imminente d'une personne sont énumérés ci-dessous. La question de savoir comment comprendre qu'une personne est en train de mourir de vieillesse concerne tous les proches d'un être cher. Pour comprendre que le patient mourra très bientôt, vous devez faire attention aux signes suivants:
- L'organisme refuse de travailler (incontinence urinaire ou fécale, couleur des urines, constipation, perte de force et d'appétit, refus d'eau).
- Même s'il y a un appétit, il peut y avoir une perte de capacité à avaler de la nourriture, de l'eau et sa propre salive.
- Perte de la capacité de fermer les paupières en raison de l'épuisement critique et de la rétraction des globes oculaires.
- Signes de respiration sifflante dans un état inconscient.
- Sauts critiques de la température corporelle - parfois trop bas, puis extrêmement élevés.
Important! Ces signes n'indiquent pas toujours l'arrivée de la fin mortelle. Parfois, ce sont des symptômes de maladie. Ces signes ne s'appliquent qu'aux personnes âgées, malades et infirmes.
Vidéo : que ressent une personne quand elle meurt ?
Conclusion
Pour plus d'informations sur ce qu'est la mort, voir