Лечение рака желчного пузыря. Опухоль желчного пузыря: симптомы и лечение
Читайте также
Рак желчного пузыря является редким заболеванием, при котором злокачественные (раковые) клетки находятся в тканях желчного пузыря.
Желчный пузырь - грушевидный орган, который лежит в верхней части живота, прямо под печенью. Основной целью желчного пузыря является хранение и концентрирование желчи. Желчь представляет собой жидкость, которая образуется в печени и способствует перевариванию жиров. Через ряд каналов, называемых «желчными протоками», она передается из печени в желчный пузырь, где и сохраняется.Чем больше времени желчь находится в желчном пузыре, тем больше ее концентрация, что повышает ее эффективность при переваривании жиров. Когда пища распадается в желудке и кишечнике, желчь выделяется из желчного пузыря через трубку, называемую «общим желчным протоком», и соединяющую желчный пузырь и печень. Желчный пузырь выпускает желчь в пищеварительную систему, когда это необходимо. Желчный пузырь является полезным, но не обязательным органом. Его можно удалить безопасно для здоровья, не вмешиваясь в способность человека переваривать пищу.
Стенка желчного пузыря имеет три основных слоя ткани:
Слизистый (внутренний) слой;
- мышечный (средний) слой;
- серозный (внешний) слой.
Связь между этими слоями поддерживает соединительная ткань. Первичный рак желчного пузыря начинается во внутреннем слое и распространяется через внешние слои по мере роста этого органа.
Причины рака желчного пузыря
До конца не ясно, что вызывает рак желчного пузыря. Врачи знают формы рака желчного пузыря, когда здоровые клетки желчного пузыря развиваются и подвергаются мутации в их ДНК. В результате мутаций клетки растут бесконтрольно и продолжают жить, когда другие клетки умирают. Накапливающиеся ненормальные клетки образуют опухоль, которая может выйти за пределы желчного пузыря и распространяться в другие участки тела.
Рак желчного пузыря в большинстве случаев начинается в железистых клетках, выстилающих внутреннюю поверхность желчного пузыря. Рак желчного пузыря, который начинается в этом типе клеток, называется «аденокарцинома».
Факторы риска развития рака желчного пузыря
Все, что увеличивает шансы получить болезнь, называют «фактором риска». Наличие фактора риска не означает, что человек обязательно заболеет раком, как и отсутствие факторов риска не означает, что он раком никогда не заболеет. Человек непременно должен обратиться к врачам, если он думает, что может оказаться под угрозой развития рака желчного пузыря.
Факторы риска рака желчного пузыря включают:
- Пол: рак желчного пузыря чаще встречается у женщин, чем у мужчин;
- Возраст: риск рака желчного пузыря увеличивается с возрастом;
- История камней в желчном пузыре: рак желчного пузыря наиболее распространен среди людей, у которых в прошлом были камни в желчном пузыре. Тем не менее, рак желчного пузыря - очень редкое заболевание у этих людей;
Доброкачественные полипы (доброкачественные разрастания поверхностного эпителия) желчного пузыря;
- Другие заболевания желчного пузыря: кальцификация желчного пузыря, киста общего желчного протока и хроническая инфекция желчного пузыря.
Типы рака желчного пузыря
Существует много типов рака желчного пузыря. Тип зависит от того, какие клетки затронуты. Более 80% раковых образований желчного пузыря - аденокарцинома, что означает, что раковая опухоль начала развиваться в железах клеток, выстилающих желчный пузырь.
Симптомы рака желчного пузыря
Возможные признаки рака желчного пузыря включают:
Желтуху (пожелтение кожи и белков глаз);
- боли в животе, особенно в верхней правой части живота;
- лихорадку (повышенную температуру тела);
- тошноту и рвоту;
- вздутие живота;
- потерю аппетита;
- потерю веса.
Диагностика рака желчного пузыря
Рак желчного пузыря трудно обнаружить и диагностировать на ранней стадии по следующим причинам:
Нет каких-либо явных и заметных признаков или симптомов, которые можно увидеть на ранней стадии рака желчного пузыря;
- симптомы рака желчного пузыря, когда они присутствуют, схожи с симптомами многих других болезней;
- желчный пузырь скрыт за печенью.
Рак желчного пузыря иногда развивается тогда, когда желчный пузырь удаляется по другим причинам. У пациентов с желчными камнями редко развивается рак желчного пузыря.
Тесты, которые проверяют желчный пузырь и близлежащие органы, используются для обнаружения, диагностирования и выявления стадии рака желчного пузыря.
Для планирования лечения важно знать, может ли рак желчного пузыря быть удален хирургическим путем. Тесты и процедуры для выявления, диагностики и стадии рака желчного пузыря, как правило, делаются в одно и то же время.
Могут быть использованы следующие тесты и процедуры:
- Медицинский осмотр и история болезни: обследование тела с целью проверки общих признаков здоровья и выявления признаков заболевания – таких, как увеличение лимфоузлов или чего-нибудь еще, что кажется необычным. Также будут учтены история болезни пациента, его привычки, перенесенные им заболевания и методы их лечения;
- Анализы крови на функции печени: процедура, при которой проверяется кровь, измеряется количество некоторых веществ, выбрасываемых в кровь печенью. Чем выше обычное количество вещества, тем больше это может быть признаком заболевания печени, которое может быть вызвано раком желчного пузыря;
- Анализ карциноэмбрионального антигена (КЭА): тест, который измеряет уровень КЭА в крови. КЭА попадает в кровь и от раковых, и от нормальных клеток. Когда их большее количество, чем обычно, это может быть признаком рака желчного пузыря;
- Анализ СА 19-9. (СА - специфический антиген, продуцируемый клетками эпителия желудочно-кишечного тракта): тест, который измеряет уровень СА 19-9 в крови. СА 19-9 поступает в кровоток и от раковых, и от нормальных клеток. Когда их большее количество, чем обычно, это также может быть признаком рака желчного пузыря;
- Биохимические исследования крови: процедура, в которой проверяется образец крови, чтобы измерить количество определенных веществ, поступающих через кровь в органы и ткани организма. Необычное (выше или ниже, чем обычно) количество вещества может быть признаком болезни в органе или ткани;
- Компьютерная томография (КТ): процедура, которая делает серию подробных снимков всего тела - например, груди, живота и таза, под разными углами. Изображения делает компьютер, присоединенный к рентгеновскому аппарату. Краситель может быть введен в вену или проглочен пациентом, чтобы органы и ткани были видны более четко. Эта процедура также называется «компьютеризированная осевая томография»;
- УЗИ: процедура, в которой высокочастотные звуковые волны (ультразвук) отражаются от внутренних тканей и органов, и производят эхо. Эхо-сигналы создают картину тканей организма (это называется «сонограммой»). УЗИ брюшной полости делается для диагностики рака желчного пузыря;
- Эндоскопическая ретроградная холангиография: процедура, используемая для рентгена печени и желчных протоков. Тонкая игла вводится через кожу под ребрами и в печень. Краситель вводится в печень или желчные протоки и делается рентгенография. Если будет найдена блокировка, тогда стент - тонкая, гибкая трубка - иногда остается в печени для слива желчи в тонкую кишку или мешок для ее сбора вне тела;
- Рентген грудной клетки: рентген органов и костей грудной клетки позволяет определить метастатические поражения органов грудной клетки;
- эндоскопическая ретроградная холангиопанкреатография: процедура, используемая для рентгеновских протоков (труб), которые несут желчь из печени в желчный пузырь и из желчного пузыря в тонкий кишечник. Иногда рак желчного пузыря вызывает сужение и блокировку этих каналов, замедляя поток желчи и вызывая желтуху. Эндоскоп (тонкую трубку) пропускают через рот, пищевод и желудок в первой части тонкой кишки. Затем катетер (трубку поменьше) вводят через эндоскоп в желчные протоки. Краситель вводят через катетер в протоки и потом делают рентген. Если каналы блокируются опухолью, маленькая трубка может быть вставлена в канал для его разблокировки. Эта трубка (стент), может быть оставлена на месте, чтобы держать канал открытым. Также могут быть приняты образцы тканей;
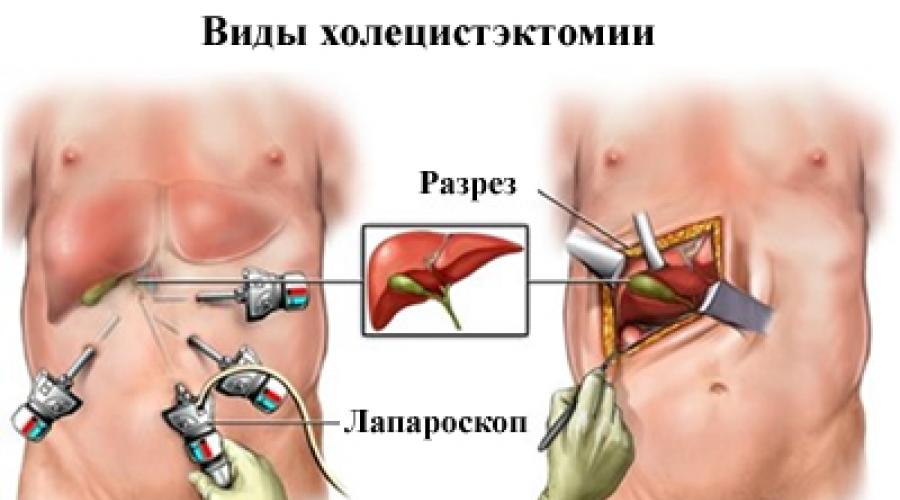
- Лапароскопия: хирургическая процедура, с помощью которой видят органы в животе и проверяют их на наличие признаков болезни. В стенке брюшной полости выполняются малые разрезы, и тонкая трубка лапароскопа вставляется в один из этих разрезов. Другие инструменты могут быть вставлены через те же самые или другие разрезы - для выполнения таких процедур, как удаление органов или взятие образцов ткани для биопсии. Лапароскопия помогает выяснить, рак находится в желчном пузыре или он распространился на близлежащие ткани, и может ли он быть удален хирургическим путем;
- Биопсия: это удаление клеток или тканей, которые можно рассматривать под микроскопом патологоанатома, чтобы проверить их на наличие признаков рака. Биопсия может быть сделана после операции по удалению опухоли. Если опухоль очевидна и не может быть удалена хирургическим путем, биопсия может быть сделана с использованием тонкой иглы для удаления клеток из опухоли.
Прогноз рака желчного пузыря
Рак желчного пузыря встречается редко. Когда он обнаружен на самых ранних стадиях, шансы на излечение очень высоки. Но большинство видов рака желчного пузыря обнаруживается на поздней стадии, когда прогноз часто не утешительный.
Рак желчного пузыря трудно диагностировать, потому что он часто не вызывает никаких конкретных признаков или симптомов. Кроме того, относительно скрытый характер желчного пузыря делает его более легкодоступным для развития рака желчного пузыря, даже без его обнаружения.
Прогноз (шанс выздоровления) и выбор метода(-ов) лечения зависит от следующих факторов:
Стадия рака (насколько рак распространился из желчного пузыря в другие области организма);
- тип рака желчного пузыря (как раковая клетка выглядит под микроскопом);
- может ли быть рак полностью удален хирургическим путем;
- рак только что диагностирован или он повторяется у пациента (возврат, рецидив).
Рак желчного пузыря можно вылечить только в случае, если он найден прежде, чем успел распространиться от желчного пузыря дальше. И тогда он может быть удален хирургическим путем. Если рак распространился, то паллиативное лечение (лечение не рака как такового, а побочных заболеваний и улучшение общего качества жизни пациента) может контролировать симптомы и осложнения этого заболевания.
Стадии рака желчного пузыря
Есть три способа, как рак распространяется в организме:
Через ткань. Раковые клетки проникают в окружающие нормальные ткани;
- через лимфатическую систему. Раковые клетки проникают в лимфатическую систему и проходят через лимфатические сосуды в другие места в организме;
- через кровь. Раковые клетки проникают в вены и капилляры и с кровью - в другие места в организме.
Когда раковые клетки отрываются от первичной (оригинальной) опухоли и путешествуют через лимфатическую систему или кровь в другие места в организме, могут образовываться другие (вторичные) опухоли. Это процесс метастазирования. Вторичные (метастатические) опухоли - того же типа рака, что и первичная опухоль. Например, если рак молочной железы распространяется на кости, то раковые клетки в костях – это фактически клетки рака молочной железы. И заболевание в результате - метастатический рак молочной железы, а не рак костей.
Следующие этапы используются для характеристики рака желчного пузыря:
- Стадия 0 (рак на месте). Аномальные клетки находятся во внутреннем слое желчного пузыря (в слизистой оболочке). Эти аномальные клетки могут стать раковыми и позже распространиться в соседние здоровые ткани.
- Стадия I. Рак сформировался и распространился за пределы внутреннего (слизистого) слоя ткани с кровеносными сосудами или мышечного слоя желчного пузыря. Этот этап делится на стадии IA и IB.
- Стадия IA. Рак распространился за пределы внутреннего (слизистого) слоя соединительной ткани или мышц (мышечного слоя) желчного пузыря.
- Стадия IB. Рак начал распространяться за пределы мышечного слоя желчного пузыря и соединительной ткани вокруг мышц.
- Стадия II. Рак распространился за пределы мышечного слоя желчного пузыря и соединительной ткани вокруг мышц. Этот этап делится на стадии IIA и IIB.
- Стадия IIA. Рак распространился за пределы висцеральной брюшины (ткани, которая покрывает желчный пузырь) и / или печени и / или одного из соседних органов - например, желудка, тонкой кишки, толстой кишки, поджелудочной железы, желчных протоков или вне печени.
- Стадия IIB. Рак распространился за пределы внутреннего слоя соединительной ткани желчного пузыря и близлежащих лимфатических узлов, или на слой мышц и близлежащих лимфатических узлов, или за мышечный слой соединительной ткани вокруг мышц и на близлежащие лимфатические узлы, или через висцеральную брюшину - в печень и / или в один из соседних органов - например, желудок, тонкую кишку, толстую кишку, поджелудочную железу или желчные протоки вне печени.
- Стадия IIIA. Рак распространился через тонкие слои ткани, которые покрывают желчный пузырь, в печень и / или в один из соседних органов - например, желудок, тонкую кишку, толстую кишку, поджелудочную железу или желчные протоки вне печени.
- Стадия IIIB. Рак распространился на близлежащие лимфатические узлы, а также за пределы внутреннего слоя желчного пузыря, на слой ткани с кровеносными сосудами или мышечный слой, или за пределы мышечного слоя соединительной ткани вокруг мышц, либо через тонкие слои ткани, которые покрывают желчный пузырь, в печень и / или в один из соседних органов - например, желудок, тонкую кишку, толстую кишку, поджелудочную железу или желчные протоки вне печени.
- Стадия IVA. Рак распространился на главный кровеносный сосуд печени или на более двух соседних органов или другие области, помимо печени. Рак может распространиться на близлежащие лимфатические узлы.
- Стадия IVB. Рак распространился на лимфатические узлы вдоль крупных артерий в брюшной полости и / или вблизи нижней части позвоночника, или на органы в местах, удаленных из желчного пузыря.
Лечение рака желчного пузыря
При раке желчного пузыря этапы лечения также сгруппированы в соответствии с тем, как этот вид рака можно лечить. Есть две группы лечения:
- Локализованный рак (этап I). Когда рак обнаружен в стенке желчного пузыря, его могут полностью удалить хирургическим путем;
- Неоперабельный, рецидивирующий или метастатический рак (этапы II, III и IV). Неоперабельный рак не может быть полностью удален хирургическим путем. Большинство пациентов с раком желчного пузыря имеют неоперабельный рак.
Рецидивом рака является рак, который повторяется (рецедив) после того, как был ранее обработан. Рак желчного пузыря может вернуться в желчный пузырь или в другие части тела. Метастазы рака распространяются от основного места - оттуда, откуда рак начался, в другие места в организме. Метастатический рак желчного пузыря может распространиться на окружающие ткани и органы всей брюшной полости или в отдаленные части тела.
Типы стандартного лечения
Хирургия для ранней стадии рака желчного пузыря
 Могут быть следующие варианты операции, если у пациента обнаружен рак желчного пузыря на ранних стадиях:
Могут быть следующие варианты операции, если у пациента обнаружен рак желчного пузыря на ранних стадиях:
Холецистэктомия. Ранний рак желчного пузыря, который ограничен лишь областью желчного пузыря, обрабатывают операцией по удалению желчного пузыря (холецистэктомией). Эта операция может быть проведена стандартным открытым методом, а может быть выполненна лапароскопическим доступом.
Операция по удалению желчного пузыря и части печени. Рак желчного пузыря, который выходит за пределы желчного пузыря в печень, иногда лечится операцией по удалению желчного пузыря, части печени и желчевыводящих путей, которые окружают желчный пузырь.
Медикам до сих пор не ясно, может ли дополнительное лечение после успешной операции увеличить шансы, что рак желчного пузыря не вернется. Некоторые исследования показали, что это так, поэтому в ряде случаев врач может рекомендовать химиотерапию, лучевую терапию или комбинацию того и другого после операции. Каждому пациенту нужно обязательно обсудить потенциальные преимущества и риски и решить, что кому подходит.
Лечение поздних стадий рака желчного пузыря
Хирургия не может вылечить рак желчного пузыря, который распространился на другие участки тела. Вместо этого врачи используют методы лечения, которые могут облегчить симптомы рака.
Варианты лечения на поздних стадиях:
- Химиотерапия. Химиотерапия - медикаментозное лечение, которое использует химические вещества, убивающие раковые клетки. Химиотерапия в лечении рака использует наркотики, чтобы остановить рост раковых клеток либо убить эти клетки и прекратить процесс их деления. Лекарства химиотерапии принимают внутрь или вводят их в вену или мышцу. Лекарства поступают в кровоток и могут достигать раковых клеток по всему организму (системная химиотерапия). Или же лекарственные средства вводятся непосредственно в спинномозговую жидкость, орган или полость тела (например, живот), воздействуя на раковые клетки в данных участках (региональная химиотерапия). Способ химиотерапии зависит от типа и стадии злокачественного процесса;
 - Лучевая (радиационная) терапия, или облучение.
Это способ лечения рака, который использует высокую энергию рентгеновских лучей или других видов излучения для уничтожения раковых клеток. Есть два типа лучевой терапии – внешняя и внутренняя. Внешняя лучевая терапия использует аппаратуру за пределами тела, чтобы направить излучения на рак. Внутренняя лучевая терапия использует радиоактивные вещества в запечатанных иглах, семенах, проводах или катетерах, которые размещаются непосредственно вблизи рака. Способ лучевой терапии зависит от типа и стадии рака, который в данный момент лечат;
- Лучевая (радиационная) терапия, или облучение.
Это способ лечения рака, который использует высокую энергию рентгеновских лучей или других видов излучения для уничтожения раковых клеток. Есть два типа лучевой терапии – внешняя и внутренняя. Внешняя лучевая терапия использует аппаратуру за пределами тела, чтобы направить излучения на рак. Внутренняя лучевая терапия использует радиоактивные вещества в запечатанных иглах, семенах, проводах или катетерах, которые размещаются непосредственно вблизи рака. Способ лучевой терапии зависит от типа и стадии рака, который в данный момент лечат;
- Радиационная терапия сенсибилизаторами. Радиосенсибилизаторы - это лекарства, которые делают опухолевые (раковые) клетки более чувствительными к лучевой терапии. Объединение лучевой терапии и радиосенсибилизаторов может убить больше раковых клеток;
- Терапия гипертермией: лечение, в котором ткани тела подвергаются воздействию высоких температур, что повреждает и убивает раковые клетки или делает их более чувствительными к воздействию лучевой терапии и некоторых противоопухолевых препаратов;
При расширенном раке желчного пузыря в желчных протоках может образоваться непроходимость и вызвать дальнейшие осложнения. Могут помочь процедуры снятия этой блокировки. Например, хирурги могут разместить полую металлическую трубку (стент) в канале и держать канал открытым, или хирургическим путем перенаправить заблокированные желчные протоки.
– злокачественная опухоль (чаще аденокарцинома или плоскоклеточный рак) тканей желчного пузыря. Рак желчного пузыря протекает с болями в правом подреберье, тошнотой, рвотой, потерей массы тела, желтухой. При диагностике рака желчного пузыря учитываются данные УЗИ, пункции желчного пузыря, холецистографии, КТ, МРТ, РХПГ, диагностической лапароскопии. С целью радикального лечения рака желчного пузыря необходимо проведение холецистэктомии, резекции правой доли печени, иногда – панкреатодуоденэктомии.

Общие сведения
Рак желчного пузыря встречается в 2-8% наблюдений. В гастроэнтерологии , среди злокачественных новообразований органов ЖКТ, рак желчного пузыря занимает пятое место. Опухолевый процесс в желчном пузыре выявляется преимущественно у женщин старше 50 лет. По морфологическому типу первичный рак желчного пузыря в 70-80% представлен аденокарциномой различной дифференцировки, в остальных – плоскоклеточным или папиллярным раком.
Опухолевый рост обычно начинается в области дна пузыря или его шейки; в дальнейшем распространяется на холедох и пузырный проток, печень, прилежащие анатомические структуры (желудок, двенадцатиперстную кишку, толстый кишечник). Рак желчного пузыря часто сочетается с раком внепеченочных желчных путей . Метастазирование рака желчного пузыря чаще всего происходит в регионарные лимфоузлы, печень, брюшину, сальник, яичники, плевру.

Причины
Две трети случаев рака желчного пузыря развивается на фоне длительного предшествующего течения желчнокаменной болезни или хронического холецистита . Наиболее часто опухоль возникает в кальцифицированном желчном пузыре. Считается, что канцерогенезу способствует травмирование слизистого слоя пузыря перемещающимися желчными камнями.
К фоновым заболеваниям, предрасполагающим к возникновению рака желчного пузыря, относят полипы и кисты желчного пузыря , кальциноз, сальмонеллез , хеликобактерную инфекцию. В группу повышенного риска по развитию рака желчного пузыря входят курильщики, люди, страдающие ожирением , злоупотребляющие алкоголем, контактирующие с химическими канцерогенами, питающиеся преимущественно жирной и жареной пищей.
Классификация
Клиническая классификация по системе TNM выделяет следующие стадии рака желчного пузыря.
- Tis – преинвазивный рак желчного пузыря
- Т1 – прорастание опухолью слизистого (Т1а) или мышечного слоя (T1b) стенки желчного пузыря
- Т2 – инвазия стенки желчного пузыря вплоть до серозного слоя; инфильтрация в печень отсутствует
- ТЗ – прорастание опухолью серозной оболочки с распространением на висцеральную брюшину или печень (глубина инвазии до 2 см)
- Т4 – инвазия в печень на глубину более 2 см либо прорастание в другие органы (желудок, 12-перстную кишку, ободочную кишку, сальник, поджелудочную железу, внепеченочные желчные пути).
- N0 - метастатическое поражение регионарных лимфоузлов не определяется
- N1 – имеется поражение лимфатических узлов общего и околопузырного желчного протока либо ворот печени
- N2 – метастазы в лимфоузлы 12-перстной кишки, головки поджелудочной железы, воротной вены, верхней мезентериальной или чревной артерий.
- М0 - отдаленные метастазы не выявляются
- M1 - определяются отдаленные метастазы рака желчного пузыря.
Симптомы рака желчного пузыря
На ранних этапах рак желчного пузыря развивается бессимптомно. Чаще всего местнораспространенный рак желчного пузыря является случайной гистологической находкой при холецистэктомии по поводу калькулезного холецистита .
По мере увеличения образования появляются малоспецифические проявления: слабость, снижение аппетита, периодически возникающая тупая боль в правом подреберье и эпигастрии, похудание, повышение температуры тела до субфебрильных значений. В дальнейшем присоединяется желтуха, тошнота, рвота, кожный зуд, изменяется окраска кала (светлеет) и мочи (темнеет). При закупорке опухолью желчных протоков возникает водянка или эмпиема желчного пузыря , холангит , вторичный билиарный цирроз печени .
Вовлечение печени в опухолевый процесс сопровождается нарастанием признаков печеночной недостаточности - вялости, адинамии, замедления психических реакций. В поздних стадиях рака желчного пузыря у пациентов выявляется канцероматоз брюшины , асцит , кахексия. В редких случаях клиника рака желчного пузыря разворачивается молниеносно и протекает с явлениями тяжелейшей интоксикации, сепсиса .
Диагностика
Ввиду длительной бессимптомности рака желчного пузыря и малоспецифичности его проявлений до 70% случаев заболевания диагностируются уже в поздних неоперабельных стадиях. При пальпации живота определяется гепатомегалия , увеличенный желчный пузырь, спленомегалия , иногда - инфильтрат в брюшной полости. Характерными изменениями биохимических проб служат повышение значений билирубина крови, трансаминаз, уровня щелочной фосфатазы. Специфическим лабораторным тестом на рак желчного пузыря является определение в крови маркера - ракового антигена 19-9 (СА 19-9).
УЗИ печени и желчного пузыря выявляет увеличение размеров органов, утолщение и неравномерную плотность стенок пузыря, дополнительные эхо-сигналы в его просвете и т. д. При первичном раке желчного пузыря в печени могут определяться метастазы . В сомнительных случаях прибегают к прицельной чрескожной биопсии желчного пузыря или биопсии печени с последующей морфологической верификацией материала. Для выяснения заинтересованности других органов выполняется расширенное УЗИ брюшной полости .
С целью уточняющей инструментальной диагностики может применяться холецистография , чрескожная чреспеченочная холангиография , ретроградная холангиопанкреатография , КТ и МРТ, холесцинтиграфия. С целью определения операбельности рака желчного пузыря в ряде случаев показано проведение диагностической лапароскопии.
Лечение рака желчного пузыря
Радикальное лечение рака желчного пузыря предполагает раннее хирургическое вмешательство. При местнораспространенном раке желчного пузыря (Т1-Т2) адекватным объемом может служить простая или расширенная холецистэктомия. При необходимости удаления желчных протоков производится наложение гепатикоеюноанастамоза. При стадии Т3 объем оперативного вмешательства будет включать холецистэктомию, резекцию правой доли печени, по показаниям - панкреатодуоденэктомию .
В случае неоперабельного рака желчного пузыря проводятся паллиативные вмешательства, направленные на уменьшение желтухи. Они могут включать реканализацию протоков (эндоскопическое стентирование), наложение холецистодигестивных анастомозов, наложение наружного желчного свища путем чреспеченочной пункции и др. После хирургических вмешательств, а также при нерезектабельном раке желчного пузыря применяется лучевая и химиотерапия .
Прогноз и профилактика рака желчного пузыря
Отдаленный прогноз при раке желчного пузыря в целом неблагоприятен, поскольку заболевание в большинстве случаев диагностируется довольно поздно. Неблагоприятный исход наблюдается при выявлении отдаленных метастазов, невозможности радикального удаления опухоли. Результаты выживаемости после радикальных вмешательств противоречивы: имеются данные о 5-летней выживаемости 12-40% пациентов.
Профилактикой рака желчного пузыря является устранение и ослабление действия факторов риска: своевременное лечение ЖКБ, отказ от нездоровых привычек и питания, достаточная физическая активность, поддержание оптимального веса и др.
Рак желчного пузыря является достаточно редкой патологией и встречается чаще у пожилых людей. Практически во всех случаях сопровождается наличием желчных камней и хроническими воспалительными процессами.
В стенке органа встречаются опухоли различной гистологической структуры, но чаще диагностируется аденокарцинома. Она характеризуется быстрым прорастанием в печень, поражением лимфоузлов и метастазированием в легкие и кости. По МКБ 10 заболевание кодируется шифром С23.
Первые симптомы рака желчного пузыря часто обусловлены наличием желчных камней. Пациенты жалуются на .
Диагностику усложняет тот факт, что признаки рака желчного пузыря долгое время отсутствуют, единственным симптомом может быть образование округлой формы в области органа. Его определяет только врач во время пальпации. Оно отличается особенной «каменистой плотностью».
Если опухоль локализуется около шейки , уже на ранних стадиях появляется желтуха, обусловленная сдавлением желчных протоков. Но в большинстве случаев наблюдается тотальное поражение органа.
Больные отмечают следующие изменения в состоянии:
- снижение веса;
- слабость;
- потерю аппетита;
- кожный зуд;
- желтушность склер;
- обесцвечивание стула;
- вздутие живота;
- диспепсические расстройства.
Патология не имеет характерных симптомов и проявлений на ранних стадиях. Заболевание можно заподозрить, если на фоне хронического холецистита отмечается резкое похудание и упадок сил. На более поздних стадиях наблюдается анемия, лихорадка, лейкоцитоз. При прорастании опухоли в печень выявляется асцит, кахексия.
Заболевание в основном встречается у женщин, что также затрудняет диагностику. Первые симптомы у женщин часто путают с недомоганиями менопаузального периода. Появляется повышенная утомляемость, отвращение к жирной пище, тошнота, запоры, боли в глубине живота.
Стадии
По классификации TNM в развитии рака желчного пузыря выделяют такие стадии:
| Название стадии | Характеристика |
|---|---|
| Tis | В тканях органа скапливаются атипичные клетки |
| T1 | происходит формирование злокачественной опухоли |
| T1a | рак поражает слизистую оболочку |
| T1б | происходит прорастание в мышечный слой |
| T2 | поражается околомышечная ткань, лимфатические узлы |
| T3 | опухоль распространяется на печень или другой близлежащий орган |
| T4 | множественные метастазы поражают внепеченочные органы и структуры, воротную вену |
Преинвазивная форма
Преинвазивная форма не проявляется клинически. Обнаружить ее можно только путем гистологического обследования. В тканях обнаруживаются клетки или их скопления. Развитие такого рака может продолжаться несколько лет и характеризоваться небольшими отклонениями в функции органа. Под действием неблагоприятных условий он переходит в инвазивную форму. Скорость прогрессирования зависит от иммунитета и сопутствующих заболеваний больного.

Опухоль в желчном пузыре
Метастазы в печень и окружающие органы
Опухоль увеличивается в размере, прорастает в глубоколежащие слои, окружающие ткани и органы.
Инвазивная форма рака характеризуется множественными осложнениями:
- асцит;
- депрессивные расстройства;
- увеличение печени;
- сепсис.
Первые симптомы и проявления появляются только на этой стадии. Боль, обусловленная опухолью тупая, ноющая, носит постоянный характер. По мере распространения процесса она становится нестерпимой.
Позже присоединяются признаки интоксикации:
- резкое похудание;
- повышенная утомляемость;
- ночная потливость;
- потеря аппетита;
- повышение температуры тела.
Если пациент предъявляет эти жалобы и не связывает их с какими-либо причинами, врач обязан провести обследования для исключения новообразования.
Наиболее часто рак желчного пузыря распространяется на следующие органы:
- яичники;
- легкие;
- лимфоузлы.
Рак желчного пузыря с метастазами в печень отмечается у 85-90% умерших больных.
 На втором месте по распространению метастазов находятся легкие. У больного появляется одышка, кашель с мокротой, осиплость голоса.
На втором месте по распространению метастазов находятся легкие. У больного появляется одышка, кашель с мокротой, осиплость голоса.
При метастазировании в яичники у женщин появляются признаки альгодисменореи, нарушения мочеиспускания, запоры или диарея, болезненность молочных желез.
При лимфогенном метастазировании поражаются лимфатические узлы печеночно-двенадцатиперстной связки, затем панкреатодуоденальные.
Прогноз жизни
В большинстве случаев рак желчного пузыря диагностируется слишком поздно и является возрастной болезнью. Радикальное лечение не всегда возможно. Поэтому смертность достаточно высокая. Существенно снижают прогноз выживаемости то, что опухоль малочувствительна к химио- и радиотерапии.
Важно! Выживают только пациенты с опухолью 1 стадии, если она случайно выявлена при удалении органа во время холецистита.
Прогноз жизни даже после хирургического вмешательства неблагоприятный. Только 10 % оперированных больных переживают 5 летний рубеж.
По каким проявлениям можно определить?
Диагностика опухоли достаточно затруднительна, рентгенологические методы малоинформативны. Чаще новообразование выявляется во время оперативного вмешательства на печени или желчных протоках.
В связи с этим, назревает вопрос: есть ли шанс определить рак желчного пузыря на ранней стадии и как это сделать. Базовым методом в диагностике заболевания является УЗИ.
Как выглядит на УЗИ?
Рак желчного пузыря на УЗИ проявляется наличием диффузных или очаговых утолщений стенок органа, полипообразными внутриполостными образованиями. На начальных стадиях наблюдается сохранение просвета органа, в котором отмечаются неравномерные, фиксированные к стенке тканевые массы. Они не дают акустической тени и не смещаются при изменении положения тела.
Если просвет не определяется, что бывает на запущенных стадиях, то в проекции органа наблюдаются массы неоднородной структуры с высокой эхогенностью.
Косвенные признаки опухоли на УЗИ:
- лимфаденопатия в области головки поджелудочной железы;
- кальцификация стенки пузыря.
При распространении опухоли диагностируется инфильтрация тканей печени, расширение внутрипеченочных протоков, .
УЗИ с пробным завтраком

При наличии опухоли сократительная способность органа снижается или вовсе отсутствует. Для определения его функционального состояния применяется такой метод исследования, как УЗИ желчного пузыря с пробным завтраком.
Сначала проводится осмотр желчного пузыря в покое, натощак. Затем пациенту предлагается позавтракать, обычно рекомендуют съесть 2 яичных желтка, 200 г сметаны, в редких случаях используется раствор сорбита. Затем выполняют повторное сканирование через 15 и 45 минут после завтрака.
В ходе процедуры оцениваются размеры органа, его сократительная функция.
Другие диагностические методы
Для уточнения диагноза используют дополнительные методы исследования:
- лапароскопия;
- компьютерная томография.
МРТ дополняет УЗИ, позволяя произвести дифференциальную диагностику образования в желчном пузыре, выявить ее распространенность и стадию.
Лапароскопия дает возможность визуализировать точную локализацию опухоли и выполнить ее биопсию.
Компьютерная томография дает дополнительную информацию о степени инвазии в печень, поражении лимфоузлов. Для оценки инвазии в сосуды проводят болюсное усиление с омниопаком.
Также для подтверждения опухоли проводятся лабораторные исследования:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- опухолевые маркеры.
На поздних стадиях в анализе крови наблюдается снижение гемоглобина, лейкоцитоз, повышенное СОЭ.
В биохимическом исследовании отмечается высокая концентрация билирубина, мочевины, креатинина.
В общем анализе мочи обнаруживаются желчные пигменты, белок и цилиндры, что говорит о развитии гепаторенального синдрома.
При наличии новообразования в желчном пузыре повышается уровень СА 19-9 и СЕА.

Для подтверждения опухоли проводят анализ крови
Лечение
Вопрос о том, что делать, когда диагностирован рак желчного пузыря, беспокоит многих больных, имеющих в анамнезе желчнокаменную болезнь и находящихся в группе риска.
Хирургическое лечение рака желчного пузыря возможно лишь на ранних этапах развития опухолевого процесса. Если образование распространилось на слизистую и подслизистую оболочку выполняют холецистэктомию. В случае обширной распространенности проводят с 4 и 5 сегментами печени, регионарных лимфоузлов и гепатодуоденальной связки.
После оперативного вмешательства используется адьювантная химиотерапия фторурацилом и гемцитабином, чтобы исключить дальнейшее возникновение раковых клеток.
При неоперабельной опухоли показана паллиативная помощь в виде химиолучевой терапии. Она включает облучение самого новообразования и лимфоузлов. В качестве обезболивающих средств используются ненаркотические анальгетики.
Причины и меры профилактики
По данным статистики в 80-100 % случаев рак желчного пузыря сочетается с желчнокаменной болезнью. Специалисты полагают, что не последнюю роль в развитии опухоли играют следующие факторы:
Так как рак желчного пузыря имеет тесную связь с калькулезным холециститом, основной мерой профилактики является . Больные с , дискинезией желчевыводящих путей должны проходить УЗИ не менее 1 раза в год.
Чтобы снизить риск возникновения желчнокаменной болезни необходимо правильно питаться, держать вес в норме.
Заключение
- Симптомы рака желчного пузыря неспецифичны, что существенно затрудняет постановку диагноза.
- Заболевание имеет тенденцию к быстрому прогрессированию.
- Лечение не всегда дает положительный эффект. В большинстве случаев больной погибает в течение 1-2 лет после выявления рака.
Раковое новообразование в желчных протоках встречается относительно редко. Но патология тяжело поддается лечению из-за труднодоступности желчевыводящих путей.
Среди онкологических патологий органов пищеварительной системы рак желчных протоков занимает 6-е место по частоте возникновения. Заболеванию подвержены как молодые, так и люди преклонного возраста. Согласно статистике, 2/3 случаев холангиокарцином, как еще называют специалисты эту патологию, зафиксированы у женщин старше 65 лет.
Злокачественное новообразование может возникнуть на любом уровне желчевыводящей системы. Оно затрагивает самые мелкие протоки или более крупные каналы, выводящие биологически активную жидкость.
Тип рака желчных протоков определяется специалистами в зависимости от места возникновения образования. Внепеченочная опухоль развивается в протоках, находящихся за пределами печени. Нередко измененные клетки возникают и начинают размножаться в месте слияния правого и левого печеночных протоков.
Частота возникновения этой разновидности рака желчных протоков достигает 60% среди всех холангиокарцином.
Опухоль разделения общего протока развивается относительно медленно, но характеризуется труднодоступностью при хирургическом лечении. А также внепеченочные опухоли желчных протоков появляются в месте впадения выводящих каналов в двенадцатиперстную кишку.
Внутрипеченочное новообразование встречается значительно реже, чем внепеченочное. Опухоли при таком типе развиваются в протоках, расположенных в толще печеночной ткани.
Причины появления рака
Множество пациентов, которым был выставлен диагноз холангиокарцинома, не имеют в анамнезе никаких факторов, способных спровоцировать недуг. Но существует несколько состояний, значительно увеличивающих риск возникновения рака желчных протоков.
Воспаления
Люди с хроническими воспалительными заболеваниями находятся в группе риска. К таким патологиям относится язвенный колит, при котором страдает кишечник, и первичный – воспаление желчных протоков. Холецистит также может стать причиной онкопатологии.

Аномалии в развитии протоков
Наличие врожденных аномалий желчных протоков также способно привести к возникновению ракового образования. Такими патологиями считаются болезнь Кароли, связанная с генной мутацией, при которой внутрипеченочные протоки имеют расширения кистозного характера, а также киста общего протока. Папилломы, разросшиеся в желчном протоке, или доброкачественные опухоли из эпителиальной ткани – также частая причина рака.
Другие причины
Преклонный возраст считается фактором, провоцирующим многие онкопатологии, в том числе и опухоль желчных протоков. Кроме него, врачи обращают внимание на другие возможные причины болезни:
- синдром Линча (наследственная форма рака толстого кишечника без полипоза);
- болезнь Крона (хроническое грануломатозное воспаление желудочно-кишечного тракта);
- курение;
- рентгендиагностика с использованием диоксида тория в качестве контраста.
В последнее время ученые придерживаются мнения, что возникновение рака желчных протоков связано с вирусными гепатитами (В, С), а также вирусом иммунодефицита человека.

Симптомы онкопатологии желчевыводящих протоков
Коварство болезни заключается в том, что на ранней стадии о ней не дает знать ни один симптом. Но по мере развития онкологического процесса возникают неприятные ощущения, выраженность которых зависит от месторасположения опухоли.
Чаще всего из-за нарушения нормального оттока желчи возникает . Этот симптом проявляется пожелтением кожи, белков глаз. Моча окрашивается в темный цвет, а каловые массы, наоборот, обесцвечиваются и становятся грязно-белого оттенка. Больные люди жалуются на такой симптомокомплекс:
- нестерпимый зуд;
- боли в животе и в области правого подреберья;
- появление слабости и быстрой утомляемости;
- отсутствие аппетита;
- внезапное похудение.
При легком постукивании по правому боку человек чувствует выраженный дискомфорт и замечает, что желчный пузырь вздут, хотя саму опухоль прощупать практически невозможно.
У большинства больных раком желчного пузыря температура тела остается нормальной. Но вследствие застоя и развивающегося из-за него воспаления иногда возникает гипертермия. Застойные явления также приводят к нарушению функций печений, .
Любой симптом из перечисленных выше может сопутствовать не только раку желчных протоков. Но чтобы не запустить заболевание, едва почувствовав недомогание, необходимо как можно скорее обратиться за врачебной помощью.

Диагностика заболевания
Диагноз «рак желчных путей» выставляется только после того, как больной прошел полное обследование. Оно предполагает комплекс лабораторных анализов и аппаратные методы диагностики.
Результаты анализа капиллярной крови (клинического) показывают снижение уровня гемоглобина и одновременное превышение нормы лейкоцитов и тромбоцитов. А также увеличивается СОЭ.
Биохимическое исследование выявляет высокое содержание желчного пигмента билирубина, активность щелочной фосфатазы и фермента ГГТП. Анализы крови на онкомаркеры РЭА и СА-19-19 позволяют обнаружить в сыворотке крови присутствие специфических для онкообразований ЖКТ антигенов.
Ультразвуковое обследование
УЗИ органов брюшной полости дает возможность узнать объективную картину состояния печени, желчного пузыря и выявить, какой именно проток поражен опухолью. Процедуру обычно проводят в утренние часы натощак. Ультразвуковое обследование абсолютно безболезненно для пациента.
Томография
Метод диагностики, позволяющий получить послойное изображение пораженной области в разных проекциях. Чтобы выявить локализацию и размеры опухоли, перекрывшей путь для оттока желчи, применяют томографию:
- компьютерную;
- спиральную;
- магнитно-резонансную.

Подготовка к обследованию заключается в отказе пациента от еды и питья на протяжении 4-6 часов, предшествующих томографии. Иногда требуется введение контрастного вещества для более четкого изображения.
Биопсия
Основываясь на полученных в результате проведенных анализов, УЗИ и томографии сведений, специалист назначает пациенту с подозрением на рак желчевыводящих путей биопсию. Этот диагностический метод позволяет окончательно убедиться в том, что новообразование носит злокачественный характер. В проток вводится специальный инструмент, который отщипывает небольшой образец ткани для исследования. Чтобы максимально точно произвести забор материала для анализа биопсию проводят под ультразвуковым контролем.
Гистологическое исследование клеток полученного образца позволяет окончательно подтвердить или опровергнуть возможность онкологии.
Эндоскопия
Метод эндоскопической холангиопанкреатографии – один из наиболее информативных видов обследования при подозрении на холангиокарциному. Во время процедуры в проток через двенадцатиперстную кишку при помощи эндоскопа вводится контраст. Врач получает четкое изображение исследуемого участка, а также имеет возможность взять ткань для анализа.
Рентгеновское обследование
Еще один способ подтвердить диагноз – провести эндоскопическую ретроградную холангиографию. В печень при помощи тонкой иглы доктор вводит контрастное вещество, которое заполняет желчный проток. После этого делают рентгеновские снимки.

При ангиографии контраст вводят в кровеносное русло. Процедура позволяет обнаружить прорастание опухоли в сосуды печени, которые находятся близко к протокам, где возник онкологический процесс.
Методы терапии
При таком заболевании, как рак желчных протоков, выбор терапевтической стратегии обусловлен стадией, на которой пациент обратился за помощью. Чтобы определить ее, специалисты проводят обследование лимфоузлов желчной системы. Первая стадия болезни лучше всего поддается лечению. При ней рак затрагивает желчевыводящий путь изнутри или захватывает всю его стенку, но не поражает окружающие ткани.
Каждая следующая степень развития патологического процесса характеризуется прорастанием опухоли в печень, желчный пузырь или поджелудочную железу. А также распространением раковых клеток на лимфоузлы и другие органы.
Опухоль желчного протока тяжело поддается лечению. Это связано с труднодоступностью некоторых отделов билиарной системы, в которых обнаруживается опухоль. Основной метод лечения при холангиокарциноме – хирургический. Использование химио- и лучевой терапии остается предметом споров медиков относительно целесообразности в случае рака протоков.
Хирургические методы
На ранней стадии развития онкопроцесса удалению подлежит исключительно пораженный желчевыводящий путь. Оставшиеся здоровые каналы во время операции направляют в кишечник. Это обеспечивает возможность оттока желчи. Опухоль на второй стадии, захватившая ткани печени, также удаляется оперативным путем вместе с пораженными протоками.

Когда рак распространяется за пределы печени на другие органы, опухоль также должна быть удалена. Кроме протоков и печени, может быть прооперирован любой из следующих органов:
- желчный пузырь
- желудок;
- отрезок тонкого кишечника;
- поджелудочная железа;
- близлежащие лимфоузлы.
Паллиативные операции
В особых случаях, когда доступ к опухоли невозможен, или операция по ее удалению не может быт проведена из-за значительного распространения процесса, хирурги-онкологи используют методы, направленные на облегчение состояния больного. В первую очередь врачи стараются освободить путь для нормального оттока желчи.
Во время операции создаются обходные каналы для вытекания секрета из печени в кишечник. При блокировании опухолью двенадцатиперстной кишки хирургическим путем соединяется желудок и непострадавший сегмент кишечника.
Еще один эффективный прием – . Во время операции хирурги вводят в него специальную трубку, которая затем раскрывается, обеспечивая нормальный отток. Недостатком такого вида лечения считается необходимость замены трубки через каждые 3-4 месяца, иначе она засоряется. Указывать на это может такой симптом, как появление желтухи вместе с высокой температурой.
Подобное болезненное состояние нельзя игнорировать. О возникновении недомогания обязательно нужно сразу же сообщить лечащему доктору. Кроме замены стента, может быть назначена антибиотикотерапия.

Трансплантация печени также проводится в случае неоперабельной формы рака протоков. Но из-за проблем с получением подходящего донорского органа этот метод лечения не слишком распространен. Чаще проводят пересадку доли органа от донора-родственника. Лечение таким методом связано с высоким риском отторжения, поэтому пациенту приходится принимать иммунодепрессанты и другие препараты, способные вызвать ухудшение состояния из-за появления побочных эффектов:
- повышения артериального давления;
- гиперхолестеринемии;
- возникновения сахарного диабета;
- снижения прочности костей;
- ухудшения работы почек.
Радиотерапия
Для уничтожения клеток рака применяют лечение лучами с высоким энергетическим потенциалом. Пучок радиоактивных лучей проецируется специальным аппаратом в место локализации опухоли. Еще один вариант радиологического лечения связан с внутренним размещением источника излучения в непосредственной близости к раковому образованию.
Лучевая или радиотерапия применяется как дополнительный метод, чтобы снизить риск возобновления онкологического процесса. А также она необходима, когда опухоль слишком велика и не подлежит удалению. В таком случае облучение помогает затормозить ее рост.
Цитотоксические средства (химиопрепараты) назначают больным раком желчных протоков для подавления роста и уничтожения онкоклеток. Этот метод лечения используется, когда после проведенной операции болезнь возвращается. Применяют его и в том случае, если возможность хирургического лечения отсутствует. Назначают химиотерапию, когда при операции не была удалена вся опухоль.

Химиопрепарат воздействует на раковые клетки, уничтожая их. Это вид лечения связан с возникновением сильной интоксикации, ослаблением защитных сил организма. Но далеко не всегда клетки рака желчных путей чувствительны к цитостатикам. В наиболее прогрессивных клиниках сочетают применение химиопрепаратов с воздействием на опухоль высокими температурами.
Лечение проводится одним или несколькими препаратами. Продолжительность курса определяется индивидуально в зависимости от того, как организм больного человека реагирует на химию.
Химиолучевое лечение
Комбинированный терапевтический курс назначается пациентам после операции, при которой был удален пораженный желчевыводящий путь. Применяют комбинацию химио- и лучевой терапии также в случае, если опухоль не может быть удалена.
Фотодинамическое лечение
Этот метод лечения – один из наиболее эффективных при холангиокарциноме. Он основан на использовании фотосенсибилизирующего вещества. Под воздействием световой волны определенной длины препарат вызывает активную химическую реакцию и выделение большого количества кислорода, который и разрушает ткань опухоли. После этого погибшие раковые клетки нейтрализуются фагоцитами.
Фотодинамическое лечение приводит к разрушению кровеносных сосудов, доставляющих питательные вещества и кислород к опухоли. Это также способствует ее нейтрализации. Фотодинамическое лечение может быть использовано как самостоятельно, так и в комплексной схеме терапии.
Заключение
Продолжительность жизни пациента после проведенного лечения в первую очередь зависит от его своевременности. Поэтому медики настаивают на том, чтобы каждый человек хотя бы один раз в год проходил УЗИ органов брюшной полости. Это позволяет выявить патологию, при которой могут поражаться желчевыводящие пути, на ранней стадии.
Тем, кто уже стал пациентом онкологической клиники, необходимо постоянно наблюдаться у лечащего врача и точно выполнять все его назначения. Специалисты рекомендуют в первые 3 года после лечения проверять состояние здоровья через каждые 6 месяцев.
Где находится желчный пузырь и каково его предназначение? Медики шутят, что если вы не знаете о месте нахождения того или иного органа – это хорошо, поскольку означает что они (органы) вас не беспокоят. Но, к сожалению, рано или поздно наступает момент, когда приходиться об этом узнать. И тема нашего разговора – желчный пузырь и его болезни, предупреждает Медобоз.
Находится этот орган в нижней части печени и плотно к ней прилегает. Орган сравнительно небольшой. Шириной около 5 см и протяжностью до 14 см. Функции, которые выполняет желчный пузырь следующие:
- Переваривание жиров
- Замедление увеличения роста патогенной микрофлоры кишечника
- Стимулирование ферментативной активности
- Детоксикация и вывод токсических накоплений из организма.
Болезни желчного пузыря
Related Posts:
Самыми распространенными являются такие патологии как:
- Желчнокаменная болезнь
- Холецистит (воспаляется внутренняя оболочка органа)
- Дискинезия (изменение тонуса)
- Холангит (проблемы с желчевыводящими протоками)
Именно о раке желчного пузыря и пойдет речь далее.
Рак желчного пузыря: причины развития
Рак желчного пузыря, на самом деле – явление, встречающиеся не так уж и часто. Но, тем не менее, рак, к сожалению, все еще остается недугом, причины, развития которого врачи не могут предсказать. Но существует ряд факторов, которые способствуют развитию аденокарценомы в желчном пузыре.
Один из основных факторов – это . Употребление мяса и жирной пищи в больших количествах. Это приводит к тому, что желчь не успевает справляться с переработкой жиров, поступающих в большом количестве. Как результат – застой желчи и негативное ее влияние на стенки желчного пузыря.
То же происходит и в организме заядлых курильщиков, и тех, кто не имеет меры в потреблении алкоголя.
На втором месте в зоне риска находятся люди с сопутствующими хроническими болезнями. Все тот же холецистит, холангит, аденоматозные полипы и другие болезни желчного пузыря могут спровоцировать мутацию клеток органа. Но самой опасной все, же является желчнокаменная болезнь. Дело в том, что наличие камней в пузыре повреждает стенки его слизистой оболочки. Это приводит к воспалениям стенок, и они становятся не защищенными от влияния агрессивных компонентов самой желчи. Таким образом, запускается механизм деления клеток и рост злокачественных новообразований.
Также нельзя не взять во внимание влияние общих, внешненегативных факторов, а именно: загрязнение окружающей среды, повышенной радиации, плохой экологии, вредных условий труда и постоянных контактов с химическими веществами.
Симптомы и признаки заболевания

Начальная стадия заболевания часто проходит тихо и не заметно. Исключения составляют случаи, когда опухоль образуется в районе желчевыводящих путей. Тогда болезнь можно заметить почти сразу.
На начальных стадиях болезни у больных могут возникать вздутие живота, тошнота, болезненные ощущения в правом подреберье, слабость, температура. Такие симптомы часто можно перепутать с гастритом или желчнокаменной болезнью и, таким образом, пропустить начальную стадию более серьезного заболевания. Специалисты называют подобные проявления болезни дожелтушным периодом.
А вот появление самой желтухи у пациента свидетельствует о развитии онкологии. Характерным отличием ее является то, что белки глаз приобретают желто – зеленый окрас. Причина в том, что образовавшаяся опухоль, увеличившись, давит на желчевыводящие протоки. Идет нарушение оттока желчи в двенадцатиперстную. Подобные процессы сопровождаются болями в животе, тошнотой, рвотой, температурой и увеличением размеров печени. Цвет мочи меняется до темно коричневого, а кал наоборот, становится светлым. Больной начинает сильно терять вес, особенно если опухоль начинает пускать метастазы.
Рак желчного пузыря: стадии болезни
Существует 4 стадии развития раковой болезни и одна нулевая (предраковая) стадия. Структурные изменения можно выявить уже на нулевой стадии. В слизистой желчного пузыря можно выявить наличие аномальных клеток, готовых к росту и размножению
Каждую из четырех стадии медики делят на два варианта. Вариант «А» и вариант «В». Это нужно для того, чтоб точнее определять степень локализации самой опухоли. К примеру, если опухоль поразила лишь стенки слизистой желчного пузыря, то такая стадия обозначается как 1А. Если же поражен также и мышечный слой органа, то – 1В.
Если стадию обозначено как 2А, то это свидетельствует о том, что опухоль перешла на соседствующие органы (печень, тонкий, кишечник, желудок).
При стадии 2В рак поражает расположенные по близости лимфатические узлы и мышечную ткань близлежащих органов.
3А – полное поражение какого-либо ближнего органа. 3В – распространение на его кровеносные сосуды и лимфоузлы.
Четвертая стадия. Неоперабельный рак. 4А свидетельствует о том, что болезнь захватила главные кровеносные сосуды соседнего органа. А 4В – о том, что распространение расширилось на крупные артерии, лимфоузлы и удаленные от очага болезни органы.
Диагностика

Диагностирование болезни на дожелтушном периоде – задача не из легких. Ранняя симптоматика заболевания неспецифичная, плюс сопутствующие недуги усложняет раннее диагностирование. Именно по этой причине подозревать онкологию у пациента начинают лишь в случаях, когда увеличенная опухоль давит на близрасположенные органы.
Зачастую пациент, с проблемами пищеварительного тракта, изначально обращается к гастроэнтерологу. При этом больному назначают биохимический анализ крови и УЗД. И уже по результатам, если появляются такие подозрения, пациента направляют к онкологу. В этом случае больного ждет целый комплекс процедур, таких как:
- Томография
- Холангиография
- Эндоскопическая холангипанкреатоскопия
- Лапороскопия
- Биопсия
Только после прохождения всех этих обследований врач может поставить окончательный диагноз.
Лечение
Конечно, избежать летального исхода и излечиться от этой коварной болезни можно только при условии раннего диагностирования заболевания. А его, как мы писали выше, очень сложно выявить на ранних стадиях, и пациенты очень часто обращаются за помощью на 2 или даже третьей стадии. Если опухоль диагностирована вовремя, и раковые клетки не распространились за пределы желчного пузыря, тогда проблема решается посредством хирургического вмешательства. Другими словами просто удаляют больной орган. При современных технологиях такие операции проводятся при минимальных разрезах и потерях крови. Далее больному прописывают курс химиотерапии с последующим посещением врача дважды в год.
На более поздних стадиях (2-3) опухоль уже вышла за пределы пузыря, и хирургические манипуляции становятся невозможными. Причина в том, что в таком случае придется удалять вместе с желчным пузырем еще и сопутствующие, пораженные болезнью органы. А такие действия приводят к очень большим осложнениям. Поэтому, при выявлении болезни на второй и третьей стадиях проводится паллиативное лечение. Такой тип лечения направлен на уменьшение размера опухоли, частичное уничтожение мутирующих клеток рака и уменьшения болевого синдрома. В желчные протоки могут вставляться катетеры, обеспечивающие отток желчи. Паллиативный метод лечения включает в себя лучевую и химиотерапию. Облучение может быть общим или точечным. То-есть таким, что воздействует непосредственно на опухоль.
Четвертая стадия рака – неизлечима. Ни операция на паллиативные методы не дадут никаких результатов. Время жизни больного идет на недели. Максимум до трех месяцев.
Питание и диета после лечения
Желчный пузырь участвует в процессе пищеварения. Поэтому его удаление не может не сказаться на дальнейшем питании пациента.
Потребление пищи теперь должно происходить небольшими порциями. Количество приемов в день от этого увеличится до шести раз. Еда должна быть приготовлена на пару или вареная. Измельченными порциями. После удаления желчного пузыря всеравно сохраняются желчевыводящие пути. Поэтому нужно следить за их своевременным опорожнением, иначе неизбежен застой желчи.
После удаления желчного пузыря категорически запрещена:
- Жирная пища
- Продукты, содержащие холестерин в больших дозах
- Алкоголь
- Острые продукты
- Маринованные
- Соленые
- Газообразующие
- Слишком горячая еда
- Слишком холодная еда
Все это может спровоцировать спазм желчевыводящих путей. Стоит позаботиться об обеспечении минимальной нагрузки на желудочно-кишечный трак и желчевыводящие каналы.
Итоги

К сожалению, не существует никаких мер по предотвращению этого страшного недуга. Самая лучшая профилактика на сегодняшний день – это здоровый образ жизни. Сюда входит и поддержание веса в норме, и регулярная физическая активность. Отказ от никотина также снизит шансы на образование раковых клеток.
Систематическое обследование организма. Своевременное лечение камней в желчном пузыре снизит риск хронических воспалений, а, следовательно, и риск развития раковых клеток. От правильности питания также зависит очень многое. Но не стоит забывать, что придерживание всех этих мер значительно снизит риск возникновения онкозаболевания, но никак не дает 100% гарантии. Эта болезнь до сих пор до конца не изучена, и вакцины или другого универсального средства от нее пока нет.