Cum să vezi bronșita pe o radiografie și cum să o vindeci. Ce este r poza bronșitei R poza bronșitei ce
Citeste si
este un proces inflamator difuz progresiv la nivelul bronhiilor, care duce la o restructurare morfologică a peretelui bronșic și a țesutului peribronșic. Exacerbările bronșitei cronice apar de mai multe ori pe an și apar cu tuse crescută, spută purulentă, dificultăți de respirație, obstrucție bronșică, febră de grad scăzut. Examinarea bronșitei cronice include examinarea cu raze X a plămânilor, bronhoscopia, analiza microscopică și bacteriologică a sputei, funcției respiratorii etc. În tratamentul bronșitei cronice, terapia medicamentoasă este combinată (antibiotice, mucolitice, bronhodilatatoare, imunomodulatoare), bronhoscopie sanitară. , oxigenoterapie, kinetoterapie (inhalatorie, masaj, gimnastică respiratorie, electroforeză medicamentoasă etc.).
ICD-10
J41 J42

Informatii generale
Incidența bronșitei cronice în rândul populației adulte este de 3-10%. Bronșita cronică este de 2-3 ori mai probabil să se dezvolte la bărbații în vârstă de 40 de ani. În pneumologia modernă, se vorbește despre bronșită cronică dacă se constată exacerbări ale bolii care durează cel puțin 3 luni timp de doi ani, care sunt însoțite de o tuse productivă cu producție de spută. Cu o evoluție pe termen lung a bronșitei cronice, probabilitatea apariției unor boli precum BPOC, pneumoscleroză, emfizem pulmonar, cor pulmonar, astm bronșic, bronșiectazie și cancer pulmonar crește semnificativ. În bronșita cronică, leziunea inflamatorie a bronhiilor este difuză și în cele din urmă duce la modificări structurale ale peretelui bronșic cu dezvoltarea peribronșitei în jurul acestuia.

Motivele
Printre motivele care determină dezvoltarea bronșitei cronice, rolul principal revine inhalării pe termen lung a poluanților - diverse impurități chimice conținute în aer (fum de tutun, praf, gaze de eșapament, vapori toxici etc.). Agenții toxici au un efect iritant asupra membranei mucoase, determinând o restructurare a aparatului secretor al bronhiilor, hipersecreție de mucus, modificări inflamatorii și sclerotice ale peretelui bronșic. Destul de des, o bronșită acută intempestivă sau incomplet vindecată se transformă în bronșită cronică.
Mecanismul de dezvoltare a bronșitei cronice se bazează pe deteriorarea diferitelor părți ale sistemului de protecție locală bronhopulmonară: clearance-ul mucociliar, imunitatea celulară și umorală locală (funcția de drenaj a bronhiilor este perturbată; activitatea a1-antitripsinei scade; producția interferonului, lizozimului, IgA și surfactantului pulmonar scade; activitatea fagocitară a macrofagelor alveolare este inhibată și neutrofilele).
Aceasta duce la dezvoltarea triadei patologice clasice: hipercrinie (hiperfuncția glandelor bronșice cu formarea unei cantități mari de mucus), discrinie (vâscozitate crescută a sputei datorită modificărilor proprietăților sale reologice și fizico-chimice), mucostază (stagnare). de spută vâscoasă groasă în bronhii). Aceste tulburări contribuie la colonizarea mucoasei bronșice de către agenți infecțioși și la deteriorarea în continuare a peretelui bronșic.
Tabloul endoscopic al bronșitei cronice în faza acută se caracterizează prin hiperemie a mucoasei bronșice, prezența unui secret mucopurulent sau purulent în lumenul arborelui bronșic, în etapele ulterioare - atrofia membranei mucoase, modificări sclerotice în straturi profunde ale peretelui bronșic.
Pe fondul edemului inflamator și infiltrației, dischinezia hipotonică de mare și colapsul bronhiilor mici, modificări hiperplazice în peretele bronșic, obstrucția bronșică se unește ușor, care menține hipoxia respiratorie și contribuie la creșterea insuficienței respiratorii în bronșita cronică.
Clasificare
Clasificarea clinică și funcțională a bronșitei cronice distinge următoarele forme ale bolii:
- După natura modificărilor: catarrale (simple), purulente, hemoragice, fibrinoase, atrofice.
- După nivelul de afectare: proximal (cu inflamație predominantă a bronhiilor mari) și distal (cu inflamație predominantă a bronhiilor mici).
- Prin prezența unei componente bronhospastice: bronșită neobstructivă și obstructivă.
- După evoluția clinică: bronșită cronică cu evoluție latentă; cu exacerbări frecvente; cu exacerbări rare; recurent continuu.
- După faza procesului: remisiune și exacerbare.
- În funcție de prezența complicațiilor: bronșită cronică complicată de emfizem pulmonar, hemoptizie, insuficiență respiratorie de diferite grade, cor pulmonar cronic (compensat sau decompensat).
Simptomele bronșitei cronice
Bronșita cronică neobstructivă se caracterizează prin tuse cu spută mucopurulentă. Cantitatea de secreție bronșică tusită fără exacerbare ajunge la 100-150 ml pe zi. În faza de exacerbare a bronșitei cronice, tusea se intensifică, sputa devine purulentă, cantitatea acesteia crește; febră de grad scăzut, transpirație, slăbiciune se unesc.
Odată cu dezvoltarea obstrucției bronșice, la principalele manifestări clinice se adaugă dispneea expiratorie, umflarea venelor gâtului la expirație, respirația șuierătoare, tusea convulsivă, tusea neproductivă. Cursul pe termen lung al bronșitei cronice duce la îngroșarea falangelor terminale și a unghiilor degetelor („bețișoare” și „ochelari de ceas”).
Severitatea insuficienței respiratorii în bronșita cronică poate varia de la scurtarea ușoară a respirației până la tulburări severe de ventilație care necesită terapie intensivă și ventilație mecanică. Pe fondul unei exacerbări a bronșitei cronice, se pot observa decompensarea bolilor concomitente: boală coronariană, diabet zaharat, encefalopatie discorculară etc. Criteriile pentru severitatea unei exacerbări a bronșitei cronice sunt severitatea componentei obstructive, respiratorii. eșecul și decompensarea patologiei concomitente.
În bronșita cronică necomplicată catarală, exacerbările apar de până la 4 ori pe an, obstrucția bronșică nu este pronunțată (FEV1> 50% din normă). Exacerbări mai frecvente apar cu bronșita cronică obstructivă; se manifestă printr-o creștere a cantității de spută și o modificare a naturii acesteia, încălcări semnificative ale permeabilității bronșice (bronșita purulentă FEV1 apare cu producție constantă de spută, o scădere a VEMS).
Diagnosticare
În diagnosticul bronșitei cronice, este esențial să se determine istoricul bolii și al vieții (plângeri, experiență la fumat, pericole profesionale și casnice). Semnele auscultatorii ale bronșitei cronice sunt respirație grea, expirație prelungită, râs uscat (șuierat, bâzâit), zgomote umede de diferite dimensiuni. Odată cu dezvoltarea emfizemului, se determină un sunet de percuție în casetă.
Verificarea diagnosticului este facilitată de radiografia plămânilor. Imaginea cu raze X în bronșita cronică se caracterizează prin deformarea ochiurilor și modelul pulmonar crescut, la o treime dintre pacienți - semne de emfizem. Diagnosticul cu radiații permite excluderea pneumoniei, tuberculozei și cancerului pulmonar.
Examenul microscopic al sputei relevă vâscozitatea crescută a acesteia, culoarea cenușie sau verde-gălbuie, caracterul mucopurulent sau purulent, un număr mare de leucocite neutrofile. Cultura bacteriologică de spută permite identificarea agenților patogeni microbieni (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae, Moraxella catarrhalis, Klebsiella pneumoniae, Pseudomonas spp., Enterobacteriaceae etc.). Cu dificultăți în colectarea sputei, sunt indicate lavajul bronhoalveolar și examenul bacteriologic al spălărilor bronșice.
Gradul de activitate și natura inflamației în bronșita cronică este specificat în procesul de bronhoscopie diagnostică. Cu ajutorul bronhografiei se evaluează arhitectura arborelui bronșic, fiind exclusă prezența bronșiectaziei.
Severitatea încălcărilor funcției de respirație externă este determinată în timpul spirometriei. Spirograma la pacienții cu bronșită cronică demonstrează o scădere a CV de diferite grade, o creștere a MOD; cu obstrucție bronșică - o scădere a FVC și MVL. În cazul pneumotahografiei, se observă o scădere a debitului expirator maxim.
Din testele de laborator pentru bronșita cronică, se efectuează o analiză generală a urinei și a sângelui; determinarea proteinelor totale, fracțiilor proteice, fibrinei, acizilor sialici, CRP, imunoglobulinelor și alți indicatori. În caz de insuficiență respiratorie severă, se examinează CBS și compoziția gazelor din sânge.
Tratamentul bronșitei cronice
Exacerbarea bronșitei cronice este tratată în regim internat, sub supravegherea unui pneumolog. În același timp, sunt respectate principiile de bază ale tratamentului bronșitei acute. Este important să excludeți contactul cu factori toxici (fum de tutun, substanțe nocive etc.).
Farmacoterapia bronșitei cronice include numirea medicamentelor antimicrobiene, mucolitice, bronhodilatatoare, imunomodulatoare. Pentru terapia antibacteriană se folosesc peniciline, macrolide, cefalosporine, fluorochinolone, tetracicline pe cale orală, parenterală sau endobronșică. Cu spută vâscoasă, greu de separat, se folosesc agenți mucolitici și expectoranți (ambroxol, acetilcisteină etc.). Pentru stoparea bronhospasmului în bronșita cronică sunt indicate bronhodilatatoarele (eufilină, teofilină, salbutamol). Este obligatoriu să luați agenți imunoreglatori (levamisol, metiluracil etc.).
În bronșita cronică severă se poate efectua bronhoscopie terapeutică (sanatorie), lavaj bronhoalveolar. Pentru a restabili funcția de drenaj a bronhiilor, se folosesc metode de terapie auxiliară: hipertensiune alcalină și pulmonară. Munca preventivă pentru prevenirea bronșitei cronice este de a promova renunțarea la fumat, eliminarea factorilor chimici și fizici adversi, tratarea comorbidităților, creșterea imunității, tratamentul în timp util și complet al bronșitei acute.
Bronșita este o boală inflamatorie a sistemului respirator, caracterizată prin afectarea directă a bronhiilor. Înfrângerea arborelui bronșic poate apărea ca urmare a unui proces izolat (prima dată) sau ca o complicație a unor boli anterioare. Pe fondul inflamației în bronhii, un secret special (sputa) începe să fie produs într-un mod îmbunătățit, iar procesul de curățare a organelor respiratorii este perturbat.
Motivele dezvoltării bolii
Există multe motive pentru care poate apărea bronșita acută. Principalele sunt:
- complicații ale infecțiilor virale respiratorii acute și infecțiilor respiratorii acute (viruși, bacterii);
- alți agenți infecțioși (ciuperci, micoplasme, chlamydia etc.);
- inhalarea de iritanți (nicotină);
- munca în producția periculoasă și inhalarea aerului poluat;
- manifestarea unei reacții alergice.
Atunci când se pune un diagnostic, este foarte important să se determine tipul de bronșită la un pacient (virală, bacteriană, fungică, chimică sau alergică). Aceasta este cheia pentru un tratament adecvat și o recuperare rapidă.
Tabloul clinic al bronșitei
Există 2 forme de bronșită: acută și cronică. Tabloul clinic al formelor este ușor diferit unul de celălalt. Simptome ale formei acute (durata tusei nu mai mult de 2 saptamani):
- în primele 2 zile, tusea este uscată, lipicioasă, neliniştită, provocând vărsături la copii şi unii adulţi;
- incepand de la 2-3 zile, tusea devine umeda, sputa se poate evacua cu dificultate sau fara ea;
- o creștere a temperaturii corpului de la grade (dacă bronhiile sunt afectate de viruși, temperatura poate crește până la 40 de grade);
- slăbiciune generală, stare generală de rău, dureri de cap, dureri musculare și în tot corpul.
Simptomele formei cronice ale bolii:
- durata tusei de 3 săptămâni sau mai mult;
- tuse umedă, cu spută greu de separat, în principal dimineața;
- nu se observă creșterea temperaturii corpului (maxim până la 37,3-37,5 grade);
- de cel puțin 2 ori pe an este însoțită de recăderi (mai ales în sezonul rece).
Diagnosticul de bronșită
Pentru a face un diagnostic, nu sunt necesare proceduri și teste complicate. Concluzia se bazează pe colecția de anamneză, auscultare și percuție, spirometrie și radiografie a plămânilor.
Anamneză - un set de date colectate de un medic de la un pacient pentru a diagnostica în continuare și a determina prognosticul bolii. Procesul de culegere a informațiilor se numește preluare istoric.
Auscultarea și percuția sunt metode de diagnosticare care vă permit să ascultați sunete atunci când atingeți sau folosiți un stetoscop.
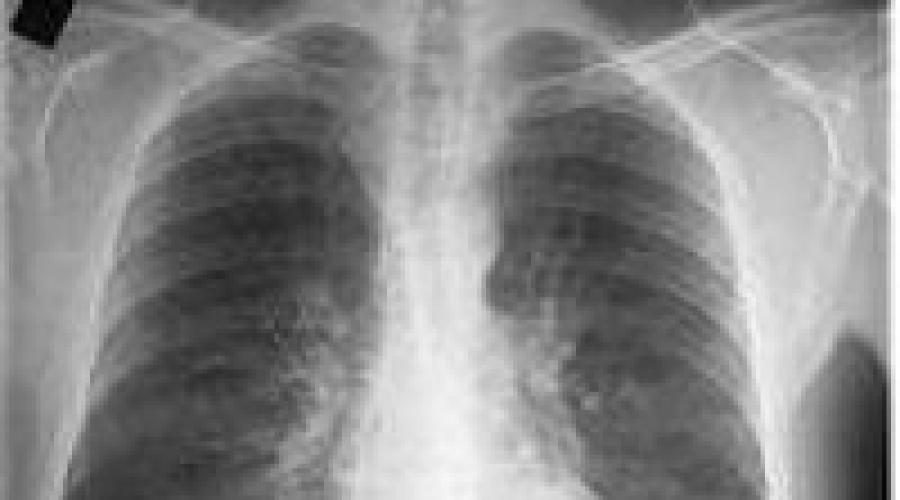
Radiografia cu bronșită este o metodă larg răspândită prin care puteți determina zona de afectare a plămânilor, relieful membranei mucoase, contururile și alți parametri. Alte semne de bronșită care au fost deja menționate mai sus pot fi vizibile pe radiografie.
Fotografie cu raze X ale plămânilor cu bronșită:
În prezent, radiografia nu este obligatorie la stabilirea unui diagnostic, deoarece nu este o metodă de diagnostic obligatorie. Ei apelează la această metodă în principal numai în cazurile în care există suspiciuni de complicații mai grave (pneumonie etc.). Acest lucru se face pentru a minimiza expunerea la radiații pe care o primește pacientul în timpul procedurii.
Citiți aici despre toate metodele de examinare a plămânilor pentru bronșită și alte boli. Puteți afla despre ce mărturisesc pete întunecate din plămâni pe fluorografie aici.
Tratamentul bronșitei
După ce cauza dezvoltării bolii a fost identificată corect, medicul poate începe să prescrie medicamente.
Cu bronșita bacteriană, nu puteți face fără ajutorul medicamentelor antibacteriene. Se preferă următoarele grupe de antibiotice: peniciline (Augmentin), macrolide (Azitromicină), cefalosporine (Ceftriaxone) și fluorochinole (Moxifloxacin). În bronșita virală, medicamentele antivirale sunt utilizate pe scară largă (Kipferon, Anaferon, Grippferon și altele).
Cu o creștere a temperaturii de prag de 38 de grade, sunt prescrise antipiretice (Paracetomol, Nurofen). Dacă apare o tuse umedă, se folosesc expectorante (Prospan, Lazolvan, ACC). Cu tuse uscată și absența temperaturii corporale ridicate, este indicată inhalarea cu soluție salină.
În prezența dificultății de respirație, se folosesc medicamente bronhodilatatoare (Eufillin). Se pot prescrie și mijloace cu acțiune combinată (Erespal, Ascoril).
Pe lângă administrarea medicamentelor, trebuie să urmați câteva reguli simple: beți multă apă, aerisiți adesea camera, efectuați în mod regulat curățare umedă în cameră.
Rețete populare pentru a scăpa de bronșită
Trebuie amintit că tratamentul cu medicina tradițională nu ar trebui să fie principala metodă de terapie. Asigurați-vă că vă consultați cu medicul dumneavoastră înainte de a utiliza oricare dintre metode.
Rețeta numărul 1. Compresa de cartofi
Pentru a face o tortilla de cartofi, trebuie să luați câțiva cartofi mici și să-i fierbeți împreună cu coaja. După gătire, coaja poate fi îndepărtată sau zdrobită împreună cu cartofii. Opțional, la masa rezultată se adaugă unul dintre mai multe ingrediente: pudră de muștar, miere, ulei de floarea soarelui. Compoziția rezultată este din nou bine amestecată, aplicată pe pieptul pacientului pe ambele părți (față și spate) și acoperită cu o pungă de plastic timp de cel puțin 2-3 ore. De sus, pacientul este izolat cu o pătură. Dacă este necesar, după procedură, pielea se șterge cu un prosop umed.
Rețeta numărul 2. Suc de lamaie cu glicerina si miere
O lamaie intreaga se pune intr-un recipient cu apa si se pune la fiert la foc mic aproximativ 10 minute. După aceea, lămâia se taie în 2 părți și se stoarce cu grijă. În suc se adaugă 4 lingurițe de glicerină și miere. Recepția se face în jumătate de lingură în timpul zilei cu o tuse rară și o linguriță pe stomacul gol de 4 ori pe zi.
reteta numarul 3. Ridiche neagră și miere
Vârful rădăcinilor spălate anterior este tăiat, iar în partea principală este tăiată o gaură, în care se pun 2 linguri de desert de miere. Mierea nu trebuie să umple gaura până la capăt, deoarece în timp ridichea va începe să-și secrete sucul (infuzați cel puțin 20 de ore). Amestecul rezultat de miere și suc se ia într-o lingură de trei ori pe zi pentru adulți. Copiilor li se da o lingurita pe zi.
Prevenirea bronșitei
Pentru a vă asigura siguranța în timpul epidemiei de SARS și gripă, trebuie să urmați reguli simple:
- vaccinați împotriva infecțiilor virale înainte de începerea epidemiei;
- deseori ventilați spațiile și efectuați curățare umedă;
- spălați-vă mâinile după stradă și vizitarea locurilor publice;
- renunta la obiceiurile proaste, in special la fumat;
- prevenirea contactului cu alergenii;
- face exercitii de respiratie.
Dacă locul de muncă sau de reședință nu este prietenos cu mediul și provoacă probleme regulate de sănătate, schimbați-l. Amintiți-vă că sănătatea este cea mai importantă valoare a unei persoane.
Trebuie amintit că orice boală este mai ușor de prevenit decât de tratat. De aceea, prevenirea bolilor sistemului respirator este un eveniment important în viața oricărei persoane.
Primele semne ale bronșitei cronice
Principalele semne care indică tranziția bronșitei obișnuite la stadiul cronic, medicii includ de obicei simptome precum tuse dureroasă prelungită, dificultăți de respirație și producție constantă de spută. Cu toate acestea, adesea doar acești trei factori nu sunt suficienți pentru a diagnostica boala cu o probabilitate de 100 la sută - acest lucru se poate face într-un mod complex.
Manifestări de bază
Tuse și spută
Cea mai tipică manifestare a bolii este o tuse frecventă neproductivă, însoțită de spută. Mucusul secretat în acest caz este atât apos, cât și mucos, cu dungi de sânge sau puroi.
În stadiile incipiente, pacientul expectorează spută doar dimineața, dar dacă bronșita cronică progresează, atunci acest proces are loc non-stop. În procesul de deteriorare a stării unei persoane, tusea se transformă în dischinezie traheobronșică: crizele de tuse devin lătrat, până la sincopa respiratorie și ischemia cerebrală și pacienții vârstnici.
Dispneea
Dificultățile de respirație în bronșita cronică începe să se manifeste deja în etapele ulterioare ale dezvoltării bolii. Inițial, o persoană începe să experimenteze cu efort fizic moderat și minor - în timp ce există o transpirație nocturnă puternică, frig, o senzație de răcire a corpului. În plus, respirația scurtă poate deveni permanentă: apare obstrucția bronșică, hemoptizia este adesea observată și performanța generală este redusă semnificativ.
bronșită cronică progresivă
Din păcate, cele mai multe cazuri de tratament cu bronșită cronică la medic apar doar în stadiile ulterioare ale bolii, când simptomele prezente la pacient au un tablou clinic detaliat și sunt evidente. Debutul bolii nu este fixat pe fundalul unei răceli obișnuite, al fumatului constant și al altor patologii aparent simple.
O boală progresivă, chiar și în faza de remisie, se face simțită prin insuficiență cardiacă și respiratorie, emfizem, umflarea anumitor părți ale corpului, scăderea tremurului vocii, șuierat mic șuierător, caracteristice înfrângerii bronhiilor mici.
Faza de exacerbare a bronșitei cronice este aproape întotdeauna inextricabil legată de inflamațiile purulente și catarale în arborele bronșic: această afecțiune este însoțită de temperatură ridicată a corpului, prezența semnelor clare de intoxicație, precum și spută abundentă.
În această perioadă, capacitatea de ventilație a plămânilor este redusă semnificativ și apar obstrucții moderate sau severe: în etapele ulterioare, sputa practic nu iese, iar dacă este excretată, atunci în cantități mici și cu o tuse foarte dureroasă. Insuficiența respiratorie severă care însoțește pacientul se poate transforma brusc în bronhospasm - ultima etapă în dezvoltarea bronșitei cronice obstructive, necesitând resuscitare imediată de către medic, în caz contrar pacientul poate muri.
Semne și simptome ale complicațiilor bronșitei cronice
Dacă picioarele pacientului au început să se umfle, durerea în regiunea ficatului este diagnosticată, precum și sincopa chiar și în absența efortului fizic, atunci, cel mai probabil, ca o complicație a bronșitei cronice, persoana a primit hipertensiune pulmonară.
S-au lărgit zonele supraclaviculare și spațiile intercostale, volumul toracelui a crescut și a apărut cianoza? Apoi, o persoană, pe fondul bronșitei cronice, a dezvoltat emfizem pulmonar.
În cazul în care un pacient cu bronșită cronică simte dureri foarte severe în piept, are un puls rapid, o temperatură extrem de ridicată și există semne de edem și abces pulmonar, atunci pneumonia focală acută este o complicație clară în acest caz.
Simptome de bronșită
Bronșita este una dintre cele mai frecvente afecțiuni ale tractului respirator inferior. Această boală este un proces inflamator localizat pe pereții bronhiilor. Boala poate fi cauzată de: fumat, microorganisme, boli respiratorii, gaze agresive și praf. Boala este complet autosuficientă, care trebuie tratată cu metode speciale. Prin urmare, trebuie să cunoașteți manifestările acestei boli și să nu confundați bronșita cu o răceală sau SARS.
Acest material va sublinia principalele semne de inflamație a bronhiilor, precum și motivele pentru care trebuie să puteți diagnostica singur această boală.
Semnele bronșitei acute pot varia în funcție de tipul de boală primară care a provocat inflamația bronhiilor. Datorită faptului că această inflamație este cauzată cel mai adesea de infecții respiratorii acute, se va acorda multă atenție semnelor unei forme acute de inflamație a bronhiilor, care apare pe fondul bolilor respiratorii acute. Nu este un secret că boala respiratorie acută este cauzată de o varietate de grupuri de microfloră patogenă. Printre acestea, sunt cele care afectează bronhiile, de exemplu, infecția cu RS, gripa, rujeola, provocând inflamație în formă acută. În prezența unei infecții virale active, suprafața interioară a bronhiilor este o țintă ușoară pentru microbii patogeni; prin urmare, boala se complică prin adăugarea florei microbiene. De aceea, în cursul bolii, se observă modificări care obligă medicii să schimbe regimul de terapie.
Trebuie spus că este important să se distingă forma acută de inflamație a bronhiilor de alte afecțiuni cu manifestări similare, de exemplu, pneumonie, bronșită alergică, tuberculoză miliară. Diferențele dintre aceste afecțiuni vor fi subliniate mai jos.
Semne de bronșită cronică
Puteți vorbi despre bronșită în formă cronică dacă un pacient are o tuse în formă cronică ( tuse mai mult de douăsprezece săptămâni pe an) timp de doi ani sau mai mult. Deci, principalul simptom al inflamației bronhiilor într-o formă cronică este tusea cronică.
Cu inflamația bronhiilor într-o formă cronică, boala dispare, apoi se agravează din nou. Exacerbările se dezvoltă adesea după expunerea la frig, în legătură cu boli respiratorii acute și sunt de obicei limitate la toamnă și iarnă. La fel ca în forma acută, forma cronică nu trebuie confundată cu alte boli.
Citeste mai mult:
Recenzii
Lăsați feedback
Puteți adăuga comentariile și feedback-ul dvs. la acest articol, sub rezerva Regulilor de discuții.
JMedic.ru
Tuse, dificultăți de respirație, dureri în piept, senzație de dispnee și slăbiciune generală, o temperatură care rămâne la sau peste 37 ° C pentru o perioadă lungă de timp sunt simptome ale bronșitei cronice, o boală gravă care este adesea diagnosticată la adulți, în special în a doua jumătate a vieții. Din fericire, există un remediu pentru aceasta, iar dacă este luată la timp, este posibil să scapi complet de boală.
Cauzele inflamației cronice la nivelul bronhiilor
Potrivit OMS (Organizația Mondială a Sănătății), bronșita cronică este a doua cea mai frecventă, după astmul bronșic, boală nespecifică a sistemului bronhopulmonar la adulți, cu care merg la instituțiile medicale.
Bronșita cronică și simptomele acesteia apar dacă inflamația difuză progresivă este prezentă în bronhii. Boala se caracterizează printr-un curs lent și apare ca urmare a expunerii prelungite la agenți agresivi pe membrana mucoasă a arborelui bronșic. În acest caz, apar modificări în mecanismul de producere a sputei, există o încălcare a mecanismului de auto-purificare a bronhiilor.
Există criterii OMS, conform cărora diagnosticul unei forme cronice a procesului inflamator în bronhii este posibil dacă sputa este tusită de pacienți timp de trei luni (la rând sau în total timp de un an).
Inflamația cronică a bronhiilor este:
- primară (boală independentă);
- secundar (din cauza bronșiectaziei, tuberculozei, altor boli).
După tipul de flux, bronșita neobstructivă și obstructivă se disting într-o formă cronică. Obstructiv este diagnosticat dacă sputa suprasecreta a înfundat lumenul bronșic, a perturbat permeabilitatea acestuia. Tratamentul acestui tip de boală este mai complicat.
Cauzele bolii sunt:
- Infecții. Anamneza adulților cu bronșită cronică constă în infecții virale respiratorii acute frecvente, gripă și alte boli infecțioase ale sistemului respirator. Virușii și bacteriile devin și ele provocatoare de exacerbări ale bolii.
- Răceli și hipotermie. Semnele de bronșită cronică la pacienți se agravează la sfârșitul toamnei sau la începutul primăverii pe fundalul unei schimbări bruște a condițiilor meteorologice.
- Fumat. Fumul de tutun are un efect distructiv asupra membranei mucoase a arborelui bronșic, mecanismul normal pentru producerea de spută de către acesta. Tabloul clinic al bronșitei fumătorului la adulți este același ca și când boala ar fi avut o altă cauză. Dar tratamentul lui este imposibil fără a renunța la un obicei prost.
- Poluanti de productie industriala (poluanti). Un proces inflamator prelungit în bronhii are loc la persoanele care lucrează în întreprinderi industriale sau locuiesc în zone poluate.
Simptome de inflamație cronică în bronhii
Potrivit OMS, simptomele bronșitei cronice sunt:
- tuse cu spută;
- durere în piept;
- dispnee;
- hemoptizie;
- temperatura corpului este de aproximativ 37 ° C.
În plus, adulții cu această boală pot avea plângeri de slăbiciune generală, pierderea poftei de mâncare, somn prost, lipsă de aer, cianoză.
- OMS identifică un semn obligatoriu de inflamație lentă a bronhiilor - o tuse prelungită cu spută. Tusea apare reflex ca răspuns la iritația mucoasei arborelui bronșic. Cu el, corpul încearcă să curețe tractul respirator de spută. Odată ce boala se agravează, tusea este de obicei uscată. Secretul secretat de mucoasa bronșică este încă vâscos, este imposibil de expectorat. Prin urmare, o tuse paroxistică neproductivă epuizează literalmente pacientul, în timpul atacurilor sale pot fi simțite dureri în piept și gât. Dacă diagnosticul bolii la adulți este corect, tratamentul începe cu debutul exacerbării, deja în a 3-a zi sputa se lichefiază, tusea devine productivă și nu atât de dureroasă.
- Dacă inflamația bronhiilor este obstructivă, tusea este însoțită de o spută slabă, în principal dimineața. În sine, sputa nu este simptomul principal al unei forme cronice de inflamație bronșică. Nu este deloc un semn de boală. Prin acest termen, OMS înțelege secretul produs de celulele caliciforme, care formează epiteliul ciliat al bronhiilor. Ele oferă imunitate locală organului respirator. Dacă mucoasa este expusă mult timp la praf, substanțe nocive, viruși, bacterii, iar acest efect este de natură prelungită, numărul de celule caliciforme crește, respectiv, și cantitatea de secreție pe care acestea o produc. În același timp, este vâscos, greu de separat. Când sputa este prea groasă, poate înfunda complet bronhiolele mici și bronhiile mai mari și va începe un proces obstructiv în organ. În plus, datorită compoziției sale chimice, secrețiile bronșice sunt un mediu favorabil pentru reproducerea agenților patogeni. Prin urmare, se întâmplă adesea ca inflamația acută de natură virală să se dezvolte într-una bacteriană cronică, al cărei tratament va fi obligatoriu cu antibiotice. Dacă procesul inflamator cronic în bronhii este obstructiv, sputa poate fi purulentă.
- Scurtarea respirației, ca simptom al unei forme cronice de inflamație a bronhiilor, desemnată de OMS, mai ales dacă este obstructivă, apare din cauza îngustării lumenului respirator și a spasmului mușchilor netezi. O cantitate suficientă de aer încetează să intre în plămâni, corpul este forțat să pornească mecanismul compensator.
- Hemoptizia este un semn foarte rău al multor boli grave ale sistemului bronhopulmonar, cum ar fi tuberculoza sau cancerul pulmonar. Dacă sângele este prezent în spută, OMS recomandă un diagnostic diferențial. La adulți în prima jumătate a vieții, este necesar, în primul rând, excluderea tuberculozei, la vârstnici - oncologie. De regulă, hemoptizia în forma cronică de bronșită este săracă, în mucusul expectorant sau secreția purulentă, sângele este prezent sub formă de dungi mici. Motivul pentru aceasta este o tuse puternică, în timpul căreia vasele mici de sânge pot sparge. În același timp, pierderea de sânge este nesemnificativă, la adulți este de până la 50 ml pe zi, drept urmare nu apare anemie. O pierdere mai semnificativă de sânge, de la 100 ml pe zi, conform OMS, nu mai este hemoptizie, ci sângerare pulmonară. Acest lucru se întâmplă rar cu un proces inflamator în bronhii, chiar dacă este în curs de desfășurare.
- Durerile toracice pot fi de diverse origini, dar, de regulă, sunt semne ale unor boli ale sistemului bronhopulmonar, cardiovascular sau musculo-scheletic. Durerea în plămâni și bronhii, care iradiază spre spate, claviculă, diafragmă la adulți apare cu pneumonie, BPOC, emfizem și cancer pulmonar, pneumotorax, pleurezie. De obicei, este intens, afectând calitatea vieții. Devine necesar să se trateze cu analgezice sau analgezice mai puternice. Cu inflamația cronică a mucoasei bronșice, apariția durerii este mai mult o senzație neplăcută. Mai des, durerea însoțește tusea la începutul unei exacerbări, când este uscată și neproductivă. Dacă bronșita lenta este obstructivă, durerea în piept poate fi prezentă tot timpul.
- Temperatura în inflamația cronică a bronhiilor crește la 37 ° C sau puțin mai mare, dar rămâne întotdeauna în gradul scăzut. OMS consideră că acest lucru se datorează intoxicației generale a organismului, când deșeurile agenților patogeni intră în sânge. Deoarece procesul inflamator provocat de acestea este lent, tabloul clinic se caracterizează prin faptul că temperatura crește la 37 ° C și rămâne la acest nivel pentru o perioadă lungă de timp, până la câteva luni. Temperatura este însoțită de alte manifestări ale intoxicației: letargie, pierderea poftei de mâncare, scăderea capacității de muncă.
Cum este diagnosticată bronșita cronică?
Deoarece unele manifestări ale bronșitei cronice la adulți, cum ar fi temperatura subfebrilă, dificultăți de respirație, dureri în piept, tuse, sânge prezent în spută, pot apărea cu boli bronhopulmonare mai severe, uneori ireversibile (astm bronșic, tuberculoză, emfizem, BPOC, neoplasme oncologice). a plămânilor), diagnosticul său este destul de complex și în mai multe etape.
- Examinarea pacientului, care este efectuată de un medic generalist sau pneumolog. Medicul folosește metodele de auscultare (ascultare) și percuție (tapotare) a toracelui. În același timp, sunt dezvăluite semne caracteristice ale bolii - respirație șuierătoare uscată, slăbirea respirației și din cauza îngustării lumenului bronșic din cauza bronhospasmului sau acumulării de spută în acesta.
- Interogarea pacientului, în care este necesar să se afle dacă are tuse, febră, dificultăți de respirație, dureri în piept, alte plângeri.
- Întocmirea unui istoric medical. Anamneza este compilată pe baza informațiilor despre cât timp în urmă pacientul a avut plângeri cu privire la starea de sănătate, cât de des au apărut exacerbările în trecut, cum au fost tratate. Un obiectiv important pentru care este compilată anamneza este identificarea cauzelor bolii și a tiparelor care afectează apariția exacerbărilor acesteia.
- Cercetare de laborator. Diagnosticul include: analize generale de sânge, urină și spută. Sângele prezintă leucocitoză persistentă, VSH crescut. Acest lucru sugerează că este necesar un tratament cu antibiotice. În urină, este posibil și un număr crescut de leucocite și celule scuamoase. Leucocitele, limfocitele și proteinele sunt, de asemenea, vizibile în analiza sputei.
- Cercetare instrumentală. Diagnosticul bronșitei cronice la adulți este posibil numai pe baza unei examinări cu raze X a toracelui. Imaginea va prezenta aerisire crescută a țesutului pulmonar, o structură clară a arborelui bronșic, ocluzia bronhiolelor, dacă bronșita este obstructivă. În spitalele de pneumologie, este, de asemenea, posibil să se efectueze examinări mai informative, dar costisitoare - CT și RMN.
Metode de tratament al bronșitei cronice
Tratamentul inflamației cronice a mucoasei bronșice este pe termen lung. Constă în administrarea de medicamente etiotrope și simptomatice.
Tratamentul etiotrop are ca scop eliminarea cauzei bolii, care a fost identificată atunci când s-a făcut istoricul. În cazul bronșitei lente, se rezumă la administrarea de antibiotice din grupele penicilinelor (Flemoxin), cefalosporinelor (Augmentin) și macrolidelor (Sumamed). Cursul de administrare a medicamentului este de cel puțin 7 zile și uneori de 2 săptămâni. Nu întrerupeți administrarea antibioticului dacă temperatura pacientului se normalizează sau tusea devine umedă. Dacă cauza inflamației cronice nu este complet eliminată, în curând se va agrava din nou.
Pentru a ameliora umflarea și a reduce umflarea mucoasei bronșice, se utilizează un tratament cu antihistaminice. Este recomandabil ca adulții să ia Suprastin, Cetrin, L-cet, Claritin.
Dacă bronșita lenta este obstructivă, astfel încât pacientul are dificultăți de respirație, i se prescriu medicamente bronhodilatatoare, de exemplu, Ventolin prin inhalare.
În mod simptomatic în bronșita cronică, tusea este tratată. În prima etapă a bolii, când este uscată și interferează literalmente cu viața, se prescriu medicamente antitusive. Pentru adulți, acestea pot conține codeină, cum ar fi Cofex sau Codterpin.
Pentru a reduce vâscozitatea secreției bronșice, sunt prescrise mucolitice: Ambrocol, ACC, Inspiron.
Nu este nevoie să scădeți temperatura sub 38,5 ° C, prin urmare, medicamentele antiinflamatoare precum ibuprofenul sau Nimesil sunt luate doar pentru a calma durerea.
În bronșita cronică, kinetoterapie este eficientă. Potrivit OMS, se recomandă să se efectueze încă o lună după ce temperatura pacientului revine la normal și dispar alte simptome de exacerbare. Sunt utilizate metode de inhalare, UHF, electroforeză, precum și gimnastică, terapie cu exerciții fizice și masaj.
Bronșita la adulți - cauze, semne, simptome și tratament, medicamente, prevenirea bronșitei
Bronșita este o boală infecțioasă însoțită de inflamația difuză a bronhiilor. Cel mai adesea apare pe fondul răcelii, de exemplu, SARS, gripă, deși poate avea și o origine diferită. Nu există o singură rețetă care să se potrivească absolut tuturor.
Pentru a răspunde la întrebarea cum să vindecați bronșita, trebuie să vă dați seama ce fel de boală este. În articol, vom lua în considerare principalele cauze și simptome ale bronșitei la adulți, precum și o listă de tratamente eficiente pentru diferite forme ale bolii.
Ce este bronșita?
Bronșita este o leziune inflamatorie a țesuturilor bronșice care se dezvoltă ca unitate nosologică independentă sau ca o complicație a altor boli. În acest caz, afectarea țesutului pulmonar nu are loc, iar procesul inflamator este localizat exclusiv în arborele bronșic.
Deteriorarea și inflamația arborelui bronșic poate apărea ca proces independent, izolat (primar) sau se poate dezvolta ca o complicație pe fondul bolilor cronice existente și al infecțiilor anterioare (secundar).
Primele simptome ale bronșitei la adulți sunt: dureri în piept, dificultăți de respirație, tuse dureroasă, slăbiciune a întregului corp.
Bronșita este o boală destul de gravă, tratamentul trebuie efectuat de un medic. El determină medicamentele optime pentru tratament, doza și combinația acestora.
Motivele
După cum am menționat mai sus, cea mai comună și comună cauză a bronșitei acute sau cronice în rândul adulților este flora virală, bacteriană sau atipică.
- Principalii agenți patogeni bacterieni: stafilococi, pneumococi, streptococi.
- Agenții cauzali ai bronșitei de natură virală: virusul gripal, infecția respiratorie sincițială, adenovirusul, paragripa etc.
Bolile inflamatorii ale bronhiilor, în special bronșita, la adulți pot fi cauzate din diferite motive:
- prezența unei infecții virale sau bacteriene în organism;
- lucrul în încăperi cu aer poluat și în producții periculoase;
- fumat;
- locuind în zone cu condiții de mediu nefavorabile.
Bronșita acută apare atunci când organismul este afectat de viruși, de obicei aceiași care provoacă răceli și gripă. Virusul nu poate fi distrus de antibiotice, astfel încât acest tip de medicament este folosit extrem de rar.
Cea mai frecventă cauză a bronșitei cronice este fumatul. Daune considerabile sunt cauzate și de poluarea aerului, nivelurile crescute de praf și gazele toxice din mediu.
Există o serie de factori care pot crește semnificativ riscul oricărui tip de bronșită:
- predispozitie genetica;
- viața în condiții climatice nefavorabile;
- fumatul (inclusiv pasiv);
- ecologie.
Clasificare
În practica pneumologică modernă, se disting următoarele tipuri de bronșită:
- având natură infecțioasă (bacteriană, fungică sau virală);
- având o natură neinfecțioasă (care decurge sub influența alergenilor, factorilor fizici, chimici);
- amestecat;
- cu etiologie necunoscută.
Bronșita este clasificată după mai multe criterii:
În funcție de severitatea fluxului:
În funcție de simetria leziunilor bronșice, boala este împărțită în:
- Bronsita unilaterala. Afectează fie partea dreaptă, fie partea stângă a arborelui bronșic.
- Bilateral. Inflamația a afectat atât partea dreaptă, cât și cea stângă a bronhiilor.
După curs clinic:
Bronsita acuta
Afecțiunea acută este cauzată de dezvoltarea pe termen scurt, care poate dura de la 2-3 zile și până la două săptămâni. În acest proces, o persoană suferă la început uscat și apoi se dezvoltă într-o tuse umedă cu eliberarea unei substanțe mucoase (sputa). Dacă pacientul nu este vindecat, atunci există o probabilitate mare de trecere a formei acute la cea cronică. Și atunci starea de rău se poate prelungi pentru o perioadă nedeterminată.
În acest caz, forma acută de bronșită poate fi de următoarele tipuri:
La adulți pot apărea foarte des tipuri simple și obstructive de bronșită acută, urmându-se, motiv pentru care această evoluție a bolii se numește bronșită recurentă. Apare de mai mult de 3 ori pe an. Cauza obstrucției poate fi o secreție prea mare sau o umflare puternică a mucoasei bronșice.
În funcție de agentul cauzal al bolii, există:
Bronsita cronica
Bronșita cronică este o boală inflamatorie pe termen lung a bronhiilor care progresează în timp și provoacă modificări structurale și disfuncții ale arborelui bronșic. În rândul populației adulte, CB apare la 4-7% din populație (unii autori susțin că la 10%). Bărbații se îmbolnăvesc mai des decât femeile.
Una dintre cele mai periculoase complicații este pneumonia - inflamația țesutului pulmonar. În cele mai multe cazuri, apare la pacienții imunodeprimați și la vârstnici. Simptomele bronșitei cronice: tuse, dificultăți de respirație, spută.
Primele semne
Dacă temperatura corpului a crescut, capacitatea de muncă a scăzut, slăbiciune și tuse uscată chinuite, care în cele din urmă devine umedă, există posibilitatea ca aceasta să fie bronșită.
Primele semne de bronșită acută, pe care ar trebui să le acordați atenție unui adult:
- o deteriorare bruscă a sănătății și a senzației generale a corpului;
- creșterea temperaturii corpului;
- manifestarea unei tuse umede (uneori poate fi uscată);
- senzație de presiune în piept;
- dificultăți severe de respirație și oboseală rapidă în timpul efortului;
- lipsa poftei de mâncare și apatie generală;
- apariția disfuncției intestinale, constipație;
- durere la cap și slăbiciune musculară;
- greutate și senzație de arsură în piept;
- frisoane și senzație de frig, dorință de a nu te da jos din pat;
- curge nasul abundent.
Simptomele bronșitei la adulți
O astfel de boală este destul de comună, fiecare persoană a avut bronșită cel puțin o dată în viață și, prin urmare, simptomele acesteia sunt bine cunoscute și ușor de recunoscut.
Principalele simptome ale bronșitei:
- Tusea poate fi uscată (fără producere de spută) sau umedă (cu producere de spută).
- Tusea uscată poate fi observată cu o infecție virală sau atipică. Cel mai adesea se remarcă evoluția tusei de la uscată la umedă.
- Secreția spută, în special cu o nuanță verde, este un indicator de încredere al inflamației bacteriene. Când culoarea sputei este albă, starea pacientului este considerată ca evoluția normală a bolii. O culoare gălbuie cu bronșită apare de obicei la pacienții care fumează mult timp, astmul și pneumonia sunt determinate de această culoare. Sputa brună sau cu sânge ar trebui să alerteze - acesta este un semn periculos, este nevoie de asistență medicală urgentă.
- Vocea adulților, în special a celor care au un obicei prost de a fuma, pur și simplu dispare și pot vorbi doar în șoaptă. Adesea, pur și simplu apar șuieratul în voce și severitatea vorbirii, se simte ca și cum conversația provoacă oboseală fizică. Dar de fapt este! În acest moment, respirația se datorează dificultății frecvente de respirație și greutatea. Noaptea, pacientul respiră nu pe nas, ci pe gură, în timp ce sforăie puternic.
În bronșita acută, simptomele și tratamentul la adulți sunt semnificativ diferite de cele care sunt caracteristice unei boli care apare într-o formă cronică.
Permeabilitatea afectată a bronhiilor pe fondul unui curs foarte lung al bolii poate indica apariția unui proces cronic.
- Apariția unei tuse pronunțată, care devine în curând umedă din uscat;
- Temperatura corpului crește și poate ajunge la 39 de grade;
- Transpirația crescută se alătură stării de rău generală;
- Apar frisoane, performanța scade;
- Simptomele sunt fie ușoare, fie severe;
- În timp ce ascultă pieptul, doctorul aude zgomote uscate și respirație greu împrăștiată;
- tahicardie,
- durere și disconfort la tuse,
- paloarea pielii,
- fluctuații ale temperaturii corpului
- transpirație abundentă,
- respirație șuierătoare la expirație,
- respirație grea
- Tuse. Cu această formă de boală, este persistentă, necontenită, cu o ușoară descărcare de spută, recurentă. Este foarte dificil să opriți convulsii.
Complicații
În cele mai multe cazuri, boala în sine nu este periculoasă. Complicațiile după bronșită, care se dezvoltă cu un tratament insuficient de eficient, reprezintă o mare amenințare. Efectele afectează predominant sistemul respirator, dar alte organe pot avea de suferit.
Complicațiile bronșitei sunt:
- Pneumonie acută;
- Boala pulmonară obstructivă cronică;
- Bronsita astmatica, care creste riscul de a dezvolta astm bronsic;
- emfizem;
- Hipertensiune pulmonara;
- stenoza expiratorie a traheei;
- Corpul pulmonar cronic;
- Insuficiență cardiopulmonară;
- bronșiectazie.
Diagnosticare
Când apar primele simptome ale bolii, este necesar să contactați un terapeut. El este cel care efectuează toate măsurile de diagnostic și prescrie tratamentul. Este posibil ca terapeutul să îndrume pacientul către specialiști mai restrânși, cum ar fi: un pneumolog, un specialist în boli infecțioase, un alergolog.
Diagnosticul de „bronșită acută sau cronică” este pus de un medic calificat după examinarea pacientului. Principalii indicatori sunt reclamațiile, pe baza acestora se realizează diagnosticul. Principalul indicator este prezența unei tuse cu spută albă și galbenă.
Diagnosticul bronșitei include:
- O radiografie toracică poate ajuta la diagnosticarea pneumoniei sau a unei alte boli care cauzează tusea. Radiografia este prescrisă cel mai adesea fumătorilor, inclusiv foștilor fumători.
- Un test al funcției pulmonare se face folosind un dispozitiv numit spirometru. Determină caracteristicile de bază ale respirației: cât de mult aer pot reține plămânii și cât de repede are loc expirația.
- Hemoleucograma completă - leucocitoză, deplasarea formulei leucocitelor la stânga, VSH crescut.
- Studii biochimice - o creștere a nivelului sanguin al proteinelor de fază acută, a2- și y-globuline, o creștere a activității enzimei de conversie a angiotensinei. Uneori se dezvoltă hipoxemie.
- Examen bacteriologic – cultura sputei.
- Analiza serologică - determinarea anticorpilor la virusuri sau micoplasme.
Tratamentul bronșitei la adulți
Tratamentul bronșitei este o problemă controversată și cu mai multe fațete, deoarece există o mulțime de metode pentru suprimarea simptomelor și sursele primare ale bolii. Principiile pe care se bazează măsurile terapeutice joacă un rol important aici.
Când sarcina este stabilită - cum să tratați bronșita la adulți, atunci pot fi distinse patru etape principale de tratament:
- Primul pas este să renunți voluntar la fumat. Acest lucru crește foarte mult eficacitatea tratamentului.
- În a doua etapă, sunt prescrise medicamente care, prin stimularea receptorilor, extind bronhiile: bromură, salbutamol, terbutalină, fenoterol, bromură de ipratropiu.
- Alocați agenți mucolitici și expectoranti care contribuie la producerea sputei. Ele restabilesc capacitatea epiteliului bronhiilor, diluează spută.
- În a patra etapă a tratamentului bronșitei, sunt prescrise numai antibiotice: pe cale orală, intramusculară și intravenoasă.
Respectarea regimului:
- Pe fondul exacerbării bronșitei, se recomandă în mod tradițional să bei multă apă. Pentru un adult - volumul zilnic de lichid consumat trebuie să fie de cel puțin 3 - 3,5 litri. De obicei, băuturile alcaline din fructe, laptele fierbinte cu Borjomi în raport de 1: 1 sunt bine tolerate.
- Compoziția rației alimentare zilnice, care ar trebui să devină completă în ceea ce privește proteinele și vitaminele, suferă și ea mai multe modificări. Dieta zilnică trebuie să conțină o cantitate suficientă de proteine și vitamine. Este important să includeți cât mai multe fructe și legume posibil.
- Eliminarea factorilor fizici și chimici care provoacă apariția tusei (praf, fum etc.);
- Când aerul este uscat, tusea este mult mai puternică, așa că încercați să umeziți aerul din camera în care se află pacientul. Cel mai bine este să folosiți un purificator de aer și un umidificator în acest scop. De asemenea, este de dorit să se efectueze curățarea umedă zilnică a camerei pacientului pentru a purifica aerul.
Fizioterapie
Fizioterapia - foarte eficientă pentru bronșită, este prescrisă împreună cu terapia medicamentoasă. Printre procedurile fizioterapeutice se folosesc tratamentul cu cuarț, UHF, ozekirit, inhalații.
- Încălzirea toracelui - este prescrisă numai ca proceduri suplimentare de tratament după ce exacerbarea bronșitei cronice a fost îndepărtată sau a fost finalizată prima etapă a tratamentului acut.
- Masajul - realizat cu spută slab descărcată, asigură deschiderea mai bună a bronhiilor și accelerarea scurgerii sputei seros-purulente sau purulente.
- Exerciții terapeutice de respirație - ajută la restabilirea respirației normale și scăpa de dificultăți de respirație.
- Inhalații. Este dificil să le numim exclusiv fizioterapie, deoarece, în cea mai mare parte, astfel de proceduri sunt o terapie cu drepturi depline.
Medicamente pentru bronșită pentru adulți
Înainte de a utiliza orice medicamente, asigurați-vă că vă consultați medicul.
Bronhodilatatoare
Pentru a îmbunătăți evacuarea sputei, sunt prescrise bronhodilatatoare. Adulților cu bronșită cu tuse umedă li se prescriu de obicei pastile:
expectorante:
- Mukaltin. Lichefiază sputa vâscoasă, facilitând ieșirea acesteia din bronhii.
- Mijloace pe bază de ierburi termopsis - Thermopsol și Codelac Broncho.
- Sirop Gerbion, Stoptussin phyto, Bronchikum, Pertusin, Gelomirtol - au la bază plante medicinale.
- ACC (acetilcisteină). Un mijloc eficient de acțiune directă. Are un efect direct asupra sputei. Când luați o doză greșită, poate provoca diaree, vărsături, arsuri la stomac.
Este necesar să luați aceste medicamente pentru simptomele bronșitei acute pentru tratament până când sputa este complet îndepărtată din bronhii. Durata tratamentului cu plante medicinale este undeva în jur de 3 săptămâni, iar cu medicamente 7-14 zile.
Antibiotice
Terapia antibacteriană este utilizată în cursuri complicate de bronșită acută, când nu există eficacitate din terapia simptomatică și patogenetică, la persoanele debilitate, când sputa se modifică (sputa mucoasă se transformă în purulentă).
Nu ar trebui să încercați să determinați în mod independent care antibiotice pentru bronșită la adulți vor fi cele mai eficiente - există mai multe grupuri de medicamente, fiecare dintre ele activă împotriva anumitor microorganisme. Cele mai frecvent utilizate:
- peniciline (Amoxiclav),
- macrolide (Azitromicină, Rovamicină),
- cefalosporine (ceftriaxonă),
- fluorochinolone (Levofloxacin).
Doza trebuie stabilită și de medic. Dacă luați medicamente antibacteriene în mod necontrolat, puteți perturba serios microflora intestinală și puteți provoca o scădere semnificativă a imunității. Trebuie să beți aceste medicamente strict conform schemei, fără a reduce sau prelungi cursul tratamentului.
Antiseptice
Medicamentele cu acțiune antiseptică sunt utilizate în principal sub formă de inhalații. În bronșita acută, pentru a reduce manifestarea simptomelor, adulții sunt tratați cu inhalații printr-un nebulizator cu soluții de medicamente precum Rivanol, Dioxidine.
Prognosticul simptomelor de bronșită cu tratament rațional la adulți este de obicei favorabil. Vindecarea completă are loc de obicei în 2-4 săptămâni. Prognosticul bronșiolitei este mai grav și depinde de inițierea la timp a tratamentului intensiv. Odată cu diagnosticarea tardivă și tratamentul prematur, se pot dezvolta simptome de insuficiență respiratorie cronică.
Remedii populare pentru bronșită
- Fierbeți puțină apă, adăugați 2 picături de ulei de brad, eucalipt, pin sau arbore de ceai. Aplecați-vă peste recipientul cu amestecul rezultat și inhalați aburul timp de 5-7 minute.
- O rețetă foarte veche și eficientă este o ridiche, în ea se face o mică depresiune, în care se pune o linguriță de miere. După un timp, ridichea dă suc și poate fi consumată de 3 ori pe zi. Aceasta este o modalitate bună de a calma tusea dacă nu sunteți alergic la miere.
- Tratăm bronșita cu flori de galbenele. Se toarnă 2 linguri de flori de galbenele cu un pahar cu apă clocotită și se ține într-o baie de apă timp de 15 minute. Adulții iau 1-2 linguri de 3 ori pe zi cu 15 minute înainte de masă.
- Se toarnă un pahar de lapte într-un bol emailat, se adaugă 1 lingură de plantă uscată de salvie, se acoperă strâns, se aduce la fierbere la foc mic, se răcește și se strecoară. Apoi aduceți din nou la fiert, acoperit cu un capac. Gata de băut fierbinte înainte de a merge la culcare.
- Hrean și miere. Instrumentul ajută în lupta împotriva bronșitei și a bolilor pulmonare. Treceți patru părți de hrean prin răzătoare, amestecați cu 5 părți de miere. Luați o lingură după masă.
- Luați 2 părți rădăcină de lemn dulce și 1 parte floare de tei. Faceți un decoct din plantă și folosiți-l pentru tuse uscată sau spută excesiv de groasă.
- 10 g de coajă de mandarină uscată și tocată se toarnă 100 ml apă clocotită, insistă, strecoară. Luați 1 lingură de 5 ori pe zi înainte de mese. Folosit ca expectorant.
Tratamentul pe termen lung al bronșitei la domiciliu duce adesea la complicații periculoase. Dacă tusea nu dispare după o lună, contactați clinica. Refuzul tratamentului sau bazarea pe cunoștințele unui farmacist de farmacie la adulți și vârstnici poate provoca bronhotraheită, infecție purulentă, traheobronșită, traheită și reabilitare îndelungată.
Prevenirea
Măsuri de prevenire primară:
- La adulți, pentru prevenirea bronșitei, va fi important să se renunțe complet la fumat, precum și consumul regulat de alcool. Astfel de abuzuri afectează negativ starea generală a corpului și, ca urmare, pot apărea bronșite și alte boli.
- limitarea impactului substanțelor și gazelor nocive care trebuie inhalate;
- începe tratamentul diferitelor infecții la timp;
- nu răciți prea mult corpul;
- ai grijă de menținerea imunității;
- în timpul perioadei de încălzire, mențineți un nivel normal de umiditate în cameră.
Prevenția secundară include:
- Eliminați toți factorii de risc de mai sus. Diagnosticul în timp util și tratamentul precoce al bronșitei acute (sau exacerbărilor cronice).
- Întărirea corpului vara.
- Prevenirea infecțiilor virale respiratorii acute (ARVI) în timpul epidemiei (de obicei din noiembrie până în martie).
- Utilizarea profilactică a medicamentelor antibacteriene timp de 5-7 zile cu exacerbarea bronșitei cauzate de un virus.
- Exerciții de respirație zilnice (previne stagnarea mucusului și infecția în arborele bronșic).
Bronșita la adulți este o boală periculoasă care nu poate fi tratată singură. Autotratamentul poate duce la consecințe grave sub formă de dizabilitate, în unele cazuri chiar viața este în pericol. Accesul în timp util la un medic și un diagnostic în timp util ajută la evitarea complicațiilor și la atenuarea simptomelor deja în stadiile inițiale ale bronșitei.
Adaugă un comentariu Anulează răspunsul
© Toate informațiile de pe site-ul web „Simptome și tratament” sunt furnizate doar în scop informativ. Nu vă automedicați, ci consultați un medic cu experiență. | Acordul utilizatorului și contacte |
1568 0
Bronsita cronica (CB)- o boală cronică progresivă, care se bazează pe o leziune degenerativă-inflamatoare a mucoasei arborelui traheobronșic, care se dezvoltă de obicei ca urmare a iritației prelungite a căilor respiratorii de către agenți nocivi cu o restructurare a aparatului secretor și modificări sclerotice la nivelul bronșicului; perete, manifestată clinic prin tuse, spută și (sau) dificultăți de respirație.
Conform criteriilor OMS, se poate vorbi de CB doar atunci când simptomul principal al bolii- tusea poate fi urmărită la pacient timp de cel puțin doi ani (pe parcursul fiecărui an, episoadele de tuse trebuie înregistrate de către pacient sau medic timp de cel puțin trei luni). În alte cazuri, este necesar să se ridice întrebarea dacă pacientul are fie bronșită acută recurentă, fie prelungită.
În plus, diagnosticul de bronșită cronică poate fi pus la un pacient numai după excluderea așa-numitei „bronșite secundare” (B.E. Votchal) asociată cu alte organe și sisteme ale corpului sau alt tip de inflamație a arborelui traheobronșic (astm bronșic). , tuberculoza, tumora, uremie, insuficienta circulatorie, fibroza chistica etc.).
Etiologie și patogeneză
Baza bronșitei cronice în toate cazurile este o leziune degenerativă-inflamatoare a mucoasei arborelui traheobronșic, manifestată în inflamația cronică a mucoasei cu restructurarea sa ulterioară ireversibilă cu înlocuirea epiteliului ciliat cu unul multistrat, hipertrofie și ulterior. atrofia glandelor bronșice, distrugerea bazei elastice de colagen a plămânilor și formarea fibroză și emfizem obstructiv secundar.În același timp, principalii factori care duc la formarea bronșitei cronice sunt expunerea pe termen lung la căile respiratorii a diverșilor poluanți (fumul de tutun din fumatul activ și pasiv, monoxidul de carbon, diverse pulberi industriale etc.), conducând la deteriorarea membrana mucoasă a arborelui traheobronșic. Destul de rar, dezvoltarea bronșitei cronice este asociată cu infecții virale și bacteriene recurente (tuse convulsivă, paragripa etc.), însoțite de leziuni necrotice profunde și, ulterior, cicatricial-atrofice ale membranei mucoase a arborelui traheobronșic.
Toți acești factori declanșează un singur proces patomorfologic: mai întâi, apare iritația membranei mucoase cu hiperproducție de mucus, urmată de moartea epiteliului ciliat, înlocuindu-l cu unul multistrat și se dezvoltă hipertrofia glandelor mucoase. Toate acestea duc la tulburări ale clearance-ului mucociliar al arborelui traheobronșic și există o întârziere în lumenul căilor respiratorii a mucusului și a substanțelor străine, care, împreună cu tulburările avansate în sistemul de protecție locală a plămânilor, contribuie la adăugarea. de inflamație purulentă, care exacerbează și mai mult deteriorarea profundă ireversibilă a straturilor mucoase și submucoase ale bronhiilor și bronhiolelor până la dezvoltarea bronșiectaziei.
În același timp, dezvoltarea edemului inflamator al mucoasei bronhiilor distale și bronhiolelor, bronhospasmul tranzitoriu din cauza activării sistemului nervos parasimpatic al arborelui bronșic, precum și blocarea lumenului bronhiilor mici cu mucus conduc la dezvoltarea. de obstrucție bronșică, care determină tulburări ale schimbului de gaze și tulburări ale ventilației alveolare sub formă de hipoxemie alveolară și hipercapnie. Există o dezvoltare treptată a emfizemului din cauza întinderii excesive a alveolelor, care este, de asemenea, facilitată de distrugerea bazei elastice de colagen a pereților acestora din cauza unei deficiențe secundare a enzimei alfa-1 - antitripsină ca urmare a expunerii la fumul de tutun. .
Emfizemul rezultat, la rândul său, declanșează un cerc vicios - are loc o compresie mecanică progresivă a bronhiolelor terminale de către alveolele umflate și o creștere a hipoventilației alveolare cu hipoxemie alveolară și, ulterior, arterială.
Pentru a depăși efectul advers asupra organismului de ventilație neuniformă a alveolelor, apare un spasm reflex al arteriolelor circulației pulmonare, care, pe măsură ce boala progresează și dezvoltă hipoxemie, capătă un caracter generalizat, determinând dezvoltarea persistentei. hipertensiunea arterială în circulația pulmonară și dezvoltarea hipertrofiei regulate a ventriculului drept, așa-numitul cor pulmonar. Faza terminală a dezvoltării bolii este debutul decompensării cor pulmonale.
Tabloul clinic
Tabloul clinic al bronșitei cronice este divers și depinde de forma bolii, stadiul și prezența anumitor complicații. În mod tradițional, luați în considerare mai multe forme clinice de bronșită cronică.Bronsita cronica simpla (catarala, tusea fumatorului).
Cu această formă de boală, principalul și adesea singurul simptom al bolii este tusea, de obicei productivă cu separarea dimineața și în timpul zilei a unor cantități mici de spută mucoasă. Cel mai adesea, tusea nu deranjează un pacient semnificativ, adesea oamenii o consideră caracteristică corpului lor și o consideră o reacție naturală la fumat. Pentru a stabili această etapă (formă) de CB, după cum arată practica, pacientul reușește doar cu screening-uri, examinări și chestionări țintite, adesea. În același timp, nu este posibil să se identifice niciun simptom fizic în timpul examinării fizice și instrumentale a pacientului (doar o oarecare duritate a respirației este detectată doar uneori).Examinarea endoscopică a arborelui traheobronșic poate evidenția semne de endobronșită catarrală locală și mai rar difuză cu hiperemie și mucoasă edematoasă.
Bronsita cronica purulenta (CGB)
O trăsătură caracteristică a acestei forme de bronșită cronică este adăugarea (permanent sau în perioadele de exacerbare) de inflamație purulentă, cel mai adesea asociată cu agenți etiologici precum Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pneumoniae. Un simptom distinctiv este eliberarea sputei purulente la tuse. Adesea, dezvoltarea CGD este facilitată de defecte secundare ale sistemului imunitar care se formează în organism sub formă de hipogammaglobulinemie, o deficiență în producția de imunoglobuline din anumite clase, în primul rând imunoglobulina A secretorie.Cu această formă a bolii, fazele de exacerbare și remisiune sunt destul de clar urmărite, o exacerbare apare adesea cu hipotermie și cu adăugarea unei infecții virale respiratorii și se manifestă sub formă de stare subfebrilă, slăbiciune și slăbiciune crescândă și o creșterea vizibilă a cantității de evacuare a sputei. Caracteristice sunt semnele endoscopice ale bolii - depistarea în timpul bronhoscopiei a modelului de endobronșită cataral-purulentă (purulentă) locală sau difuză. Cu prezența prelungită a inflamației purulente în arborele traheobronșic, cursul CHB este complicat de dezvoltarea bronșiectaziei.
Bronșită cronică obstructivă
Bronșita cronică obstructivă (COB)- o formă clinică specială de bronșită cronică, caracterizată prin obstrucție progresivă a căilor respiratorii, constând în reversibilă (umflarea mucoasei, hipersecreția de mucus cu obstrucție a lumenului bronhiolelor și, într-o măsură mai mică, spasm al mușchilor netezi ai bronhiilor). bronhii) și componente ireversibile (emfizem obstructiv cu compresia căilor respiratorii mici, bronhiole de obliterare inflamatorie).Un sindrom caracteristic acestei forme de bronșită cronică este dispneea expiratorie care crește în timp, variind într-un interval foarte larg - de la senzația de dispnee în timpul unui efort fizic semnificativ până la insuficiența respiratorie severă, determinată chiar și cu exerciții fizice minore și în repaus. În același timp, pacientul este îngrijorat de tusea cu spută, care în unele cazuri poate deveni purulentă (bronșită cronică purulent-obstructivă). Pe măsură ce boala progresează, evoluția se complică prin adăugarea emfizemului obstructiv secundar al plămânilor și al corului pulmonar, care agravează și mai mult insuficiența respiratorie și severitatea stării pacientului.
Tabloul clinic al stadiului complicat avansat al COB, cu care se întâlnesc cel mai adesea medicii, este destul de cunoscut - medicul vede un pacient în fața lui, plângându-se de dificultăți de respirație, agravată de efort fizic și tuse cu spută. În același timp, pacientul constată că în repaus se simte destul de bine, iar respirația scurtă începe să-l deranjeze doar cu un anumit efort fizic.
Spre deosebire de pacienții cu astm bronșic, atacurile de astm în repaus sau în timpul somnului, de regulă, nu sunt observate; pacienții cu COB tolerează destul de calm inhalarea mirosurilor puternice și a aerului rece. La examinare și la examenul fizic, se atrage atenția asupra creșterii volumului toracelui și limitarea excursiei acestuia în timpul respirației, lărgirea spațiilor intercostale, bombarea foselor supraclaviculare și prezența pulsației epigastrice.
Cu percuție, se determină un sunet de cutie, adesea cu dificultate, din cauza severității emfizemului, este posibil să se determine limitele tocității cardiace. Respirația este de obicei slăbită semnificativ (uneori, medicii diagnostichează în mod eronat „plămânul tăcut” sau chiar pneumotoraxul la acești pacienți), pe fondul acesteia, se aud doar zgomote unice de șuierat joase. Adesea, în cazurile avansate, se poate detecta un ficat mărit și prezența pastosității și umflarea picioarelor.
Examinarea cu raze X a organelor toracice relevă semnele clasice de emfizem și pneumoscleroză, iar studiul funcțiile aparatului respirator extern (EPD)- prezenta obstructiei cailor respiratorii sub forma unei scaderi volumul expirator forțat în 1 secundă (FEV1), raportul dintre VEMS la capacitatea vitală (VC) sau la capacitatea vitală forțată (FVC), o scădere a debitului expirator maxim la nivelul de 25%, 50% sau 75% FVC. În același timp, poate exista o scădere a VC și o creștere a capacității pulmonare reziduale.
De asemenea, caracteristică pentru un astfel de curs de COB este prezența hipercapniei și hipoxemiei sângelui arterial. Verificarea precoce a dezvoltării cor pulmonale și a hipertensiunii emergente în sistemul arterei pulmonare este importantă pentru determinarea prognosticului. În acest sens, este obligatorie determinarea presiunii în artera pulmonară prin înregistrarea flebografiei jugulare sau pletismografiei, precum și examinarea cu ultrasunete a inimii drepte (grosimea peretelui ventriculului drept).
Pacienții cu stadiile inițiale de bronșită cronică obstructivă, când componenta obstructivă este tranzitorie, reversibilă și subiectiv nu deranjează pacientul, apelează mult mai rar la medic. În aceste cazuri, la un pacient cu tuse de lungă durată în timpul unui examen fizic, numai în perioadele de exacerbare a bolii, este posibil să se determine prezența unei singure respirații șuierătoare peste plămâni, iar în studiul funcției respiratorii, este posibilă să identifice tulburările respiratorii obstructive și, pe baza acesteia, să stabilească prezența stadiului inițial al COB la pacient. În aceste cazuri, este de o importanță capitală efectuarea unui test cu bronhodilatatoare pentru a stabili reversibilitatea componentei bronho-obstructive existente și fezabilitatea terapiei bronhodilatatoare pe termen lung.
În acest sens, toți pacienții după determinarea inițială a stării de permeabilitate bronșică sunt inhalați cu un bronhodilatator. În perioada studiilor de screening în ambulatoriu, ar trebui să se acorde preferință berodual (2 respirații dintr-o cutie de aerosoli cu doză măsurată), iar în spital se efectuează inhalarea cu atrovent sau traventol (2 respirații). După 10-15 minute, se înregistrează din nou starea de permeabilitate bronșică. Cu o îmbunătățire a permeabilității bronșice cu 15% sau mai mult față de nivelul inițial, se face o concluzie despre un test pozitiv. După 12 ore sau a doua zi, testul se repetă folosind un simpatomimetic (berotek, ventolin etc.).
Clasificare
Conform Clasificării internaționale a bolilor, leziunilor și cauzelor decesului OMS 10 (1995), revizuirea HB la:- J.41 bronșită cronică simplă și mucopurulentă;
- J.41. 0 bronșită cronică simplă;
- J.41. 1 bronșită cronică mucopurulentă;
- J.44 alte boli pulmonare obstructive cronice, inclusiv: bronșită cronică astmatică (obstructivă), bronșită cronică emfizematoasă, CP obstructivă, CP cu dificultăți de respirație.
De menționat că în ICD 10 bronșita astmatică cronică este clasificată la J.46.9 - astmul bronșic. De aceea, nu este recomandabil să folosiți termenul de „bronșită astmatică”, deoarece aceasta împiedică o distincție clară între două forme nosologice diferite - astmul bronșic și COB.
Program de sondaj
Planul de examinare de laborator și instrumentală a pacienților cu bronșită cronică include:A) În ambulatoriile și clinicile:
- analize generale de sânge;
- analiza generală a sputei, inclusiv determinarea conținutului de eozinofile;
- studiul funcției respirației externe - pneumotahometrie și spirometrie, înregistrarea curbei FVC, precum și efectuarea unui test farmacologic cu berodual;
- radiografie a pieptului și a sinusurilor paranazale; - ECG;
- examinare de către un specialist ORL.
- efectuarea unui profil farmacologic în studiul funcției respiratorii cu atrovent și berotek (ventolin);
- determinarea fracțiilor proteice din sânge, iar în COB - alfa-antitripsină (dacă este posibil);
- studiul stării imunologice (cu bronșită cronică purulentă);
- efectuarea bronhoscopiei, iar în bronșita purulentă cronică - bronhografie;
- determinarea presiunii parțiale a oxigenului și a dioxidului de carbon în sângele capilar (cu bronșită obstructivă cronică);
- studiul presiunii în artera pulmonară (flebografie jugulară, pletismografie, ECO-cardiografie) în COB.
Diagnostic și diagnostic diferențial
Diagnosticul de BC se bazează pe stabilirea unui pacient cu o tuse prelungită (de cel puțin 2 ani) cu sau fără spută, prezența expunerii la arborele traheobronșic a factorilor de risc pentru dezvoltarea CB (fumat pe termen lung, expunerea la condiții dăunătoare de muncă, infecții virale severe etc.).Dacă se presupune că un pacient are bronșită cronică, este necesar să se excludă alte boli și afecțiuni patologice (cancer sau adenom al bronhiei, tuberculoză, sinuzită cronică, astm bronșic, corp străin al bronhiilor etc.) folosind întregul volum. de metode clinice, radiologice, endoscopice si alte metode.se poate manifesta prin tuse prelungita si dificultati de respiratie. Cu alte cuvinte, diagnosticul de bronșită cronică poate fi pus doar prin excludere, după excluderea posibilității ca un pacient cu tuse de lungă durată să aibă „bronșită secundară”.
De o importanță deosebită este diagnosticul de COB, deoarece această formă de bronșită cronică este cea mai severă și, odată cu progresia, duce la dezvoltarea unor complicații severe (emfizem, cor pulmonar), dezactivând rapid pacienții și ducând la deces. În acest sens, două domenii de diagnosticare sunt de o importanță capitală. În primul rând, diagnosticul de bronșită cronică. În al doilea rând, un studiu țintit al funcției aparatului respirator extern la toți pacienții cu BC în scopul depistarii precoce (preclinice) a prezenței obstrucției bronșice (studiu FVC1, determinarea debitului expirator maxim la nivelul de 75- 25% din capacitatea vitală forțată a plămânilor).
Când sunt depistate tulburări respiratorii obstructive pentru a stabili reversibilitatea sindromului bronho-obstructiv, iar ulterior alegerea terapiei bronhodilatatoare, sunt indicate teste farmacologice cu bronhodilatatoare (simpatomimetic-ventolin sau berotek și blocant anticolinergic-atropină sau atrovent). Testul este considerat pozitiv (obstrucție bronșică reversibilă) în cazurile în care, după inhalarea unui bronhodilatator, există o creștere a indicatorului de permeabilitate bronșică cu 15% sau mai mult față de nivelul inițial.
Medicii se confruntă cu cele mai mari dificultăți în diagnosticul diferențial al COB și astm bronșic (BA), mai ales că nu este neobișnuit să apară cazuri de astm la pacienții vârstnici care fumează de mult timp. În plus, este necesar să se țină seama de faptul că la un număr de pacienți cu BA se desfășoară fără atacuri conturate - au o clinică de obstrucție bronșică prelungită, crescând și descrezându-se periodic spontan sau sub influența tratamentului. În aceste cazuri dificile din punct de vedere diagnostic, depistarea eozinofilelor în sputa este importantă pentru stabilirea diagnosticului de AD (sputa trebuie reexaminată și trebuie colorată conform Ziehl-Nielson sau Romanovsky-Giemsa înainte de microscopie!).
Studiul probelor de biopsie ale membranei mucoase a arborelui traheobronșic (BA se caracterizează prin îngroșarea membranei bazale și infiltrarea stratului submucos de către eozinofile), precum și diagnosticul ex juvantibus - o îmbunătățire semnificativă a stării pacientului pe fundal a unui curs scurt de terapie antiinflamatoare activă cu medicamente glucocorticoide inhalatorii (ingacort, ventolin etc.), precum și detectarea unui conținut crescut de imunoglobulina totală E în sânge. Pentru BA, spre deosebire de bronșita obstructivă cronică, o variabilitate pronunțată a fluometriei de vârf este de asemenea caracteristică.
Tratamentul bronșitei cronice
Direcția principală de tratare și prevenire a progresiei BC este eliminarea impactului asupra căilor respiratorii al impurităților nocive din aerul inhalat (interzicerea fumatului, angajarea rațională etc.). Același tratament al bronșitei cronice ar trebui diferențiat în funcție de forma bolii și de prezența anumitor complicații.Cu bronșita cronică simplă (catarală), principala și, în majoritatea cazurilor, singura metodă de tratament este utilizarea medicamentelor expectorante care vizează normalizarea clearance-ului mucociliar și prevenirea adăugării inflamației purulente.
În mod tradițional, medicamentele expectorante sunt împărțite în funcție de mecanismul de acțiune:
- acțiune reflexă - termopsis și epicuana, marshmallow, rozmarin sălbatic, care irită direct terminațiile nervoase situate în mucoasa gastrică și, prin urmare, provoacă în mod reflex o secreție crescută de mucus de către glandele bronșice;
- acțiune de resorbție - iodură de potasiu, bromhexină (bisolvon), ulei de cimbru etc., care, fiind absorbite în sânge, ajung în glandele bronșice și, prin acțiune directă asupra acestora, determină o secreție crescută de mucus;
- mucolitice și mucoregulatori - ambroxol (lazolvan) acetilcesteină (fluimucil, mucomist), carbocisteină (bronkatar, mucodin, mistabron), care distrug mucopolizaharidele și perturbă sinteza sialumucinelor din spută.
În bronșita cronică cataral-purulentă, împreună cu utilizarea de medicamente expectorante în cazul exacerbărilor bolii, și acest lucru se spune în cazurile de schimbare a naturii sputei la purulentă, apariția febrei de grad scăzut și starea de rău, Se efectuează cure de 1-2 săptămâni de terapie cu antibiotice.
În același timp, se acordă preferință (până la rezultatele culturii sputei și a antibiogramei agentului patogen izolat) medicamentele antibacteriene, la care bacilul gripal, pneumococul și moraxela sunt foarte sensibile - macrolidele noilor generații (sumamed, rovamicină), amoxicilină, amoxicilină + acid clavulanic (augmentin, clavocilină), clindamicină în combinație cu medicamente mucolitice. La primirea rezultatelor examenului bacteriologic, în funcție de efectul clinic și de microflora izolată, se fac ajustări ale tratamentului (cefalosporine, fluorochinolone etc.).
În cazurile de endobronșită purulentă severă în timpul perioadei de exacerbare a bronșitei cronice purulente, este recomandabil să se efectueze bronhofibroscopie de salubrizare repetată.
Tratamentul bronșitei cronice obstructive este o sarcină complexă dificilă. Are mai multe direcții strategice.
Nivelarea (reducerea) manifestărilor obstrucției bronșice, contribuind la dezvoltarea modificărilor ireversibile ca urmare a formării em[fizemului obstructiv și hipertensiunii reflexe în artera pulmonară și inima pulmonară ca răspuns la hipoxemia alveolară. Această direcție de tratament este de o importanță deosebită în stadiile inițiale ale COB, când modificările secundare existente sunt încă funcționale în natură și pot fi corectate cu medicamente.
În acest sens, este necesar să se țină seama de faptul că diverși factori patogenetici sunt implicați în formarea sindromului bronho-obstructiv la pacienții cu COB, mulți dintre care pot fi influențați activ. Deci, spasmul mușchilor netezi ai bronhiilor și umflarea membranei mucoase, precum și blocarea lumenului bronhiilor și bronhiolelor cu mucus, au o anumită valoare în geneza sindromului bronho-obstructiv. De aceea, alături de utilizarea mucoliticelor, un loc important în tratamentul COB revine diferitelor bronhodilatatoare. Scopul acestor medicamente ar trebui diferențiat în funcție de rezultatele studiului funcției respiratorii și a testării cu bronhodilatatoare.
În mod tradițional, în tratamentul bronșitei cronice obstructive, se folosesc simpatomimetice selective inhalatorii (salbutamol, berotek) și anticolinergice (Atrovent). De obicei sunt prescrise în doze terapeutice medii de 1 inhalare de 3-4 ori pe zi. Cu toate acestea, practica arată că, spre deosebire de pacienții cu astm bronșic în COB, simpatomimeticele sunt mult mai puțin eficiente, adesea inferioare medicamentelor cu acțiune anticolinergică. De aceea, anticolinergicele au o importanță primordială în tratamentul pacienților cu COB, în special în timpul terapiei de lungă durată, inclusiv la pacienții cu emfizem pulmonar dezvoltat, și sunt pe bună dreptate considerate ca medicamente de primă alegere în tratamentul COB.
Atrovent (bromura de ipratropiu), care este un antagonist competitiv al acetilcolinei, este utilizat în mod obișnuit. Blochează receptorii muscarinici ai mușchilor netezi ai arborelui trahebronșic, reduce secreția glandelor bronșice și umflarea membranei mucoase și, de asemenea, previne stimularea mediată de acetilcolină a fibrelor senzoriale ale nervului vag atunci când este iritat de diverși factori. De obicei, medicamentul este utilizat timp îndelungat (luni) 2 inhalații de 3-4 ori pe zi.
În același timp, este tradițională și justificată utilizarea medicamentelor bronhodilatatoare în tratamentul pacienților cu bronșită obstructivă cronică, care sunt o combinație de anticolinergice și simpatomimetice - solutan, teofedrin. O alternativă bună la aceasta este utilizarea medicamentului berodual - o combinație de bromură de ipratropiu și bromhidrat de fenoterol, ambele sub formă de inhalații (2 inhalații de 3-4 ori pe zi) folosind un inhalator cu doză măsurată și folosind un nebulizator portabil. Metilxantinele, în special formele lor retard prelungite, au, de asemenea, o anumită valoare în tratamentul pacienților cu COB.
Datorită faptului că sputa rezultată poate agrava și fenomenele de obstrucție bronșică, utilizarea medicamentelor mucolitice este obligatorie în tratamentul COB.
Cea mai importantă direcție în tratamentul COB, mai ales atunci când cursul său a fost complicat de dezvoltarea emfizemului și a corului pulmonar, este terapia cu oxigen pe termen lung cu debit scăzut. Obiectivul principal al acestui tratament este de a încetini dezvoltarea și nivelarea hipoxemiei alveolare existente, ceea ce duce la o îmbunătățire a compoziției gazoase a sângelui (scopul este menținerea presiunii parțiale a oxigenului la nivelul de 55-60). mm Hg), o scădere a presiunii în artera pulmonară și, în cele din urmă, pentru a îmbunătăți starea clinică și prognosticul pacientului. Terapia cu oxigen cu debit scăzut este prescrisă în cazurile de scădere constantă a presiunii parțiale a oxigenului sub 55 mm Hg. Artă. (saturația hemoglobinei cu oxigen 55%).
Când se administrează oxigenoterapie, este de obicei suficient să se utilizeze un debit scăzut (2-5 L/min) de oxigen 100% umidificat prin canule nazale timp de cel puțin 18 ore pe zi, inclusiv în timpul somnului (când oxigenoterapia este administrată în timpul somnului). , reduce riscul de aritmii).
Utilizarea glucocorticoizilor este justificată numai în cazul unei combinații de bronșită obstructivă cronică cu astm bronșic, atunci când este dovedit, inclusiv de laborator (detecția eozinofilelor în spută), participarea unui mecanism alergic la formarea unei componente obstructive bronșice.
În timpul exacerbării COB, în prezența semnelor clinice de intoxicație și a apariției sputei purulente, este obligatoriu un curs de terapie cu antibiotice.
Destul de controversată și adesea contradictorie este utilizarea diferitelor medicamente cardiovasculare la pacienții cu BPOC cu semne de decompensare circulatorie. Deci, nu există nicio îndoială că utilizarea atentă a glicozidelor cardiace este justificată în cazurile de semne de insuficiență circulatorie în circulația pulmonară, în alte cazuri, utilizarea acestor medicamente nu este întotdeauna justificată. Utilizarea pe scară largă a medicamentelor care au efect vasodilatator direct (nitrați, antagoniști de calciu etc.) nu este recomandabilă, deoarece datorită vasodilatației în sistemul arterei pulmonare, aceste medicamente pot reduce fluxul sanguin în zone suficient de ventilate cu creșterea acestuia în zonele de ventilație limitată, ceea ce duce la o scădere a presiunii parțiale în sânge și exacerbează hipoxia tisulară.
Acest efect advers al nitraților este într-o anumită măsură compensat de un efect bronhodilatator distinct al antagoniștilor de calciu (nefidipină) și, prin urmare, aceste medicamente sunt utilizate cu succes în tratamentul cazurilor severe de COB. Promițătoare sunt prima experiență de utilizare a inhibitorilor enzimei de conversie a angiotensinei pentru tratamentul bronșitei obstructive cronice.
Un loc important în tratamentul COB îl revin metodelor de exerciții terapeutice de respirație care vizează îmbunătățirea funcției de drenaj a arborelui bronșic și antrenarea mușchilor respiratori. În același timp, metodele fizioterapeutice de tratament și masajul terapeutic al mușchilor respiratori sunt de o importanță deosebită.
V.G. Alekseev, V.N. Yakovlev
Bronșită: manifestări clinice, cauze, mecanism de dezvoltare
Bronșita se referă la boli ale sistemului respirator, este o inflamație difuză a membranei mucoase a traheei și bronhiilor. Clinica de bronșită poate diferi în funcție de forma procesului patologic, precum și de severitatea cursului acestuia.
Conform clasificării internaționale, bronșita este împărțită în acută și cronică. Primul se caracterizează printr-un curs acut, creșterea producției de spută, tuse uscată, mai gravă noaptea. După câteva zile, tusea devine umedă, sputa începe să se îndepărteze. Bronșita acută durează de obicei 2-4 săptămâni.
În conformitate cu liniile directoare ale Organizației Mondiale a Sănătății, semnele bronșitei, care îi permit să fie clasificate drept cronice, sunt o tuse cu secreție bronșică intensă, care durează mai mult de 3 luni timp de 2 ani la rând.
Într-un proces cronic, leziunea se extinde la arborele bronșic, funcțiile protectoare ale bronhiilor sunt perturbate, există dificultăți de respirație, formarea abundentă de spută vâscoasă în plămâni și o tuse prelungită. Nevoia de a tuse cu expectorație este deosebit de intensă dimineața.
Motive pentru dezvoltarea bronșitei
Diferite forme de bronșită diferă semnificativ între ele în ceea ce privește cauzele, patogeneza și manifestările clinice.
Etiologia bronșitei acute este baza clasificării, conform căreia bolile sunt împărțite în următoarele tipuri:
- infecțioase (infecție bacteriană, virală, viral-bacteriană, rar fungică);
- stați în condiții nefavorabile dăunătoare;
- nespecificat;
- etiologie mixtă.
Mai mult de jumătate din toate cazurile de boală sunt cauzate de agenți patogeni virali. Agenții cauzali ai formei virale a bolii în majoritatea cazurilor sunt rino-, adenovirusurile, gripa, paragripa, respirator-interstițial.
Dintre bacterii, boala este mai des cauzată de pneumococi, streptococi, Haemophilus influenzae și Pseudomonas aeruginosa, Moraxella catarrhalis, Klebsiella. Pseudomonas aeruginosa și Klebsiella sunt detectate mai des la pacienții imunocompromiși care abuzează de alcool. La fumători, boala este cauzată mai des de Moraxella sau Haemophilus influenzae. Exacerbarea formei cronice a bolii este adesea provocată de Pseudomonas aeruginosa și stafilococi.
Etiologia mixtă a bronșitei este foarte frecventă. Agentul patogen primar intră în organism, reduce funcțiile de protecție ale sistemului imunitar. Acest lucru creează condiții favorabile pentru atașarea unei infecții secundare.
Principalele cauze ale bronșitei cronice, pe lângă bacterii și viruși, sunt impactul asupra bronhiilor a unor factori fizici, chimici nocivi (iritarea mucoasei bronșice cu cărbune, ciment, praf de cuarț, vapori de sulf, hidrogen sulfurat, brom, clor, amoniac), contact prelungit cu alergeni. În cazuri rare, dezvoltarea patologiei se datorează unor tulburări genetice. S-a stabilit relația dintre rata de incidență și factorii climatici, creșterea se observă în perioada rece umedă.
Formele atipice de bronșită sunt cauzate de agenți patogeni care ocupă o nișă intermediară între viruși și bacterii. Acestea includ:
Bolile atipice se caracterizează prin simptome necaracteristice cu dezvoltarea poliserozitei, afectarea articulațiilor și a organelor interne.
Caracteristicile patogenezei inflamației bronhiilor
 Patogenia bronșitei constă în stadii neuro-reflex și infecțioase ale dezvoltării bolii. Sub influența factorilor provocatori, tulburările trofice sunt observate în pereții bronhiilor. Boala infecțioasă începe cu aderarea agentului patogen infectant la celulele epiteliale ale membranei mucoase a căilor respiratorii ale plămânilor. În același timp, mecanismele de protecție locale sunt încălcate, cum ar fi filtrarea aerului, hidratarea, curățarea, activitatea funcției fagocitare a macrofagelor alveolare și a neutrofilelor scade.
Patogenia bronșitei constă în stadii neuro-reflex și infecțioase ale dezvoltării bolii. Sub influența factorilor provocatori, tulburările trofice sunt observate în pereții bronhiilor. Boala infecțioasă începe cu aderarea agentului patogen infectant la celulele epiteliale ale membranei mucoase a căilor respiratorii ale plămânilor. În același timp, mecanismele de protecție locale sunt încălcate, cum ar fi filtrarea aerului, hidratarea, curățarea, activitatea funcției fagocitare a macrofagelor alveolare și a neutrofilelor scade.
Pătrunderea agenților patogeni în țesutul pulmonar este facilitată și de o perturbare a funcționării sistemului imunitar, o creștere a sensibilității organismului la alergeni sau substanțe toxice formate în timpul activității vitale a agenților patogeni ai procesului inflamator. Cu fumatul constant sau contactul cu condiții dăunătoare, purificarea plămânilor de mici iritanți încetinește.
Odată cu progresia ulterioară a bolii, se dezvoltă obstrucția arborelui traheobronșic, se observă roșeața, umflarea mucoasei și începe o descuamare crescută a epiteliului tegumentar. Ca urmare, se produce un exudat de natură mucoasă sau mucopurulentă. Uneori poate exista un blocaj complet al lumenului bronhiolelor, bronhiilor.
În cazurile severe, se formează spută purulentă gălbuie sau verzuie. Cu hemoragii din vasele de sânge ale membranei mucoase, exudatul capătă o formă hemoragică cu bulgări maronii (sputa ruginită).
Un grad ușor al bolii se caracterizează prin deteriorarea numai a straturilor superioare ale membranei mucoase, în cazuri severe, toate straturile peretelui bronșic suferă modificări morfologice. Cu un rezultat favorabil, consecințele procesului inflamator dispar în 2-3 săptămâni. În cazul panbronșitei, refacerea straturilor profunde ale mucoasei durează aproximativ 3-4 săptămâni. Dacă modificările patologice devin ireversibile, faza acută a bolii capătă o evoluție cronică.
Condițiile pentru tranziția patologiei într-o formă cronică sunt:
- scăderea apărării organismului la boli, expunerea la alergeni, hipotermie;
- boli respiratorii virale;
- focare de procese infecțioase în organele sistemului respirator;
- boli alergice;
- insuficiență cardiacă cu congestie în plămâni;
- deteriorarea funcției de drenaj din cauza deficiențelor motorii și a tulburărilor epiteliului ciliat;
- prezența unei traheostomii;
- condiții de viață nefavorabile din punct de vedere social;
- încălcări ale funcționării sistemului de reglare neuroumorală;
- fumat, alcoolism.
Cea mai semnificativă în acest tip de patologie este funcționarea sistemului nervos.
Set de manifestări ale bronșitei
Simptomatologia bronșitei, în funcție de forma bolii, prezintă diferențe semnificative, prin urmare, pentru a evalua corect starea pacientului, precum și pentru a prescrie tratamentul adecvat, este necesar să se identifice în timp trăsăturile distinctive ale patologiei.
Tabloul clinic al formei acute de bronșită
 Clinica bronșitei acute în stadiul inițial se manifestă prin semne de infecții respiratorii acute, secreții nazale, slăbiciune generală, cefalee, febră ușoară, roșeață, dureri în gât). Concomitent cu aceste simptome, apare o tuse uscată, dureroasă.
Clinica bronșitei acute în stadiul inițial se manifestă prin semne de infecții respiratorii acute, secreții nazale, slăbiciune generală, cefalee, febră ușoară, roșeață, dureri în gât). Concomitent cu aceste simptome, apare o tuse uscată, dureroasă.
Pacienții se plâng de o senzație de durere în piept. După câteva zile, tusea capătă un caracter umed, devine mai moale, exudatul mucos începe să se îndepărteze (forma catarrală a bolii). Dacă infecția cu un agent bacterian se alătură patologiei virale, sputa capătă un caracter mucopurulent. Sputa purulentă în bronșita acută este extrem de rară. În cazul crizelor severe de tuse, exudatul poate fi stricat cu sânge.
Dacă inflamația bronhiolelor se dezvoltă pe fondul bronșitei, pot fi observate simptome de insuficiență respiratorie, cum ar fi dificultăți de respirație, piele albastră. Respirația rapidă poate indica dezvoltarea sindromului de obstrucție bronșică.
La atingerea pieptului, sunetul de percuție și tremurul vocii de obicei nu se schimbă. Se aude respirații aspre. În stadiul inițial al evoluției bolii, se observă râuri uscate, când sputa începe să se ude, acestea devin umede.
În sânge există o creștere moderată a numărului de leucocite cu predominanța neutrofilelor. Viteza de sedimentare a eritrocitelor poate crește ușor. Există o probabilitate mare de apariție a proteinei C reactive, un nivel crescut de acizi sialici, alfa 2-globuline.
Tipul de agent patogen este determinat prin bacterioscopia exudatului pulmonar sau culturii sputei. Pentru detectarea în timp util a blocării bronhiilor sau bronhiolelor, se efectuează debitmetrie de vârf sau spirometrie.
În bronșita acută, patologia structurii plămânilor nu este de obicei observată pe o radiografie.
În bronșita acută, recuperarea are loc în 10-14 zile. La pacienții imunocompromiși, boala este prelungită și poate dura mai mult de o lună. La copii, există semne mai pronunțate de bronșită, dar toleranța bolii la copii este mai ușoară decât la adulți.
Simptomele bronșitei cronice
Bronșita cronică neobstructivă sau obstructivă se manifestă în moduri diferite, în funcție de durata bolii, probabilitatea de insuficiență cardiacă sau emfizem. Forma cronică a bolii are aceleași varietăți ca și forma acută.
 În bronșita cronică, se observă următoarele manifestări clinice ale bolii:
În bronșita cronică, se observă următoarele manifestări clinice ale bolii:
- secreție crescută și secreție de spută purulentă;
- fluierat în timpul inspirației;
- proces de respirație dificil, respirație grea la ascultare;
- tuse puternică și dureroasă;
- mai des rale uscate, umede cu o cantitate mare de spută vâscoasă;
- căldură;
- transpiraţie;
- tremor muscular;
- modificarea frecvenței și duratei somnului;
- dureri de cap severe pe timp de noapte;
- tulburări de atenție;
- palpitații ale inimii, creșterea tensiunii arteriale;
- convulsii.
Principalul simptom al bronșitei cronice este o tuse paroxistică puternică lătrătoare, mai ales dimineața, cu secreție copioasă de spută groasă. După câteva zile cu o astfel de tuse apare durerea în piept.
Natura sputei secretate, consistența, culoarea acesteia diferă în funcție de următoarele tipuri de bronșită cronică:
- cataral;
- cataral-purulent;
- purulent;
- fibrinos;
- hemoragice (hemoptizie).
Odată cu progresia bronșitei, pacientul începe să fie deranjat de dificultăți de respirație chiar și fără efort fizic.. În exterior, acest lucru se manifestă prin cianoza pielii. Pieptul ia forma unui butoi, coastele se ridică într-o poziție orizontală, gropile de deasupra claviculei încep să se umfle.
Într-o formă separată, bronșita hemoragică este izolată. Boala este de natură neobstructivă, cursul este pe termen lung, o trăsătură distinctivă este hemoptizia, datorită creșterii permeabilității peretelui vascular. Patologia este destul de rară, pentru a stabili un diagnostic, este necesar să se excludă alți factori pentru formarea secrețiilor mucoase ale plămânilor cu un amestec de sânge. Pentru a face acest lucru, în timpul bronhoscopiei, se determină grosimea pereților vaselor de sânge ale mucoasei.
Forma fibrinoasă a bronșitei este foarte rară. O caracteristică distinctivă a acestei patologii este prezența depozitelor de fibrină, a spiralelor Kurshman, a cristalelor Charcot-Leyden. Clinica se manifesta prin tuse, cu expectoratie de gipsuri sub forma de arbore bronsic.
Bronșita este o boală comună. Cu o terapie adecvată, are un prognostic favorabil. Cu toate acestea, cu auto-medicație, există o probabilitate mare de a dezvolta complicații grave sau de tranziție a bolii la o formă cronică. Prin urmare, la primele simptome caracteristice inflamației bronșice, este necesar să consultați un medic.
Bronsita acuta - Simptomele, diagnosticul si tratamentul bronsitei acute
Bronsita acuta
Bronsita acuta- inflamatia acuta difuza a arborelui traheobronsic este una dintre cele mai frecvente afectiuni ale aparatului respirator.
Cel mai adesea apare în perioadele de fluctuații de temperatură din natură - perioadele de toamnă și primăvară în timpul unei epidemii de gripă, după hipotermia organismului;
Răcirea, fumatul, consumul de alcool, infecția focală cronică în regiunea nazofaringiană, respirația nazală afectată, deformarea toracică, malnutriția și stresul predispun la boală, reducând apărarea sistemului imunitar.
Etiologie și patogeneză
Mecanismul bronșitei acute - Agentul dăunător pătrunde în trahee și bronhii cu aer inhalat, pe cale hematogenă sau limfogenă (bronșită uremică).
Boala este cauzată de:
- Viruși(virusuri gripale, paragripală, adenovirusuri, sincițială respiratorie, rujeolă, tuse convulsivă etc.),
- bacterii(stafilococi, streptococi, pneumococi etc.);
- Factori fizici si chimici(aer uscat, rece, cald, oxizi de azot etc.). Bronșita toxico-chimică acută apare la inhalarea aerului care conține crom, nichel, vanadiu, wolfram, cobalt, fluor, difosgen, formaldehidă, anhidridă de arsen, dioxid de sulf, benzen, acetonă, vapori de benzină, acizi, dimetil sulfat, zgură Thomas,. Inhalarea aerului cu un continut ridicat de praf, in special organic, determina dezvoltarea bronsitei acute prafoase.
Cel mai adesea, înainte de dezvoltarea bronșitei acute, o persoană suferă și alte boli inflamatorii ale tractului respirator superior: boli respiratorii acute, traheite, răni, amigdalite, sinuzite - netratate sau care apar sever.
anatomie patologică
In cazurile usoare modificările sunt limitate la membrana mucoasă, în cazurile severe captează toate straturile peretelui bronșic. Membrana mucoasă apare edematoasă, hiperemică cu prezența exudatului mucos, mucopurulent sau purulent la suprafață.
În formele severe ale bolii adesea apar hemoragii la nivelul mucoasei, exudatul poate deveni hemoragic. În unele cazuri, există o obturație completă cu un secret al lumenului bronhiilor mici și bronhiolelor. Inflamația poate fi larg răspândită sau limitată.
Tabloul clinic (Simptome de bronșită acută)
Bronșita de etiologie infecțioasă începe adesea pe fondul rinitei acute, laringitei.
Pentru boala usoara există durere în spatele sternului, tuse uscată, mai rar umedă, senzație de slăbiciune, slăbiciune. Nu există semne fizice sau respirație severă, razele uscate sunt determinate deasupra plămânilor. Temperatura corpului este subfebrilă sau normală. Compoziția sângelui periferic nu se modifică. Acest curs este observat mai des cu afectarea traheei și a bronhiilor mari.
Pentru debit moderat starea generală de rău, slăbiciunea sunt semnificativ exprimate, o tuse uscată puternică cu dificultăți de respirație și dificultăți de respirație, durerea în părțile inferioare ale pieptului și peretele abdominal, asociată cu încordarea musculară la tuse, sunt caracteristice. Tusea devine treptat umedă, sputa capătă un caracter mucopurulent sau purulent. Deasupra suprafeței plămânilor se aud respirații aspre, bubuituri uscate și umede. Temperatura corpului rămâne subfebrilă timp de câteva zile. Nu există modificări pronunțate în compoziția sângelui periferic.
Boală severă observat, de regulă, cu o leziune predominantă a bronhiolelor (răspândirea procesului inflamator la cea mai mică ramificare a căilor de ventilație care mărginesc secțiunile respiratorii ale plămânilor) (vezi Bronșiolită). Simptomele acute ale bolii dispar în a 4-a zi și, cu un rezultat favorabil, dispar complet până în a 7-a zi. Bronșita acută cu permeabilitate bronșică afectată tinde să se prelungească și să treacă la bronșita cronică.
Bronșita acută de etiologie toxico-chimică este dificilă. Boala începe cu o tuse dureroasă cu eliberarea de spută mucoasă sau sângeroasă, bronhospasmul se unește rapid (pe fundalul unei expirații prelungite, se aud șuierate uscate) și dificultățile de respirație progresează (până la sufocare), insuficiența respiratorie și hipoxemia cresc. .
Simptomele radiologice ale emfizemului pulmonar acut pot fi determinate. Eritrocitoza simptomatică se descompune, indicatorii hematocritului cresc. Bronșita acută de praf poate avea, de asemenea, un curs sever. Pe lângă tuse (la început uscată și apoi umedă), se observă dificultăți de respirație marcate, cianoză a membranelor mucoase. Se determină o nuanță cutie de sunet de percuție, respirație grea, șuierătură uscată. Este posibilă o ușoară eritrocitoză. Raze X au evidențiat o transparență crescută a câmpurilor pulmonare și o expansiune moderată a rădăcinilor plămânilor.
Cu percuție deasupra plămânilor se determină un sunet pulmonar clar, adesea cu o nuanță de casetă.
În timpul auscultării din primele zile ale bolii se determină respirația veziculoasă cu expirație prelungită, uscată - șuierat sau bâzâit - șuierător. Uneori, după tuse, numărul șuierăturilor scade, iar cu respirația calmă, respirația șuierătoare este absentă, dar se aude doar cu respirația forțată. După 3-4 zile, se pot alătura râuri umede de diferite dimensiuni (barbotare mari, medii și fine).
Modificări de la alte organe adesea nesemnificativ. Pot exista tahicardie, simptome vegetative (transpirație excesivă), pierderea poftei de mâncare, tulburări de somn.
La examinarea cu raze X, modificările sunt adesea absente. În unele cazuri, există o extindere a umbrei rădăcinilor plămânilor.
Studiul funcției respirației externe relevă adesea o scădere a capacității vitale a plămânilor (cu 15–20% din datorie). Saturația sângelui cu oxigen rămâne inițial normală - datorită creșterii volumului respirației (datorită creșterii adâncimii și frecvenței respirației). Când bronhiile mici sunt implicate în procesul patologic, se dezvăluie încălcări ale conducerii bronșice: o scădere a pneumotahimetriei (până la 80% din scadență) și capacitatea vitală forțată a plămânilor.
Testele de sânge detectează cel mai adesea leucocitoza neutrofilă (până la 10–12 G/l), VSH accelerat.
Bronşită
Nu există nicio persoană pe pământ care să nu fi întâlnit niciodată bronșită. Tusea chinuitoare - principalul simptom al bronșitei - rezultatul unui proces inflamator acut sau cronic în mucoasa bronșică.
Cauzele bronșitei
Când o persoană este sănătoasă, aerul, care trece prin tractul respirator superior, este curățat de praf și particule în suspensie, încălzit, umezit. Prin urmare, un curent de aer dezinfectat deja purificat intră în bronhii. Cu toate acestea, în unele cazuri, de exemplu, când tractul respirator superior este afectat de o infecție virală, aerul în contact cu mucoasa bronșică conține microbi sau iritanți. În astfel de cazuri, membrana mucoasă reacționează la introducerea unui agent infecțios sau iritant prin secretarea unei cantități mari de mucus. Excesul de mucus face dificilă mișcarea aerului prin tractul respirator și provoacă tuse. Așa se dezvoltă bronșita acută.
Când un factor patogen afectează în mod regulat membrana mucoasă a arborelui bronșic, inflamația se dezvoltă și decurge lent: peretele bronșic se îngroașă și devine mai puțin elastic, permeabilitatea arborelui bronșic scade, se dezvoltă deformarea și îngustarea bronhiilor. Acest lucru se întâmplă cu iritarea sistematică a bronhiilor cu substanțe iritante sau toxice, cu procese infecțioase cronice, precum și cu imunitatea redusă. În acest caz, vorbim de bronșită cronică.
Tabloul clinic al bolii
Simptomatologia bronșitei depinde de severitatea și forma procesului patologic. Debutul bolii este de obicei precedat de curgerea nasului, răgușeală, dureri musculare, cefalee, slăbiciune.
Bronșita acută începe cu creșterea temperaturii, slăbiciune generală și stare de rău. Principalul simptom al bronșitei este tusea. La începutul bolii este uscată, paroxistică, la apogeul bolii devine umedă, cu eliberarea de spută copioasă. În unele cazuri se adaugă un sindrom bronho-obstructiv, asociat cu un spasm reflex al bronhiilor mici, manifestat prin dificultăți de respirație, dificultăți de respirație.
Boala continuă timp de 7-10 zile.
În bronșita cronică, tusea poate fi prezentă în mod constant sau poate apărea sporadic. De regulă, este o tuse umedă cu eliberarea unei cantități mari de spută purulentă, care este mai gravă dimineața.
Diagnosticul, prevenirea și tratamentul bronșitei
Diagnosticul bronșitei se bazează pe analiza plângerilor și simptomelor, precum și a imaginii auscultatorii: respirația grea se aude cu o respirație prelungită, rale uscate, care, în stadiul de rezoluție a bolii, sunt înlocuite cu rale umede, indicând îndepărtarea sputei. În plus, mai des pentru a exclude complicațiile, ei recurg la diagnosticarea cu raze X. În cazul bronșitei, radiografia arată o oarecare expansiune a rădăcinilor plămânilor și o creștere a modelului pulmonar.
În tratamentul bronșitei, se folosesc mai multe grupuri de medicamente. Mucoliticele și mucocineticele (expectorante) ajută la subțierea mucusului și la îndepărtarea din bronhii. Bronhodilatatoarele în combinație cu expectorante sunt utilizate atunci când apar simptome de obstrucție bronșică. Antibioticele sunt concepute pentru a face față procesului infecțios din arborele bronșic. Remediile populare sunt utilizate pe scară largă: decocturi de plante medicinale și preparate din plante care au efect expectorant. Cu bronșită, este recomandabil să se prescrie imunostimulante și vitamine, deoarece boala apare cel mai adesea pe fondul scăderii imunității generale.
Acest lucru se întâmplă deoarece sistemul imunitar este activat în timpul oricărui proces inflamator, iar așa-numiții mediatori inflamatori sunt eliberați în sânge. Contribuie la creșterea permeabilității vasculare și la migrarea celulelor imune la locul patologiei. Acest lucru provoacă dezvoltarea edemului și îngroșarea pereților bronhiilor, ceea ce reduce vizibilitatea atunci când este translucid cu raze X.
Cum arată bronșita la o radiografie?
O imagine cu raze X arată fiecare organ în mod diferit, inima umană arată în general ca un punct de lumină. Plămânii sănătoși au o culoare uniformă în imagine, dacă este prezentă patologia, aceasta va fi afișată ca pete de intensitate diferită. Pe plămâni, focarele de culoare închisă indică umflare și inflamație.
Fluorografia nu arată o imagine completă a bolii; această metodă de diagnosticare este utilizată ca examinare preventivă. Din el puteți afla în ce stare se află țesuturile organului, vedeți fibroză și agenți străini. Fluorografia este mai puțin periculoasă în ceea ce privește radiațiile, dar dacă este detectată o patologie, medicul prescrie totuși o radiografie toracică.
Cum arată bronșita într-o imagine și cum să o diagnosticăm:
- modelul plămânilor este schimbat - vasele mici sunt invizibile;
- pot fi observate focare de colaps tisular;
- rădăcina plămânului își pierde conturul clar și crește;
- pereții bronhiilor se îngroașă;
- focarele de infiltrate devin vizibile;
- conturul își pierde claritatea;
- zonele de țesut fără vase pot fi vizibile;
- bulele de lumină pot fi localizate în partea inferioară a plămânilor, o culoare deschisă indică aerisirea lor.
Dacă limbajul profesional al unui radiolog este tradus într-un simplu, ușor de înțeles pentru orice persoană, atunci din imagine puteți afla dacă există edem pulmonar, dacă există țesut cicatricial sau dacă bronhiile sunt deformate.
Raze X nu vor arăta bronșita în sine, va afișa modificări difuze în țesuturi, vă va permite să detectați o schimbare a formei și conținutului organelor respiratorii. Dacă bronșita curge, este posibil să observați semne de emfizem.
Cu bronșită, imaginea arată deformarea (curbura) bronhiilor, precum și proliferarea țesutului conjunctiv. În bronșita cronică, zona modificărilor patologice este mai mare, așa că se vede mai bine în imagine. Se observă goluri radicale ale plămânilor, care sunt umbrite de sus de dungi înguste, în general, modelul seamănă cu șine.
Dacă apare fibroza, atunci modelul plămânilor devine reticulat, acest indicator este utilizat pentru a determina bronșita acută sau cronică. Dacă există o îngustare a lumenului în canalele bronșice, țesutul pulmonar devine aerisit, iar imaginea vă permite să determinați acest lucru.
Bronșita este o boală inflamatorie severă a bronhiilor. S-a descoperit că bărbații sunt mai susceptibili de a fi afectați de această boală decât femeile. La risc sunt persoanele în vârstă, fumătorii și profesiile asociate cu înfundarea sistemului respirator.
Cum arată bronșita obstructivă pe o imagine?
O radiografie toracică poate detecta obstrucția. Acesta este un simptom periculos care caracterizează procesul de blocare a căilor respiratorii și ventilația afectată a plămânilor. Cu bronșita obstructivă, imaginea se schimbă oarecum, toate semnele enumerate sunt completate de următoarele caracteristici:
- îngroșarea și deplasarea vizibilă a diafragmei;
- inima este situată vertical, o sută afectează grav organul principal;
- țesuturile pulmonare devin transparente și aerul nu este vizibil;
- există o deteriorare vizibilă a aportului de sânge, care provoacă stagnarea plămânilor;
- desenul plămânilor devine focalizat, se observă o curbură în lobul inferior;
- bronhiile sunt puternic compactate, structura este ruptă;
- contururile sunt puternic neclare, modelul arborelui bronșic este pronunțat.
Cu diagnostic complex sau suspiciune de tuberculoză, este prescrisă o radiografie în mai multe planuri sau un RMN al pieptului. În plus, o radiografie poate prezenta o serie de simptome indirecte care vor permite un diagnostic mai precis.
Este important să înțelegeți cum ar trebui să arate inima unei persoane într-o imagine cu bronșită. Aceasta va detecta hipertensiunea pulmonară. Cu bronșită, dimensiunea inimii scade din cauza tulburărilor circulatorii în cercul mic, iar acest lucru nu se întâmplă cu alte patologii.
Indicații pentru o radiografie toracică
Dacă bronșita este simplă, nu complicată de obstrucție, nu va fi vizibilă în imagine. Prin urmare, pentru trimiterea la o radiografie, trebuie să existe anumiți indicatori:
- febră mare însoțită de febră și dificultăți de respirație;
- studiile de laborator au arătat o modificare a compoziției sângelui;
- Anterior, tratamentul a fost deja efectuat, dar s-a dovedit a fi ineficient;
- tratamentul a fost efectuat, dar este necesar să se consolideze rezultatul și să se verifice dacă au mai rămas procese inflamatorii ascunse.
Contraindicatii
Ca atare, radiografia nu are contraindicații. Cazuri izolate când o persoană se află într-o stare gravă. Dacă nevoia de raze X rămâne, după stabilizarea stării pacientului, se efectuează procedura.
În timpul sarcinii, pentru a nu iradia fătul, nu se prescriu radiografii. Dar dacă amenințarea pentru sănătatea mamei este semnificativă, studiul se realizează prin acoperirea stomacului cu un ecran special.
Mulți sunt interesați de câte sesiuni de radiații sigure pot fi efectuate anual. Depinde de indicațiile și recomandările medicului. Expunerea normală pentru o persoană este de 100 de roentgens pe an.
Radiografie cu agent de contrast
Dacă există dificultăți în diagnosticarea bolii, se efectuează bronhografie. Această procedură se efectuează extrem de rar, sub anestezie locală. Pacientul este injectat cu un agent de contrast cald în bronhii, iar cu ajutorul unei radiografii, medicul poate examina ce se întâmplă în tractul respirator, cât de gravă este patologia, unde este localizată și ce modificări au apărut. .
Bronhografia de astăzi oferă cea mai precisă imagine a patologiilor din sistemul respirator. În plus, se efectuează bronhoscopie, care vă permite și examinarea bronhiilor din interior. Dar toate aceste evenimente nu sunt foarte plăcute, așa că sunt prescrise doar în cazuri extreme.
Dacă bronșita a fost diagnosticată cu studii cu raze X, medicul prescrie un tratament, care are de obicei un prognostic pozitiv. Principalul lucru este să contactați clinica în timp util.
Bronșită: simptome, tratament, interpretare cu raze X
La radiografii, semnele de bronșită sunt ușor de recunoscut - imaginea arată o îngroșare a pereților bronhiilor și o schimbare a modelului pulmonar. Cu această boală, vasele mici de pe raze X devin invizibile, iar rădăcina plămânului se îngroașă și se deformează.
Bronșita este o boală inflamatorie a sistemului respirator, caracterizată prin afectarea directă a bronhiilor. Înfrângerea arborelui bronșic poate apărea ca urmare a unui proces izolat (prima dată) sau ca o complicație a unor boli anterioare. Pe fondul inflamației în bronhii, un secret special (sputa) începe să fie produs într-un mod îmbunătățit, iar procesul de curățare a organelor respiratorii este perturbat.
Motivele dezvoltării bolii
Există multe motive pentru care poate apărea bronșita acută. Principalele sunt:
- complicații ale infecțiilor virale respiratorii acute și infecțiilor respiratorii acute (viruși, bacterii);
- alți agenți infecțioși (ciuperci, micoplasme, chlamydia etc.);
- inhalarea de iritanți (nicotină);
- munca în producția periculoasă și inhalarea aerului poluat;
- manifestarea unei reacții alergice.
Atunci când se pune un diagnostic, este foarte important să se determine tipul de bronșită la un pacient (virală, bacteriană, fungică, chimică sau alergică). Aceasta este cheia pentru un tratament adecvat și o recuperare rapidă.
Tabloul clinic al bronșitei
Există 2 forme de bronșită: acută și cronică. Tabloul clinic al formelor este ușor diferit unul de celălalt. Simptome ale formei acute (durata tusei nu mai mult de 2 saptamani):
- în primele 2 zile, tusea este uscată, lipicioasă, neliniştită, provocând vărsături la copii şi unii adulţi;
- incepand de la 2-3 zile, tusea devine umeda, sputa se poate evacua cu dificultate sau fara ea;
- o creștere a temperaturii corpului de la 37-38 de grade (dacă bronhiile sunt afectate de viruși, temperatura poate crește până la 40 de grade);
- slăbiciune generală, stare generală de rău, dureri de cap, dureri musculare și în tot corpul.
Simptomele formei cronice ale bolii:
- durata tusei de 3 săptămâni sau mai mult;
- tuse umedă, cu spută greu de separat, în principal dimineața;
- nu se observă creșterea temperaturii corpului (maxim până la 37,3-37,5 grade);
- de cel puțin 2 ori pe an este însoțită de recăderi (mai ales în sezonul rece).
Diagnosticul de bronșită
Pentru a face un diagnostic, nu sunt necesare proceduri și teste complicate. Concluzia se bazează pe colecția de anamneză, auscultare și percuție, spirometrie și radiografie a plămânilor.
Anamneză - un set de date colectate de un medic de la un pacient pentru a diagnostica în continuare și a determina prognosticul bolii. Procesul de culegere a informațiilor se numește preluare istoric.
Auscultarea și percuția sunt metode de diagnosticare care vă permit să ascultați sunete atunci când atingeți sau folosiți un stetoscop.
Radiografia cu bronșită este o metodă larg răspândită prin care puteți determina zona de afectare a plămânilor, relieful membranei mucoase, contururile și alți parametri. Alte semne de bronșită care au fost deja menționate mai sus pot fi vizibile pe radiografie.
Fotografie cu raze X ale plămânilor cu bronșită:
În prezent, radiografia nu este obligatorie la stabilirea unui diagnostic, deoarece nu este o metodă de diagnostic obligatorie. Ei apelează la această metodă în principal numai în cazurile în care există suspiciuni de complicații mai grave (pneumonie etc.). Acest lucru se face pentru a minimiza expunerea la radiații pe care o primește pacientul în timpul procedurii.
Tratamentul bronșitei
După ce cauza dezvoltării bolii a fost identificată corect, medicul poate începe să prescrie medicamente.
Cu bronșita bacteriană, nu puteți face fără ajutorul medicamentelor antibacteriene. Se preferă următoarele grupe de antibiotice: peniciline (Augmentin), macrolide (Azitromicină), cefalosporine (Ceftriaxone) și fluorochinole (Moxifloxacin). În bronșita virală, medicamentele antivirale sunt utilizate pe scară largă (Kipferon, Anaferon, Grippferon și altele).
Cu o creștere a temperaturii de prag de 38 de grade, sunt prescrise antipiretice (Paracetomol, Nurofen). Dacă apare o tuse umedă, se folosesc expectorante (Prospan, Lazolvan, ACC). Cu tuse uscată și absența temperaturii corporale ridicate, este indicată inhalarea cu soluție salină.
În prezența dificultății de respirație, se folosesc medicamente bronhodilatatoare (Eufillin). Se pot prescrie și mijloace cu acțiune combinată (Erespal, Ascoril).
Pe lângă administrarea medicamentelor, trebuie să urmați câteva reguli simple: beți multă apă, aerisiți adesea camera, efectuați în mod regulat curățare umedă în cameră.
Rețete populare pentru a scăpa de bronșită
Trebuie amintit că tratamentul cu medicina tradițională nu ar trebui să fie principala metodă de terapie. Asigurați-vă că vă consultați cu medicul dumneavoastră înainte de a utiliza oricare dintre metode.
Rețeta numărul 1. Compresa de cartofi
Pentru a face o tortilla de cartofi, trebuie să luați câțiva cartofi mici și să-i fierbeți împreună cu coaja. După gătire, coaja poate fi îndepărtată sau zdrobită împreună cu cartofii. Opțional, la masa rezultată se adaugă unul dintre mai multe ingrediente: pudră de muștar, miere, ulei de floarea soarelui. Compoziția rezultată este din nou bine amestecată, aplicată pe pieptul pacientului pe ambele părți (față și spate) și acoperită cu o pungă de plastic timp de cel puțin 2-3 ore. De sus, pacientul este izolat cu o pătură. Dacă este necesar, după procedură, pielea se șterge cu un prosop umed.
Rețeta numărul 2. Suc de lamaie cu glicerina si miere
O lamaie intreaga se pune intr-un recipient cu apa si se pune la fiert la foc mic aproximativ 10 minute. După aceea, lămâia se taie în 2 părți și se stoarce cu grijă. În suc se adaugă 4 lingurițe de glicerină și miere. Recepția se face în jumătate de lingură în timpul zilei cu o tuse rară și o linguriță pe stomacul gol de 4 ori pe zi.
reteta numarul 3. Ridiche neagră și miere
Vârful rădăcinilor spălate anterior este tăiat, iar în partea principală este tăiată o gaură, în care se pun 2 linguri de desert de miere. Mierea nu trebuie să umple gaura până la capăt, deoarece în timp ridichea va începe să-și secrete sucul (infuzați cel puțin 20 de ore). Amestecul rezultat de miere și suc se ia într-o lingură de trei ori pe zi pentru adulți. Copiilor li se da o lingurita pe zi.
Prevenirea bronșitei
Pentru a vă asigura siguranța în timpul epidemiei de SARS și gripă, trebuie să urmați reguli simple:
- vaccinați împotriva infecțiilor virale înainte de începerea epidemiei;
- deseori ventilați spațiile și efectuați curățare umedă;
- spălați-vă mâinile după stradă și vizitarea locurilor publice;
- renunta la obiceiurile proaste, in special la fumat;
- prevenirea contactului cu alergenii;
- face exercitii de respiratie.
Dacă locul de muncă sau de reședință nu este prietenos cu mediul și provoacă probleme regulate de sănătate, schimbați-l. Amintiți-vă că sănătatea este cea mai importantă valoare a unei persoane.
Trebuie amintit că orice boală este mai ușor de prevenit decât de tratat. De aceea, prevenirea bolilor sistemului respirator este un eveniment important în viața oricărei persoane.
Tabloul clinic al bronșitei cronice
Principalele simptome ale bolii, care obligă pacientul să consulte un medic, sunt dificultăți în creștere, însoțite de tuse, uneori producție de spută și respirație șuierătoare.
Dificultăți de respirație - poate varia într-un interval foarte larg: de la senzația de lipsă de aer în timpul efortului fizic standard până la insuficiență respiratorie severă.
Dificultățile de respirație se dezvoltă de obicei treptat. Pentru pacienții cu COB, scurtarea respirației este principala cauză a deteriorării calității vieții.
Tusea – în marea majoritate – productivă. Cantitatea și calitatea sputei secretate pot varia în funcție de severitatea procesului inflamator. Cu toate acestea, o cantitate mare de spută nu este tipică pentru COB.
În prima etapă a căutării diagnosticului, sunt dezvăluite principalele simptome ale bronșitei cronice (COB): tuse și producție de spută. În plus, sunt detectate simptome generale (transpirație, slăbiciune, febră, oboseală, scăderea capacității de muncă etc.), care pot apărea în timpul unei exacerbări a bolii sau pot fi rezultatul unei intoxicații cronice prelungite (bronșită purulentă) sau pot apărea ca manifestări. de hipoxie cu dezvoltarea insuficienței respiratorii și a altor complicații.
La începutul bolii, tusea poate fi neproductivă, adesea uscată, scurgerea spută este de obicei dimineața (la spălare). În faza de remisiune clinică persistentă, acești pacienți nu se plâng, performanța lor de mulți ani poate fi pe deplin păstrată. Pacienții nu se consideră bolnavi.
Exacerbările bolii sunt rare, la majoritatea pacienților nu mai mult de 2 ori pe an.Sezonalitatea exacerbărilor este tipică - în timpul așa-numitului extrasezon, adică. la începutul primăverii sau toamna târziu, când schimbările de vreme sunt cele mai pronunțate.
Tusea este cea mai tipică manifestare a bolii. Prin natura tusei și sputei, se poate presupune una sau alta variantă a cursului bolii.
Cu bronșita catarrală, tusea este însoțită de eliberarea unei cantități mici de spută apoasă mucoasă, mai des dimineața, după efort. La începutul bolii, tusea nu deranjează pacientul. Dacă în viitor devine paroxistic, aceasta indică o încălcare a permeabilității bronșice. Tusea capata o nuanta de latrat si este de natura paroxistica cu colaps expirator sever (prolaps) al traheei si bronhiilor mari.
În faza acută, starea de bine a pacientului este determinată de raportul dintre cele două sindroame principale: tuse și intoxicație. Sindromul de intoxicație se caracterizează prin simptome generale: febră, transpirații, slăbiciune, cefalee, scăderea performanței. Există modificări ale căilor respiratorii superioare: rinită, dureri în gât la înghițire etc. În același timp, se agravează și bolile cronice ale nazofaringelui. În cazul unei exacerbări a bolii, sputa devine purulentă, cantitatea acesteia poate crește, apare dificultăți de respirație din cauza adaosului de tulburări obstructive. În această situație, tusea devine neproductivă și hacking, sputa (chiar purulentă) este excretată într-o cantitate mică. La unii pacienti, de obicei in faza de exacerbare, se asociaza un bronhospasm moderat pronuntat, al carui semn clinic este dificultatea de respiratie care apare in timpul efortului fizic, trecerea intr-o camera rece, in momentul tusei puternice, uneori noaptea. .
Apariția dificultății de respirație în timpul efortului fizic la debutul bolii, de regulă, indică faptul că aceasta este asociată cu boli concomitente (obezitate, boală coronariană etc.), precum și cu deantrenarea și inactivitatea fizică. În anamneză, poate fi detectată hipersensibilitate la răcire, iar la marea majoritate a pacienților - un indiciu al fumatului prelungit. La un număr de pacienți, boala este asociată cu riscuri profesionale la locul de muncă. Bărbații se îmbolnăvesc de 6 ori mai des decât femeile.
Atunci când se analizează un istoric de tuse, este necesar să se asigure că pacientul nu are altă patologie a aparatului bronhopulmonar (tuberculoză, tumoră, bronșiectazie, pneumoconioză, boli sistemice ale țesutului conjunctiv etc.), însoțite de aceleași simptome. Aceasta este o condiție indispensabilă pentru clasificarea acestor plângeri drept manifestări ale bronșitei obstructive cronice.
Unii pacienți au antecedente de hemoptizie, care se asociază, de regulă, cu o ușoară vulnerabilitate a mucoasei bronșice. hemoptizia recurentă indică o formă hemoragică de bronșită. În plus, hemoptizia în bronșita cronică, de lungă durată, poate fi primul simptom al cancerului pulmonar care se dezvoltă la bărbații care au fumat mult timp și mult.
Hemoptizia se poate manifesta și ca bronșiectazie.
În stadiul II al căutării diagnostice în perioada inițială a bolii, simptomele patologice pot fi absente. În viitor, în timpul auscultației apar modificări: respirație grea (odată cu dezvoltarea emfizemului poate deveni slăbită) și rale uscate de natură difuză, al căror timbru depinde de calibrul bronhiilor afectate. De regulă, se aud zgomote uscate grosiere, ceea ce indică implicarea bronhiilor mari și medii în proces. Suieratul șuierător, mai ales audibil la expirare, este caracteristic înfrângerii bronhiilor mici, care este o dovadă a adăugării unui sindrom bronhospastic. Dacă nu se aud râuri în timpul respirației normale, atunci auscultarea trebuie efectuată neapărat cu respirație forțată, precum și în poziția culcat a pacientului. Modificările în datele de auscultare vor fi minime în bronșita obstructivă cronică în remisie și cele mai pronunțate în timpul exacerbarii procesului, când se aud chiar și rafale umede, care pot dispărea după o tuse bună și spută. Adesea, în timpul unei exacerbari, o componentă obstructivă se va alătura, însoțită de apariția dificultății de respirație. La examinarea unui pacient se dezvăluie semne de obstrucție bronșică: 1) prelungirea fazei expiratorii în timpul calmului și mai ales în timpul respirației forțate; 2) zgomote șuierătoare la expirare, care se aud clar la respirație forțată și în decubit dorsal. Evoluția bronșitei, precum și complicațiile asociate, modifică datele obținute prin examinarea directă a pacientului. În cazuri avansate, apar semne de emfizem, insuficiență respiratorie.
Analiza clinică a sângelui în perioada unui curs stabil al bolii nu este modificată. În bronșita cronică obstructivă, uneori este detectată eritrocitoza secundară, care a apărut ca urmare a hipoxiei cronice cu insuficiență respiratorie severă. Activitatea procesului inflamator în testul general de sânge reflectă într-o măsură mai mică decât în alte boli. Indicatorii de „fază acută” sunt adesea exprimați moderat: VSH poate fi normal sau moderat crescut (datorită eritrocitozei, uneori se observă o scădere a VSH); leucocitoza este de obicei mică, la fel ca și deplasarea formulei leucocitelor spre stânga.
În sânge, este posibilă eozinofilia, care, de regulă, indică manifestări alergice ale bolii. Se efectuează un test biochimic de sânge pentru a clarifica activitatea procesului inflamator. Se determină conținutul de proteine totale și fracțiile acesteia, precum și CRP, acizi sialici și seromucoid din serul sanguin. O creștere a nivelului lor este caracteristică procesului inflamator al oricărei localizări. Rolul decisiv în aprecierea gradului de activitate inflamatorie în bronhii revine datelor din tabloul bronhoscopic, studiul conținutului bronhiilor și sputei.
Odată cu progresia necontrolată a procesului, trebuie efectuat un studiu imunologic al conținutului de sânge și/sau bronșic. Studiul sputei și conținutului bronșic ajută la stabilirea naturii și severității inflamației. Cu inflamație severă, conținutul este predominant purulent sau purulent-mucos, multe neutrofile, macrofage unice, celule alterate distrofic ale epiteliului ciliat și scuamos sunt slab reprezentate.
Pentru inflamația moderată, conținutul este mai aproape de mucopurulent; numărul de neutrofile este ușor crescut. Numărul de macrofage, mucus și celule epiteliale bronșice crește.
Detectarea eozinofilelor indică reacții alergice locale. Prezența în sputa a celulelor atipice, Mycobacterium tuberculosis, fibrelor joacă un rol semnificativ în revizuirea existenței esențiale a conceptului de diagnostic anterior, respectiv, a cancerului bronhogen, tuberculozei și abcesului pulmonar. Examinarea microbiologică a sputei și a conținutului bronșic pentru identificarea etiologiei exacerbarii bronșitei cronice obstructive și alegerea antimicrobiană.
Criteriile pentru semnificația etiologică a agentului patogen într-un studiu microbiologic cantitativ sunt:
a) detectarea agentului patogen (pneumococ sau Haemophilus influenzae) în spută la o concentrație de 10″ în 1 µl sau mai mult în absența terapiei cu antibiotice;
b) depistarea în 2-3 studii cu un interval de 3-5 zile a microorganismelor condiționat patogene la o concentrație de 106 în 1 μl sau mai mult;